Содержание
- Краткое содержание
- Что такое инсульт
- Виды инсульта
- Причины инсульта
- Симптомы инсульта
- Что такое «микроинсульт»
- Симптомы после микроинсульта, перенесенного на ногах
- Что делать при подозрении на инсульт
- Диагностика
- Лечение инсульта
- Сколько человек восстанавливается после инсульта
- Статистика восстановления после инсульта
- Последствия микроинсульта
- Что нельзя делать после инсульта
- Распространенные вопросы
- Источники
Краткое содержание
- Инсульт — это острое нарушение мозгового кровообращения, которое приводит к гибели нервных клеток и требует немедленной медицинской помощи.
- Существует два основных вида инсульта: ишемический (закупорка сосуда) и геморрагический (разрыв сосуда).
- Основные факторы риска: гипертония, атеросклероз, мерцательная аритмия, сахарный диабет, курение, ожирение, алкоголь, возраст и наследственность.
- Распознать инсульт помогает тест УДАР: асимметрия Улыбки, нарушение Движения рук, проблемы с Артикуляцией, срочное Решение вызвать скорую.
- «Микроинсульт» — временное нарушение кровотока без гибели клеток мозга, но он является серьезным предупреждением: у ряда пациентов впоследствии развивается полноценный инсульт.
- При подозрении на инсульт нужно немедленно вызвать скорую помощь.
- Диагностика проводится в стационаре: КТ (золотой стандарт), МРТ, УЗИ сосудов, ЭхоКГ и лабораторные анализы.
- Лечение возможно только в специализированном отделении стационара. Самолечение недопустимо и смертельно опасно.
- Наиболее активное восстановление происходит в первые 3–6 месяцев, но может продолжаться до 1–2 лет. Полностью восстанавливаются 20–30% пациентов.
- После инсульта нельзя: курить, употреблять алкоголь, переедать, вести малоподвижный образ жизни, игнорировать стресс, пропускать прием лекарств и контроль давления.
- ТИА и инсульт требуют одинаково серьезного отношения: даже временные симптомы — повод для немедленного обследования и начала профилактики.
Что такое инсульт
Инсульт — это острое нарушение мозгового кровообращения. При этом состоянии внезапно прекращается или резко ухудшается кровоснабжение определенного участка головного мозга. Это приводит к гибели нервных клеток (нейронов) из-за недостатка кислорода и питательных веществ.
Процесс развивается стремительно, отсюда и слово «острое» в определении. Последствия могут быть необратимыми, поэтому инсульт относится к неотложным состояниям, требующим немедленной медицинской помощи. От того, насколько быстро она будет оказана, напрямую зависят судьба и дальнейшее качество жизни человека.
Согласно данным Всемирной организации здравоохранения (ВОЗ), инсульт занимает третье место среди ведущих причин смерти и инвалидизации населения в мире. Только за 2021 год было зарегистрировано почти 12 миллионов новых случаев заболевания, а общее число людей, живущих с последствиями инсульта, превысило 93 миллиона.
Знание — ваша лучшая защита. Изучение причин и признаков инсульта не займет много времени, но может спасти жизнь — вашу или кого-то рядом.
Виды инсульта
- ишемический инсульт — это острое нарушение мозгового кровообращения, вызванное закупоркой артерии тромбом или атеросклеротической бляшкой (наиболее распространенная форма, на которую приходится до 80% всех случаев инсульта);
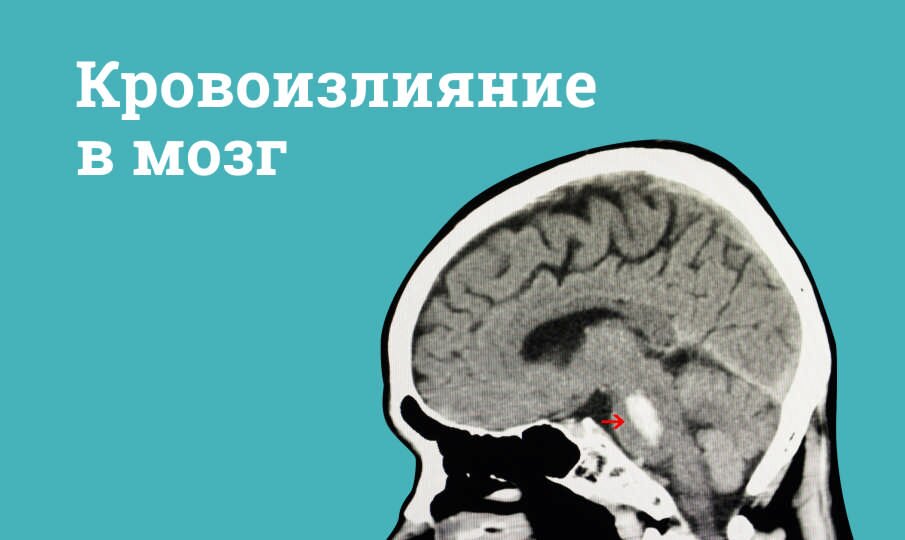
- геморрагический инсульт — это острое нарушение мозгового кровообращения, возникающее из-за разрыва сосуда в головном мозге с кровоизлиянием в его ткани, либо в пространство между мозгом и его оболочкой (на его долю приходится около 15–20% случаев, а образовавшаяся гематома механически повреждает ткань мозга).

Причины инсульта
Непосредственной причиной инсульта всегда является сосудистая катастрофа в головном мозге. Однако к ней ведут длительно существующие заболевания и состояния, которые повреждают сосуды или нарушают работу сердца. Эти факторы риска хорошо изучены, и на многие из них можно повлиять, снизив вероятность инсульта.
Ключевые факторы риска развития инсульта:
- артериальная гипертензия — стойкое повышение давления (высокое давление повреждает стенки сосудов, делая их ломкими, склонными к разрыву или образованию атеросклеротических бляшек);
- атеросклероз — отложение холестерина в стенках сосудов (приводит к сужению сосудов и формированию бляшек, которые могут перекрыть артерию полностью или стать источником тромбов);
- мерцательная аритмия — нарушение ритма сердца, при котором в его камерах образуются тромбы (эти тромбы с током крови могут попасть в сосуды мозга и вызвать ишемический инсульт);
- сахарный диабет — хронически повышенный уровень глюкозы в крови разрушает сосудистую стенку, ускоряя развитие атеросклероза и повышая риск тромбообразования;
- курение (никотин и смолы вызывают спазм сосудов, повышают давление, повреждают внутреннюю выстилку сосудов и ускоряют атеросклероз);
- ожирение и низкая физическая активность (приводят к повышению уровня холестерина, развитию гипертонии и диабета);
- злоупотребление алкоголем (повышает артериальное давление, способствует аритмии и увеличивает риск кровоизлияния);
- возраст и наследственность (риск инсульта увеличивается с возрастом, особенно после 55 лет, а наличие инсульта у близких родственников также указывает на повышенную генетическую предрасположенность).

Симптомы инсульта
Симптомы инсульта возникают внезапно, часто на фоне полного благополучия. Их характер и выраженность зависят от того, какая именно область мозга пострадала. Некоторые признаки могут быть едва заметны, другие — очевидны и драматичны.
Важно знать и помнить простой мнемонический тест УДАР, который поможет быстро распознать инсульт.
- У — Улыбка. Попросите человека улыбнуться. При инсульте улыбка может быть асимметричной: один уголок рта опущен вниз, не двигается.
- Д — Движение. Попросите поднять и удержать обе руки (или ноги) перед собой. Одна из конечностей будет опускаться, слабеть или вообще не поднимется.
- А — Артикуляция. Попросите произнести простую фразу. Например, «тридцать третья артиллерийская бригада». Речь будет невнятной, замедленной или вообще отсутствовать. Человек может не понимать обращенную к нему речь.
- Р — Решение. Если вы обнаружили любой из этих признаков, немедленно вызывайте скорую помощь. Даже если симптомы ослабевают или прошли, это неотложное состояние.
Другие возможные симптомы: внезапное нарушение зрения на один или оба глаза, сильнейшее головокружение с потерей равновесия и координации, резкая и необычная по интенсивности головная боль (часто при геморрагическом инсульте), спутанность или потеря сознания.
Что такое «микроинсульт»
Возможно, вы также слышали про «микроинсульт», хотя подобного медицинского диагноза в официальной классификации болезней не существует. Для обозначения мини-инсульта врачи используют такие медицинские термины, как транзиторная ишемическая атака (ТИА) или преходящее нарушение мозгового кровообращения.
«Микроинсульт» — это временное острое нарушение тока крови в определенном участке головного мозга. Основные отличия этого состояния от «настоящего» инсульта заключаются в двух вещах: степени тяжести повреждений и их обратимости.
Чем «микроинсульт» отличается от инсульта?
- При «микроинсульте» тоже наступает прекращение поступления крови и кислородное голодание мозга, что вызывает неврологические расстройства. Однако при этом повреждения не такие масштабные, поэтому симптомы обычно обратимы, и, как правило, проходят в течение суток, а иногда и намного быстрее.
- При ишемическом инсульте, который также называют инфарктом головного мозга, неврологические последствия необратимы, так как нервные клетки пораженного участка мозга погибают и утрачивают свои функции. При «полноценном» инсульте восстановление занимает несколько недель, а пациенты часто становятся инвалидами или умирают без оказания неотложной помощи.
Другими словами, «малый» инсульт, в отличие от «большого», проходит быстро и без масштабных последствий. Тем не менее не все так замечательно и безопасно.
«Микроинсульт» — это предвестник инсульта, сигнализирующий о нарушениях в работе сердечно-сосудистой системы. Статистика говорит, что без своевременного лечения риск полноценного инсульта в первые 3 месяца достигает 30%. Поэтому к мини-инсульту необходимо отнестись с таким же вниманием и предосторожностью, как и к «настоящему».
Симптомы после микроинсульта, перенесенного на ногах
Какие признаки могут помочь определить, что у человека случилась транзиторная ишемическая атака? К сожалению, опасность такого состояния связана с тем, что симптомы часто выражены неявно или быстро проходят, из-за чего человек может проигнорировать их, списав на усталость или мигрень. Именно в этом кроется главный риск: без профилактики в ближайшие часы может развиться полноценный инсульт.
Со стороны следует обратить внимание на первые признаки микроинсульта — это нарушения речи, когда человек начинает невнятно говорить, и нарушения мимики, когда улыбка становится несимметричной. Другие симптомы, которые также сигнализируют человеку о состоянии транзиторной ишемической атаки:
- онемение и потеря чувствительности какой-либо части тела;
- выраженное головокружение;
- потеря равновесия;
- слабость;
- тошнота, рвота;
- «ватные» конечности;
- проблемы с координацией;
- затруднения при ходьбе;
- нарушения зрения (как правило, в одном глазу).
Напомним, что при микроинсульте симптомы такие же, как и при большом инсульте, но отличаются тем, что длятся от нескольких минут до часов и самостоятельно проходят (на первый взгляд бесследно).
Что делать при подозрении на инсульт
При появлении даже одного из симптомов, напоминающих острое нарушение мозгового кровообращения, немедленно вызывайте бригаду скорой медицинской помощи. Четко сообщите диспетчеру, что подозреваете инсульт. Каждая минута отсрочки лечения означает гибель миллионов нейронов и ухудшает прогноз.
В ожидании приезда врачей нужно:
- успокоить пострадавшего, обеспечить покой и неподвижность;
- при сохраненном сознании и отсутствии травм шеи уложить пациента на спину, приподняв голову и плечи на 30° над уровнем тела (на подушку, свернутое одеяло или подручные средства);
- при нарушении сознания и/или рвоте повернуть пострадавшего на бок, чтобы предотвратить удушение рвотными массами или западание языка;
- обеспечить приток свежего воздуха и свободу дыхания (расстегнуть одежду, проветрить комнату, если приступ случился в помещении);
- не давать пострадавшему еду, воду или лекарства.
Диагностика
Диагностика инсульта проводится экстренно в условиях стационара. Ее цель: подтвердить диагноз, определить тип инсульта (ишемический или геморрагический), локализацию и размер очага, а также выяснить непосредственную причину. От этого полностью зависит тактика лечения.
- Физикальный осмотр и неврологическое обследование. Врач оценивает уровень сознания, а также проверяет рефлексы, мышечную силу, чувствительность, координацию, речь и зрение по специальным шкалам.
- Компьютерная томография головного мозга. Это «золотой стандарт» первичной диагностики. Метод позволяет быстро и точно отличить ишемический инсульт от геморрагического, что критически важно для выбора лечения в первые часы.
- Магнитно-резонансная томография головного мозга. Более точно, чем компьютерная томография, показывает зону ишемии, особенно на ранних стадиях, и оценивает жизнеспособность тканей мозга.
- Ультразвуковое исследование сосудов шеи и головного мозга (допплерография). Позволяет оценить кровоток по артериям, питающим мозг, и выявить сужения (стенозы) или закупорки.
- Эхокардиография (УЗИ сердца). Проводится для поиска возможного источника тромбов в сердце. Например, при мерцательной аритмии.
- Лабораторные исследования. Общий и биохимический анализы крови, коагулограмма (анализ свертываемости) помогают выявить факторы риска (например, высокий холестерин) и оценить общее состояние.

Лечение инсульта
Важно! Лечение проводится только врачами в специализированном неврологическом или сосудистом отделении стационара. Никакое самолечение, включая «народные средства» или препараты «для сосудов», недопустимо и смертельно опасно. Данная статья носит исключительно информационный характер и не является руководством к действию.
Терапия инсульта — сложный поэтапный процесс, который зависит от его типа, времени с момента начала и общего состояния пациента. Она направлена на спасение жизни, ограничение размера повреждения мозга, борьбу с осложнениями и профилактику повторного инсульта.
- Немедленные мероприятия по спасению мозговой ткани. Проводятся в первые часы и зависят от типа инсульта. При ишемическом — это специальная терапия для восстановления кровотока, при геморрагическом — мероприятия по остановке кровотечения и снижению давления гематомы на мозг, включая срочное нейрохирургическое вмешательство.
- Базисная терапия в условиях стационара. Направлена на поддержание жизненно важных функций и создание оптимальных условий для восстановления мозга. Включает коррекцию артериального давления, контроль уровня глюкозы и насыщения крови кислородом, борьбу с отеком мозга, профилактику тромбозов и инфекционных осложнений.
- Вторичная медикаментозная профилактика. Это пожизненная терапия, начинающаяся в остром периоде для предотвращения повторного инсульта. В схему лечения в зависимости от показаний могут входить: антитромбоцитарные препараты или антикоагулянты, статины для контроля холестерина, гипотензивные средства для стабильного контроля артериального давления и т.д.
- Восстановительное лечение (нейрореабилитация). Комплексный процесс, начинающийся как можно раньше при стабильном состоянии. Проводится мультидисциплинарной командой (невролог, реабилитолог, логопед, физический терапевт) и включает методы для восстановления двигательных функций, речи, когнитивных способностей и навыков самообслуживания.

Сколько человек восстанавливается после инсульта
Восстановление после инсульта — это длительный и индивидуальный процесс, который зависит от множества факторов:
- тяжесть перенесенного инсульта;
- локализация поражения в мозге;
- возраст пациента;
- наличие сопутствующих заболеваний;
- эффективность проведенного лечения.
Условно выделяют несколько прогностических периодов: наиболее активное восстановление функций происходит в первые 3–6 месяцев, однако улучшения могут продолжаться на протяжении года и даже двух лет.
Ишемический инсульт обычно имеет лучший прогноз, чем геморрагический. Чем меньше размер очага поражения и чем дальше он расположен от жизненно важных центров мозга, тем выше шансы на полное восстановление.
Быстрое начало терапии (в течение первых нескольких часов после инсульта) значительно улучшает прогноз. Регулярные занятия физическими упражнениями и другими видами реабилитации, а также сильная мотивация пациента способствуют лучшему восстановлению.
Статистика восстановления после инсульта
- 20–30% удается полностью восстановиться и вернуться к своей обычной жизни;
- 40–50% имеют некоторые остаточные функциональные нарушения, но способны самостоятельно справляться с большинством повседневных дел;
- 15–25% остаются зависимыми от посторонней помощи и нуждаются в постоянном уходе;
- 10–15% умирают в первый год после инсульта, чаще всего из-за тяжелых осложнений или повторного инсульта.
Эти цифры являются приблизительными: они варьируются в зависимости от источника данных и методов исследований. Важно помнить, что каждый случай уникален, а успех восстановления зависит от индивидуальных особенностей пациента и его мотивации к работе над собой. Поддержка семьи и друзей играет ключевую роль в процессе реабилитации.
Последствия микроинсульта
У врачей нет сомнений, что «микроинсульт» является поражающим фактором для головного мозга человека. Даже если неврологические нарушения проходят сами по себе, без терапии, они свидетельствуют о гипоксии участков мозга. А последствия ТИА, перенесенной «на ногах», рано или поздно дадут о себе знать.
Даже временные нарушения кровотока в мозге приводят к ослаблению когнитивных способностей, деменции и ухудшению характера, не говоря о повышенном риске развития «большого» инсульта.
Микроинсульт требует обязательного обследования, чтобы выявить настоящую причину и начать лечение, чтобы не допустить настоящего инсульта и других заболеваний. В этом случае прогноз благоприятный, особенно если были задеты небольшие участки мозга.
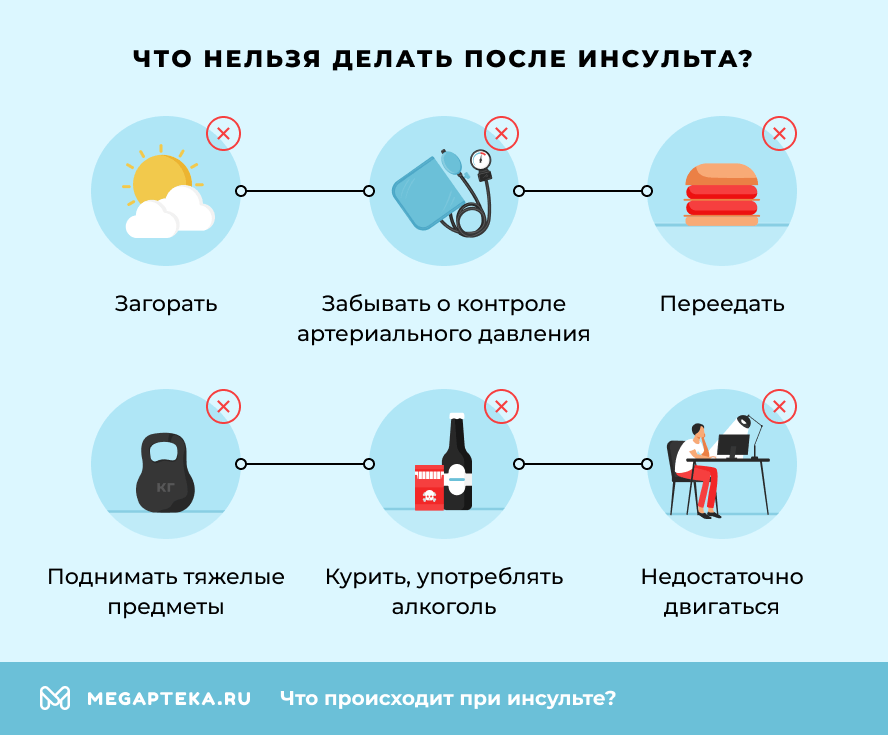
Что нельзя делать после инсульта
- Курить. Курение повышает вероятность развития сердечно-сосудистых заболеваний. Отказ от курения — важный шаг к улучшению здоровья.
- Употреблять алкоголь. Прием алкогольных напитков увеличивает артериальное давление. Рекомендуется ограничить употребление алкоголя или полностью отказаться от него.
- Переедать. Ожирение и избыточный вес увеличивают нагрузку на сердце и сосуды, повышая риск повторного инсульта. Следует придерживаться сбалансированной диеты с низким содержанием соли, сахара и жиров.
- Недостаточно двигаться. Это может привести к мышечной слабости и развитию тромбоза глубоких вен. Необходимо регулярно заниматься физическими упражнениями, рекомендованными врачом.
- Недосыпать. Недостаток сна может отрицательно влиять на общее состояние здоровья и повышать риск сердечно-сосудистых заболеваний. Старайтесь спать не менее 7–8 часов в сутки.
- Загорать. Не находитесь на солнце без защиты кожи. Избегайте прямых солнечных лучей в полдень. Загорайте умеренно, используя солнцезащитные кремы с SPF не ниже 30 и головные уборы.
- Поднимать тяжелые предметы. Ограничьте подъем тяжестей до безопасного уровня, согласованного с врачом.
- Участвовать в экстремальных видах спорта (скалолазание, дайвинг или парашютный спорт). Все они представляют опасность для людей, перенесших инсульт. Лучше выбирать более безопасные формы физической активности.
- Игнорировать стресс. Психоэмоциональные переживания повышают артериальное давление и ухудшают состояние организма. Важно находить способы управления стрессом, такие как йога, медитация или консультирование с психологом.
- Отказываться от социальной активности. Социальная изоляция может привести к депрессии и ухудшению общего самочувствия. Поддерживайте контакты с друзьями и семьей, участвуйте в общественных мероприятиях.
- Забывать о контроле артериального давления. Высокое артериальное давление — один из главных факторов риска повторного инсульта. Регулярно измеряйте давление и принимайте меры для его контроля.
- Не следовать рекомендациям врача. Соблюдение назначений врача, регулярный прием лекарств и посещение медицинских осмотров крайне важны для поддержания здоровья и предотвращения рецидивов.
Следуя этим рекомендациям, вы сможете снизить риск повторных инсультов и улучшить свое общее самочувствие. Стоит отметить, что в период восстановления проводить необходимую вакцинацию не запрещено. После согласования с врачом вы можете поставить прививку от гриппа, коронавируса, пневмококковой инфекции, гепатита В, а также дифтерии и столбняка. Эти вакцины помогут защитить организм от серьезных инфекций, что особенно важно после инсульта.
Распространенные вопросы
- После инсульта не работает правая рука и нога: что это? Если после инсульта не работают правая рука и нога, то речь идет о гемиплегии — параличе половины тела. Это связано с тем, что инсульт затронул левое полушарие мозга. При своевременной реабилитации и нейропластичности мозга часть функций часто удается восстановить, особенно в первые 3–6 месяцев.
- Какой инсульт опаснее: ишемический или геморрагический? В первом случае причина состояния кроется в закупорке сосуда тромбом, а повод для развития геморрагического — разрыв сосуда и кровоизлияние. Сказать, какой из них опаснее, сложно, ведь в каждом случае течение инсульта и его последствия непредсказуемы. Оба типа требуют экстренной помощи, но геморрагический инсульт чаще протекает тяжелее в острой фазе и имеет более высокую летальность из-за сдавления мозга гематомой и повышения внутричерепного давления.
- Чем отличается инсульт от инфаркта? Инсульт — это острое нарушение кровоснабжения головного мозга, а инфаркт миокарда — некроз участка сердечной мышцы из-за закупорки коронарной артерии. Оба состояния имеют общую природу (тромбоз или разрыв атеросклеротической бляшки), общие факторы риска (гипертония, курение, диабет, высокий холестерин) и требуют вызова скорой помощи. Принципы экстренного лечения и последующей профилактики во многом схожи.
Источники
Задайте вопрос эксперту по теме статьи