Содержание
Представьте мотор автомобиля. Он работает ровно, перекачивая топливо и масло, чтобы машина двигалась вперед. Теперь представьте, что в этот мотор попала грязь или он перегрелся. Работа нарушается, появляются сбои.
Сердце — такой же мотор организма. Его тоже могут атаковать «вредители», вызывая воспаление сердечной мышцы, называемое миокардитом. Это серьезное состояние, требующее внимания и правильного лечения. Давайте разберемся, что это такое, как его распознать и что делать.
Что такое миокардит
Миокардит — это воспаление мышечного слоя сердца, то есть миокарда. Предполагается, что в большинстве случаев причина воспалительного процесса заключается в инфекции. Чаще всего виновниками становятся вирусы. Например, вирусы Коксаки, гриппа, герпеса, аденовирусы, а также SARS-CoV-2, вызывающий COVID-19. Однако воспаление могут спровоцировать и другие факторы:
- бактерии (стафилококки, стрептококки, боррелии при болезни Лайма);
- грибки (кандида, аспергиллы);
- паразиты (трипаносомы, токсоплазмы);
- аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, саркоидоз, гигантоклеточный миокардит);
- токсические вещества (алкоголь в больших количествах, некоторые тяжелые металлы, укусы змей/пауков);
- лекарственные препараты (некоторые антибиотики, противосудорожные, химиотерапевтические средства);
- физические факторы (тяжелое радиационное облучение, сильный перегрев).
Воспаление повреждает сердечные клетки (кардиомиоциты), нарушая способность сердца эффективно перекачивать кровь. Иногда воспаление затрагивает и окружающую сердце сумку (перикард), тогда состояние называют миоперикардитом. Миокардит может быть острым (возникает внезапно и бурно) или хроническим (протекает длительно, с периодами обострения и затишья).
Симптомы миокардита
Коварство миокардита в том, что его симптомы очень разнообразны: от едва заметных до угрожающих жизни. У некоторых людей (особенно при легких формах) заболевание протекает почти бессимптомно или маскируется под банальную простуду. У других же развивается тяжелая сердечная недостаточность или опасные нарушения ритма.
Симптомы часто появляются через 1–2 недели после перенесенной инфекции (например, ОРВИ) или на фоне другого провоцирующего фактора. Возможные симптомы миокардита включают:
- боль или дискомфорт в груди (может быть давящей, колющей или ноющей, иногда похожа на боль при стенокардии, но не всегда связана с нагрузкой);
- одышка (затрудненное дыхание и чувство нехватки воздуха, сначала при физической нагрузке, а в тяжелых случаях — в покое, особенно в положении лежа);
- учащенное сердцебиение или ощущение «перебоев» в работе органа (сердце бьется слишком быстро, неровно или с пропусками ударов);
- чрезмерная усталость и слабость (сильная утомляемость даже при незначительной активности);
- головокружение, предобморочное состояние или обморок из-за снижения сердечного выброса или аритмий;
- отеки на ногах, лодыжках и стопах (признак развивающейся сердечной недостаточности);
- гриппоподобные симптомы (повышенная температура, ломота в теле, головная боль, боль в суставах);
- внезапное ухудшение состояния у людей с уже известной сердечной недостаточностью.

Диагностика миокардита
Диагностика миокардита сложна, так как его симптомы неспецифичны и совпадают со многими другими сердечными и несердечными заболеваниями. Врач начинает с тщательного сбора анамнеза (опрос о недавних инфекциях, симптомах, принимаемых лекарствах) и физикального осмотра (прослушивание сердца и легких, проверка пульса, давления, наличия отеков). Для подтверждения диагноза и оценки тяжести состояния необходимы инструментальные и лабораторные исследования.
- Электрокардиография (ЭКГ). Показывает нарушения сердечного ритма, признаки повреждения миокарда и другие специфические признаки.
- Эхокардиография (УЗИ сердца). Ключевой метод, позволяющий увидеть структуру сердца, оценить сократительную способность миокарда (фракцию выброса), обнаружить утолщение стенок, расширение камер, наличие жидкости в перикарде.
- Анализы крови: маркеры повреждения миокарда, воспаления, сердечной недостаточности, а также общий анализ крови и серологические тесты (для выявления возможных инфекционных возбудителей).
- Рентгенография органов грудной клетки. Может показать увеличение размеров сердца, признаки застоя жидкости в легких при сердечной недостаточности.
- Магнитно-резонансная томография сердца с контрастированием (МРТ). Очень информативный метод. Позволяет выявить отек, воспаление и участки фиброза (рубцевания) в миокарде по характерным паттернам накопления контраста.
- Коронароангиография. Проводится для исключения ишемической болезни сердца (закупорки коронарных артерий) как причины симптомов.
- Эндомиокардиальная биопсия (ЭМБ). Инвазивная процедура, при которой через сосуд берут крошечный кусочек ткани сердца для анализа под микроскопом. Является «золотым стандартом» диагностики, но выполняется не всегда (чаще при тяжелом или быстро прогрессирующем течении, подозрении на гигантоклеточный миокардит, когда результат повлияет на лечение).
Лечение миокардита
Основные цели терапии: стабилизировать состояние пациента, поддержать функцию сердца, уменьшить воспаление и предотвратить жизнеугрожающие осложнения (острая сердечная недостаточность, опасные аритмии). Выбор тактики строго индивидуален и зависит от причины, формы и тяжести миокардита.
Что может входить в состав лечения миокардита?
- Госпитализация в реанимацию (при тяжелом состоянии). Пациентов с внезапным и тяжелым миокардитом (молниеносным), при падении давления или шоке, необходимо срочно госпитализировать в больницы, оснащенные отделением реанимации. Там могут использовать аппараты для поддержки сердца и легких, чтобы спасти жизнь или выиграть время.
- Кислородная поддержка. Если уровень кислорода в крови падает ниже нормы, пациентам дают кислород через маску или носовые канюли. Однако кислород не дают всем подряд, так как это может ухудшить состояние при нормальном кислороде.
- Искусственная вентиляция легких (ИВЛ). При сильной одышке (частота дыхания >25 в минуту) и низком кислороде сначала пробуют неинвазивные методы. Если становится хуже или есть другие опасные признаки (кислород очень низкий, углекислый газ высокий), пациента переводят на ИВЛ с трубкой в трахее.
- Мочегонные препараты (фуросемид, торасемид). Эти лекарства назначают только при явных отеках (например, на ногах) или если жидкость скапливается в легких (отек легких). Они помогают вывести лишнюю воду из организма. Врач выбирает дозу и способ введения (укол или капельницу).
- Препараты для расширения сосудов (нитроглицерин, изосорбид динитрат). Эти лекарства применяют, если есть застой крови в легких (отек легких) и давление не слишком низкое. Они уменьшают нагрузку на сердце.
- Препараты для усиления работы сердца (добутамин, допамин, левосимендан). Их используют в тяжелых случаях, когда сердце очень слабо качает кровь, давление низкое, а другие лекарства не помогают. Применяют их кратковременно и под строгим контролем в реанимации, так как они могут иметь побочные эффекты.
- Противовирусная терапия (интерферон бета-1b). Если биопсия сердца точно показала наличие активного вируса в сердечной мышце (например, парвовирус В19), врач может рассмотреть назначение специальных противовирусных препаратов, чтобы помочь организму избавиться от вируса.
- Иммуносупрессивная терапия (стероиды: преднизолон, метилпреднизолон; другие: азатиоприн, циклоспорин). Эти сильнодействующие препараты применяются только при доказанных специфических формах миокардита, вызванных сбоем иммунитета. Например: гигантоклеточный миокардит, саркоидоз сердца, эозинофильный миокардит или миокардит при других аутоиммунных болезнях. Их назначает только врач после тщательного обследования, включая биопсию.
- Препараты, разжижающие кровь (антикоагулянты: эноксапарин, ривароксабан, апиксабан, варфарин). Из-за слабой работы сердца и постельного режима повышается риск образования тромбов. Поэтому часто назначают препараты, разжижающие кровь, особенно если фракция выброса левого желудочка (показатель силы сердца) сильно снижена или если на УЗИ сердца нашли тромб. Конкретный препарат и длительность приема выбирает врач.
- Лечение сердечной недостаточности. После стабилизации острого состояния или при более стабильном течении миокардита, лечение проводится по стандартным правилам лечения хронической сердечной недостаточности. Это включает препараты, защищающие сердце и улучшающие его работу (например, ингибиторы АПФ/БРА, бета-блокаторы, антагонисты минералокортикоидных рецепторов), которые нужно принимать долго.
- Ограничение физической нагрузки. В острый период миокардита и на протяжении минимум 6 месяцев (особенно спортсменам!) необходимо строго ограничивать физические нагрузки. Возврат к обычной активности или спорту происходит очень постепенно и только после разрешения врача, который оценит состояние сердца по результатам обследований (ЭКГ, УЗИ сердца, холтер).
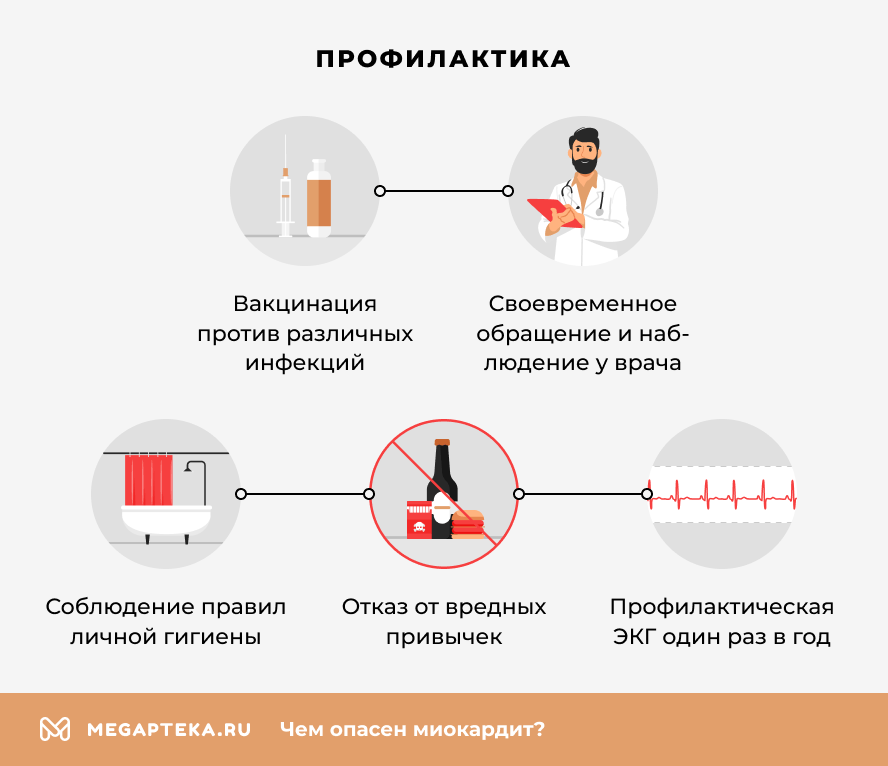
Профилактика миокардита
Специфической профилактики не существует, так как миокардит вызывается множеством разных причин. Однако снизить риски можно, следуя общим принципам здорового образа жизни и защиты от инфекций.
- Своевременная вакцинация: от гриппа, COVID-19, кори, краснухи, эпидемического паротита, ветряной оспы — эти инфекции могут осложняться миокардитом.
- Профилактика инфекций: соблюдение правил личной гигиены (мытье рук), избегание контактов с больными людьми, особенно в сезоны простуд.
- Обращение к врачу при инфекционных заболеваниях: не переносите простуду или грипп «на ногах», дайте организму восстановиться, следуйте назначениям врача.
- Защита от клещей: используйте репелленты, носите закрытую одежду в лесу, осматривайте тело после прогулок — для профилактики болезни Лайма.
- Отказ от злоупотребления алкоголем и запрещенных веществ.
- Рациональное применение лекарств: принимайте любые препараты (особенно новые или с потенциальной кардиотоксичностью) только по назначению врача, сообщайте ему обо всех побочных эффектах.
- Внимание к своему здоровью: при появлении необычных симптомов (особенно боли в груди, одышки, сердцебиения, сильной слабости) после перенесенной инфекции или без видимой причины — немедленно обращайтесь к врачу или вызывайте скорую помощь.
Источники
- Клинические рекомендации Минздрава РФ: «Миокардиты»;
- Медицинский обзор Drugs.com: «Myocarditis»;
-
Медицинский справочник MSD: «Миокардит».

Задайте вопрос эксперту по теме статьи