Содержание
- Что такое болезнь Крона
- Симптомы болезни Крона
- Причины развития болезни Крона
- Диагностика и постановка диагноза
- Красные флаги: когда срочно обращаться к врачу
- Самопомощь и облегчение симптомов дома
- Образ жизни с болезнью Крона: питание, физическая активность, стресс-менеджмент
- Профилактика обострений и осложнений
- Ошибки пациентов, чего следует избегать
- Лечение болезни Крона
- Часто задаваемые вопросы
- Источники
Что такое болезнь Крона
В отличие от язвенного колита, который поражает только толстую кишку, болезнь Крона может затронуть любой отдел пищеварительной системы: от ротовой полости до ануса. Однако наиболее часто в процесс вовлекается место перехода тонкой кишки в толстую (подвздошная кишка). Такой вариант заболевания называют терминальным илеитом.
Понимание природы этого заболевания и своевременное распознавание сигналов организма — ключ к сохранению качества жизни и предотвращению серьезных осложнений. Читайте далее, чтобы узнать, как контролировать состояние и жить полноценно даже с этим диагнозом.
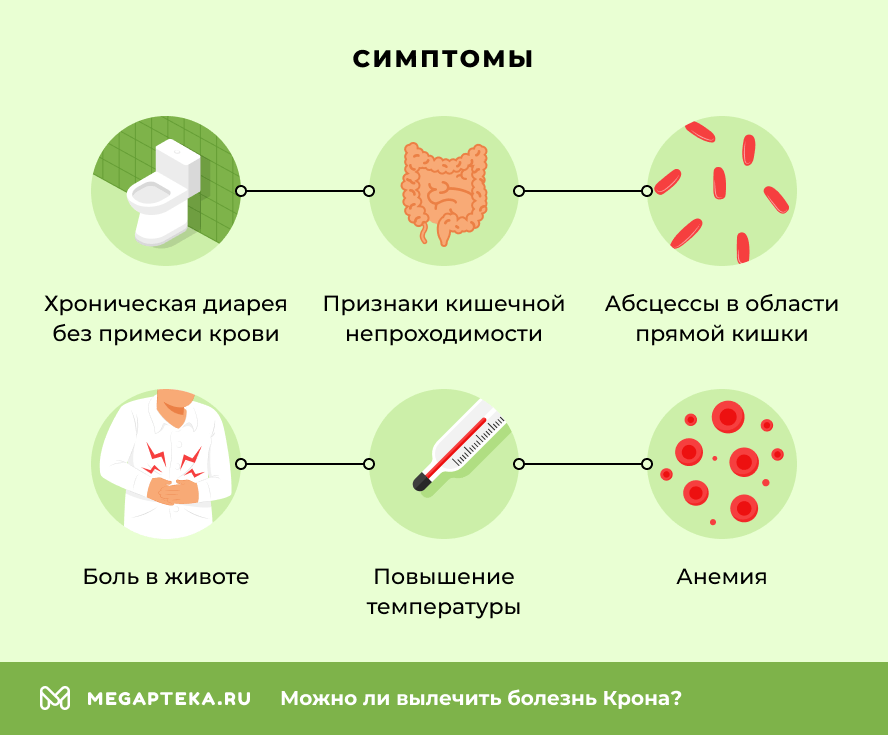
Симптомы болезни Крона
Основные симптомы болезни Крона:
- хроническая диарея (жидкий стул, который продолжается более 4–6 недель, иногда в нем может появляться примесь крови, что указывает на активное воспаление и изъязвление стенки кишки);
- боль в животе (обычно схваткообразная, локализуется в правой нижней части или по центру живота, часто связана с приемом пищи и процессом пищеварения);
- лихорадка и общая слабость (повышение температуры тела до субфебрильных значений и постоянная усталость — признаки системного воспаления и интоксикации организма);
- анемия (снижение гемоглобина развивается из-за хронической потери крови через воспаленную слизистую, а также нарушения всасывания железа и витамина B12 в пораженном кишечнике);
- поражение перианальной области — это одна из «визитных карточек» болезни Крона (сюда относятся длительно незаживающие трещины заднего прохода, свищи прямой кишки, абсцессы в этой области);
- потеря веса (связана как с нарушением всасывания питательных веществ, так и с сознательным ограничением еды из-за страха перед болью и диареей).
Симптомы, связанные с осложнениями:
- свищи (фистулы) — патологические ходы, соединяющие кишку с другими органами или кожей;
- абсцессы — ограниченные скопления гноя в брюшной полости или в клетчатке вокруг кишки, требующие хирургического дренирования;
- стриктуры (сужения) — участки кишки, которые сузились из-за рубцовой ткани или отека, что приводит к кишечной непроходимости (вздутие, сильная боль, рвота, отсутствие стула);
- массивное кишечное кровотечение (встречается редко, но является жизнеугрожающим состоянием).
Болезнь Крона симптомы у женщин. Пациентки часто интересуются, есть ли специфические признаки заболевания именно у женщин. Так вот, специфических симптомов, присущих только представительницам прекрасного пола, нет, но есть важные нюансы. Воспалительный процесс может затрагивать репродуктивные органы. Например, при образовании ректо-вагинальных свищей. Кроме того, боли в животе могут ошибочно приниматься за гинекологические проблемы (кисты, эндометриоз). Активное воспаление в малом тазу может также влиять на фертильность, поэтому важен совместный контроль гастроэнтеролога и гинеколога.

Причины развития болезни Крона
Основные факторы риска и предполагаемые причины развития болезни Крона:
- генетическая предрасположенность (наличие родственников первой линии с воспалительными заболеваниями кишечника повышает риск развития болезни);
- дисбаланс микрофлоры кишечника (изменение состава «полезных» и «вредных» бактерий в кишечнике может провоцировать иммунную систему);
- курение (оно не только повышает риск развития болезни Крона, но и утяжеляет ее течение, увеличивает частоту обострений и потребность в хирургических операциях);
- прием некоторых лекарств (длительное использование нестероидных противовоспалительных препаратов может повышать риск развития заболевания или провоцировать обострение);
- факторы окружающей среды (загрязнение воздуха, преобладание рафинированных продуктов и фастфуда в диете и т.д.).
Диагностика и постановка диагноза
- Сбор анамнеза и физикальный осмотр. Врач подробно расспрашивает о жалобах, образе жизни, наследственности, проводит пальпацию (прощупывание) живота и осмотр перианальной области.
- Общий и биохимический анализы крови. Позволяют выявить анемию, лейкоцитоз, повышение СОЭ и С-реактивного белка (маркеры воспаления).
- Анализ кала на фекальный кальпротектин. Высокочувствительный тест, который показывает наличие воспаления именно в кишечнике (помогает отличить воспалительные заболевания кишечника от синдрома раздраженного кишечника).
- Анализы кала для исключения кишечных инфекций. Необходимы, чтобы исключить инфекционную природу диареи (дизентерия, сальмонеллез и т.д.).
- Колоноскопия с илеоскопией и биопсией. Ключевой метод («золотой стандарт»), позволяющий осмотреть слизистую толстой и подвздошной кишки, взять образцы тканей для гистологического исследования.
- Гастроскопия (ЭГДС). Проводится для исключения поражения верхних отделов желудочно-кишечного тракта (пищевод, желудок, двенадцатиперстная кишка).
- Видеокапсульная эндоскопия. Пациент проглатывает капсулу с миниатюрной камерой, которая фотографирует тонкую кишку на всем протяжении (особенно ценно, если воспаление находится в труднодоступных отделах).
- МРТ или КТ-энтерография. Лучевые методы, которые позволяют оценить состояние тонкой кишки, выявить свищи, абсцессы и утолщение стенок кишки снаружи.
- МРТ малого таза. Обязательно назначается при подозрении на перианальные свищи и абсцессы в области прямой кишки.
Современные клинические рекомендации «Болезнь Крона» строго регламентируют алгоритм диагностики, который включает несколько обязательных этапов. Точные рекомендации дает лечащий врач.
Красные флаги: когда срочно обращаться к врачу
Срочное обращение к врачу требуется в следующих ситуациях:
- сильная, постоянная боль в животе, которая не проходит или усиливается;
- вздутие живота, сопровождающееся полным отсутствием стула и газов (признак кишечной непроходимости);
- массивное кровотечение из прямой кишки (ярко-алая кровь или сгустки);
- рвота, особенно если рвотные массы напоминают кал (каловая рвота) или содержат кровь;
- высокая лихорадка (температура выше 38,5°C), которую не удается сбить, озноб;
- появление гнойного отделяемого из свищей на коже живота или в области промежности, покраснение и резкая болезненность в этой зоне (признак абсцесса);
- сильная слабость, головокружение, обмороки (признаки острой кровопотери или тяжелой интоксикации);
- резкое увеличение живота в объеме и отсутствие отхождения газов;
- признаки сильного обезвоживания (сухость кожи, спутанность сознания, редкое мочеиспускание).
Самопомощь и облегчение симптомов домаВажно понимать, что болезнь Крона требует профессионального медицинского лечения, а попытки справиться с ней исключительно домашними методами опасны. Однако существуют безопасные меры поддержки, которые можно применять параллельно с терапией, назначенной врачом.
Самопомощь и облегчение симптомов дома
Что можно сделать дома при болезни Крона?
- Обеспечьте покой и отдых. В период обострения организму нужны силы для борьбы с воспалением. Постарайтесь снизить физические и эмоциональные нагрузки, больше лежите.
- Перейдите на максимально щадящее питание. Если аппетит сохранен, ешьте маленькими порциями 5–6 раз в день. Отдайте предпочтение протертой, термически обработанной пище. Полностью исключите острое, жареное, молочные продукты (если есть непереносимость).
- Ведите дневник питания и симптомов. Это поможет вам и врачу выявить продукты, которые провоцируют ухудшение состояния именно у вас.
- Обеспечьте адекватный питьевой режим. При диарее организм теряет много жидкости. Пейте воду, чтобы избежать обезвоживания. Избегайте сладких газировок и кофеина.
- Принимайте назначенные препараты строго по схеме, не пропуская дозы. Даже если чувствуете себя лучше, помните: только постоянная терапия удерживает воспаление под контролем и предотвращает возвращение симптомов.
Образ жизни с болезнью Крона: питание, физическая активность, стресс-менеджмент
- Диета при болезни Крона. Универсальной диеты нет, она подбирается индивидуально. В период ремиссии питание должно быть максимально разнообразным и полноценным. Рекомендуется исключить продукты, которые вызывают дискомфорт (метеоризм, боль, диарею). Обычно это еда с высоким содержанием грубой клетчатки, жирная и острая пища, цельное молоко, алкоголь. Важно отказаться от курения, а также следить за достаточным потреблением белка и витаминов.
- Физическая активность. Регулярные умеренные нагрузки (ходьба, плавание, йога, пилатес) благотворно влияют на течение болезни. Они помогают снизить уровень стресса, укрепить иммунитет, предотвратить потерю костной массы (остеопороз, который часто развивается на фоне приема гормонов) и улучшить общее качество жизни. Важно избегать изнурительных тренировок и травм живота.
- Стресс-менеджмент. Косвенная связь между стрессом и обострением научно доказана. Стресс не вызывает болезнь, но является мощным триггером. Освоение техник релаксации (дыхательные практики, медитация), работа с психотерапевтом, участие в группах поддержки пациентов с воспалительными заболеваниями кишечника — важные составляющие успешного лечения.
Профилактика обострений и осложнений
- Непрерывная поддерживающая терапия — это самое важное правило. Нельзя прекращать прием лекарств без согласования с врачом, даже если пациент чувствует себя удовлетворительно. Именно базисная терапия удерживает воспаление под контролем.
- Регулярное наблюдение у гастроэнтеролога. Даже в фазе ремиссии необходимо посещать врача не реже 1–2 раз в год и проходить назначенные обследования (колоноскопию, анализы крови и кала). Это позволяет вовремя «поймать» начало обострения.
- Отказ от курения. Это, пожалуй, самое действенное, что может сделать пациент для профилактики. Отказ от курения значительно улучшает прогноз.
- Вакцинация. Пациенты с болезнью Крона, особенно получающие иммуносупрессивную терапию, находятся в группе риска по инфекциям. Важно своевременно вакцинироваться, но только по согласованию с врачом. Живые вакцины им противопоказаны.
- Контроль сопутствующих заболеваний. Требуется своевременное лечение очагов хронической инфекции и контроль сопутствующих нарушений.
Ошибки пациентов, чего следует избегать
- Самоназначение или отмена препаратов. Ни в коем случае нельзя самостоятельно менять дозировки, отменять препараты, добавлять новые или делать перерывы в лечении без согласования с врачом. Это может вызвать тяжелое обострение и свести на нет эффект от предыдущей терапии.
- Игнорирование симптомов обострения в надежде, что «само пройдет». Чем раньше начато лечение обострения, тем быстрее удастся вернуть болезнь под контроль. Промедление может привести к осложнениям, требующим хирургического вмешательства.
- Увлечение «народными средствами» и сомнительными диетами. Травы, сыроедение, голодание, чистки кишечника и прочие «чудо-методы» не имеют доказанной эффективности, а в большинстве случаев вредны. Они могут усугубить воспаление или вызвать токсическое поражение печени на фоне основного лечения.
- Курение. Как уже говорилось, это злейший враг пациента с болезнью Крона. Продолжение курения сводит к минимуму эффективность терапии.
- Нарушение диеты и употребление заведомо опасных продуктов, таких как алкоголь и фастфуд. Даже в ремиссии такие продукты могут спровоцировать обострение, а в активной фазе болезни они усугубляют симптомы и замедляют заживление слизистой.
- Игнорирование плановых обследований. Некоторые пациенты избегают контрольных колоноскопий из-за страха или неприятных ощущений. Это ошибка: только эндоскопия позволяет объективно оценить состояние слизистой и вовремя скорректировать лечение.
- Игнорирование психического здоровья. Жизнь с хронической болезнью — тяжелый труд. Тревога и депрессия — частые спутники пациентов. Не стесняться обращаться за помощью к психологу или психиатру так же важно, как и к гастроэнтерологу.
Лечение болезни Крона
Часто задаваемые вопросы
- Какие симптомы характерны для болезни Крона? Основные признаки включают хроническую диарею, боли в животе, потерю веса и лихорадку. Первые проявления могут быть стертыми: необъяснимая усталость, незначительные боли после еды. Если человек замечает у себя хотя бы один из этих симптомов, длящийся более нескольких недель, важно обратиться к врачу. Для самостоятельного контроля состояния ведите дневник симптомов и регулярно сдавайте назначенные врачом анализы.
- Каковы причины возникновения болезни Крона? Точные причины заболевания до конца не установлены. Считается, что болезнь Крона развивается, когда у человека с генетической предрасположенностью иммунная система дает сбой и начинает атаковать собственную микрофлору кишечника и стенку кишки. К внешним триггерам, которые могут запустить этот процесс, относят курение, прием некоторых лекарств (например, нестероидных противовоспалительных средств), инфекции и нарушение состава микрофлоры кишечника. Для оценки индивидуальных факторов риска и стратегии наблюдения необходима консультация гастроэнтеролога.
- Когда необходимо срочно обратиться к врачу при подозрении на болезнь Крона? Признаки неотложного обращения: сильная боль в животе, вздутие с отсутствием стула и газов, массивное кровотечение из прямой кишки, высокая температура с ознобом, появление гнойных свищей. Важность своевременной диагностики в таких случаях критична, так как последствия несвоевременного лечения могут быть фатальными.
- Можно ли самостоятельно справиться с симптомами болезни Крона? Возможности самостоятельного облегчения симптомов очень ограничены и носят временный характер (диета, покой). Это лишь меры помощи до визита к врачу. Важно соблюдать предписания специалистов, так как купировать воспаление могут только специальные препараты. Обратитесь к врачу при первых признаках ухудшения.
- Какой образ жизни рекомендуется пациентам с болезнью Крона? Питание и диета при заболевании должны быть индивидуальны и исключать продукты-триггеры. Физическая активность и ее роль велика: умеренные нагрузки (ходьба, плавание) помогают поддерживать тонус. Управление стрессом и эмоциональным состоянием с помощью релаксации и психотерапии — неотъемлемая часть лечения. Регулярные визиты к специалистам важны для контроля за динамикой.
- Существуют ли профилактические меры против обострений болезни Крона? Меры профилактики обострений включают в первую очередь неукоснительное соблюдение схемы поддерживающей терапии. Контроль факторов риска, таких как курение и стресс, также критически важен. Поддерживающая терапия под наблюдением врача — это основа. Соблюдение рекомендаций лечащего врача обязательно для сохранения ремиссии.
- Какие распространенные ошибки совершают пациенты с болезнью Крона? Самая частая ошибка — игнорирование ранних признаков заболевания и позднее обращение к врачу. Также опасны неправильное питание и режим дня, не соответствующие фазе болезни. Отказ от регулярного наблюдения врачом и самовольная отмена препаратов приводят к тяжелым обострениям. Необходимо следовать советам врачей и не заниматься самолечением.
- Есть ли различия между болезнью Крона и язвенным колитом? Да, это два разных заболевания. Отличия есть в локализации поражения, симптоматике, диагностике и подходах к лечению, хотя частично препараты пересекаются. Только специалист после полного обследования сможет поставить точный диагноз.
- Нужно ли принимать какие-либо препараты при болезни Крона? Да, в подавляющем большинстве случаев необходима постоянная медикаментозная терапия. Назначение препаратов осуществляется врачом строго индивидуально. Типичные группы лекарственных средств: препараты 5-АСК, иммуносупрессоры, генно-инженерные биологические препараты и кортикостероиды. Самолечение недопустимо.
- Может ли болезнь Крона передаваться генетически? Сама болезнь не передается по наследству, но существует наследственная предрасположенность. Генетика болезни Крона изучается, однако факторы окружающей среды также играют роль. Индивидуальный подход к каждому пациенту необходим при планировании терапии. Проконсультируйтесь с врачом перед планированием семьи.
- Как долго длится заболевание и возможно ли полное выздоровление? Продолжительность болезни Крона не ограничена, так как это хроническое заболевание. Период ремиссии возможен при правильном подходе и лечении. Полностью излечиться невозможно, но качество жизни улучшается при контроле воспаления. Постоянное наблюдение врача важно для долгосрочного прогноза.
Источники
Задайте вопрос эксперту по теме статьи
Также вас может заинтересовать