

Содержание
Краткое содержание
- Болезнь Бехтерева (анкилозирующий спондилит) — хроническое аутоиммунное воспаление позвоночника и крестцово-подвздошных суставов.
- Чаще болеют мужчины 20–40 лет; ключевой фактор риска — генетическая предрасположенность (антиген HLA-B27).
- Основные симптомы: утренняя боль и скованность в пояснице, ограничение подвижности, внескелетные проявления (увеит, поражение сердца).
- Диагностика включает: анализы крови, анализ на наличие HLA-B27, МРТ крестцово-подвздошных сочленений или рентген.
- Лечение: НПВП, при неэффективности — биологическая терапия (ингибиторы ФНО-α/ИЛ-17) плюс обязательная ЛФК.
- В 2024 году зарегистрирован инновационный отечественный препарат сенипрутуг («Трибувиа») — таргетная терапия с селективным механизмом действия.
- Прогноз благоприятный только в случае ранней диагностики, регулярной терапии и соблюдении рекомендаций.
Что такое болезнь Бехтерева
Представьте: каждое утро вы просыпаетесь с ощущением, будто спина «застыла» в неудобной позе. Боль в пояснице не проходит после отдыха, а, наоборот, усиливается. Движения даются с трудом, а со временем даже простые повороты корпуса становятся испытанием. Знакомо? Возможно, это не просто «продуло спину», а сигнал организма о более серьезной проблеме — болезни Бехтерева. В статье разбираем: что это за заболевание, как его распознать и какие возможности лечения существуют сегодня.
Болезнь Бехтерева, или анкилозирующий спондилит — это хроническое воспалительное заболевание, поражающее преимущественно межпозвонковые суставы и крестцово-подвздошные сочленения. В основе патологии лежит аутоиммунный процесс: иммунная система ошибочно атакует собственные ткани организма, вызывая хроническое воспаление, которое со временем приводит к окостенению связок и ограничению подвижности позвоночника.
Заболевание чаще всего дебютирует в молодом возрасте (20–40 лет), а мужчины болеют в 3 раза чаще женщин. Без своевременного лечения болезнь прогрессирует, приводя к деформации позвоночника и значительному снижению качества жизни.
Причины возникновения
Точная причина развития болезни Бехтерева до конца не установлена, однако доказана ключевая роль генетической предрасположенности. Наличие антигена HLA-B27 повышает риск развития заболевания, хотя его присутствие не гарантирует болезнь при отсутствии других факторов.
Важно: психосоматические факторы не имеют доказанной связи с развитием анкилозирующего спондилита.
Симптомы болезни Бехтерева
Точная причина развития болезни Бехтерева до конца не установлена, однако доказана ключевая роль генетической предрасположенности. Наличие антигена HLA-B27 повышает риск развития заболевания, хотя его присутствие не гарантирует болезнь при отсутствии других факторов.
Важно: психосоматические факторы не имеют доказанной связи с развитием анкилозирующего спондилита.
Симптомы болезни Бехтерева
Раннее распознавание симптомов — залог успешного контроля заболевания. Описываем типичные проявления патологии.
Боль и скованность в пояснично-крестцовой области:
- усиливаются в покое, особенно ночью и утром;
- уменьшаются после физической активности и теплого душа;
- могут иррадиировать в ягодицы и бедра.
Утренняя скованность: продолжается более 30 минут, требует «расхаживания».
Ограничение подвижности позвоночника: постепенное снижение гибкости, трудности с наклонами и поворотами.
Внескелетные проявления:
- увеит (воспаление сосудистой оболочки глаза) — боль, покраснение, светобоязнь;
- поражение сердца (аортит, нарушения проводимости);
- воспалительные изменения в кишечнике;
- псориатические высыпания на коже.
Если симптомы сохраняются более 3 месяцев и не связаны с травмой — это повод обратиться к ревматологу.


Диагностика
Своевременная диагностика позволяет начать терапию до развития необратимых изменений.
Лабораторные исследования:
- общий анализ крови — возможен умеренный лейкоцитоз;
- СОЭ и С-реактивный белок (СРБ) — маркеры воспаления;
- антиген HLA-B27 — генетический маркер (положителен у 90% пациентов).
Инструментальная диагностика:
- рентгенография крестцово-подвздошных суставов — выявляет сакроилеит (воспаление крестцово-подвздошных сочленений);
- МРТ — позволяет увидеть сакроилеит еще до структурных изменений на рентгене.
Диагноз устанавливается комплексно, с учетом критериев международного общества ASAS. К ним относятся: хроническая (более 3 месяцев) боль, начавшаяся до 40 лет, с постепенным усилением, которая уменьшается после физической нагрузки, не проходит в покое и часто беспокоит ночью, но облегчается при пробуждении и движении.

Лечение болезни Бехтерева
Терапией анкилозирующего спондилита занимается ревматолог. Лечение индивидуально и направлено на снижение воспаления и боли, а также сохранение подвижности позвоночника.
Медикаментозная терапия
- Препараты первой линии — нестероидные противовоспалительные средства (НПВС). Они эффективно снимают боль и уменьшают воспалительный процесс. К этой группе относятся диклофенак, нимесулид, целекоксиб, мелоксикам. При хорошем ответе на терапию НПВС могут длительно контролировать симптомы заболевания.
- При недостаточной эффективности НПВC или выраженном воспалении возможно кратковременное местное применение глюкокортикостероидов.
- Если заболевание сопровождается поражением периферических суставов (кисти, стопы, колени), к схеме лечения добавляют базисные противовоспалительные препараты. Наиболее часто применяют сульфасалазин и метотрексат. Эти средства действуют медленнее, но способствуют долгосрочному контролю над болезнью.
- При неэффективности стандартной терапии или агрессивном течении заболевания назначаются генно-инженерные биологические препараты. Ингибиторы фактора некроза опухоли-альфа (ФНО-α) — адалимумаб, инфликсимаб, голимумаб — блокируют ключевое звено воспалительного каскада, замедляют прогрессирование болезни и предотвращают структурные повреждения позвоночника.
- Альтернативной группой биологической терапии являются ингибиторы интерлейкина-17А (ИЛ-17А): секукинумаб и иксекизумаб. Они применяются при непереносимости или недостаточном ответе на ингибиторы ФНО-α и демонстрируют сопоставимую эффективность в контроле заболевания.
Немедикаментозные методы: основа долгосрочного контроля
- Лекарственная терапия обязательно дополняется немедикаментозными подходами. Ежедневные занятия лечебной физкультурой и кинезиотерапией помогают поддерживать подвижность позвоночника, укрепляют мышечный корсет и профилактируют анкилоз.
- Не менее важно обучение пациента: понимание природы болезни, умение распознавать признаки обострения, навыки самоконтроля и адаптации повседневной активности значительно повышают эффективность лечения.
Массаж и мануальная терапия допустимы с осторожностью и только вне фазы обострения, под контролем специалиста, знакомого с особенностями заболевания.
Новое лекарство от болезни Бехтерева
В 2024 году в России был зарегистрирован первый в мире таргетный препарат для лечения болезни Бехтерева — сенипрутуг (торговое название «Трибувиа»), разработанный компанией «БИОКАД».
- Механизм действия: рекомбинантное гуманизированное моноклональное антитело, избирательно нейтрализующее патологическую активность ФНО-α, сохраняя при этом его физиологические функции.
- Преимущества: потенциально меньший риск инфекционных осложнений по сравнению с классическими ФНО-блокаторами.
- Показания: активный рентгенографически подтвержденный аксиальный спондилоартрит у взрослых при неэффективности или непереносимости НПВП.
Важно: сенипрутуг зарегистрирован в России по процедуре условной регистрации — на основании промежуточных данных клинических исследований. Это стандартная практика для инновационных препаратов, позволяющая ускорить доступ пациентов к новой терапии при сохранении контроля безопасности. Полномасштабное исследование III фазы продолжается, его завершение запланировано на 2030 год. Препарат назначается строго по показаниям ревматологом и на данный момент доступен в рамках ограниченного распределения и клинических программ.
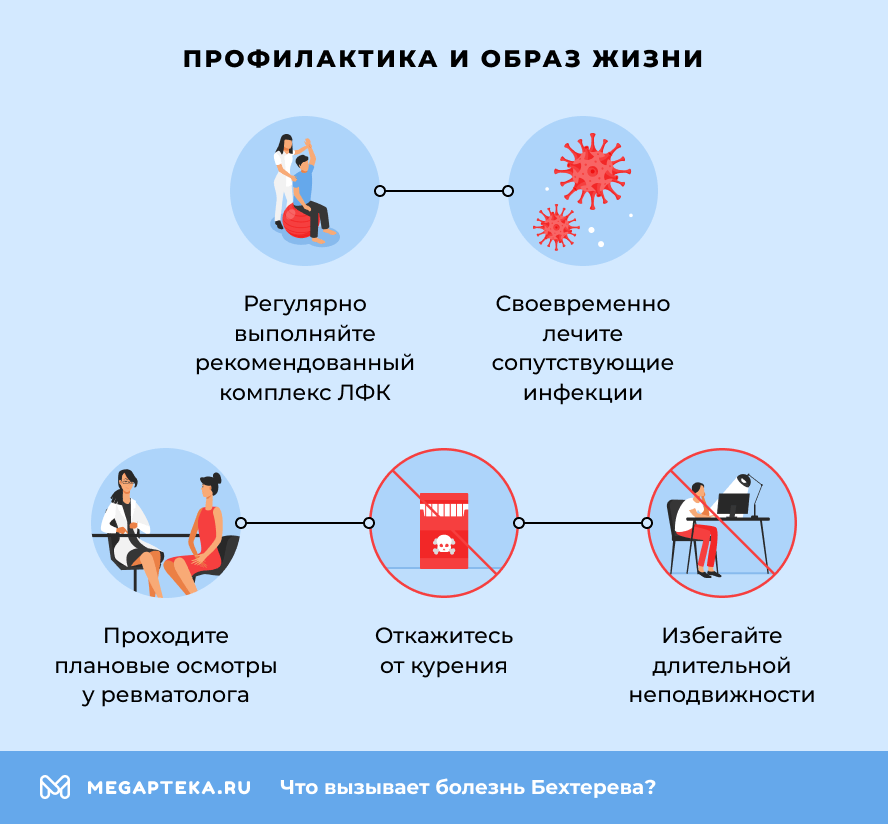
Профилактика и образ жизни
Предотвратить развитие болезни Бехтерева невозможно, но можно значительно замедлить ее прогрессирование:
- регулярно выполняйте рекомендованный комплекс ЛФК (лучше с инструктором);
- избегайте длительной неподвижности — делайте перерывы при сидячей работе;
- откажитесь от курения — оно ускоряет прогрессирование заболевания;
- проходите плановые осмотры у ревматолога (не реже 1–2 раз в год);
- своевременно лечите сопутствующие инфекции.
Современная терапия позволяет большинству пациентов сохранять трудоспособность и вести активный образ жизни.
Источники

Задайте вопрос эксперту по теме статьи







