

Содержание
- Краткое содержание
- Симптомы COVID-19
- Как понять, что у тебя коронавирус
- Как лечить коронавирус
- Антибактериальная и противогрибковая терапия при осложненном течении COVID-19
- Иммунитет к COVID-19
- Можно ли заболеть коронавирусом второй раз
- Через сколько можно заболеть коронавирусом второй раз
- Какую вакцину от коронавируса выбрать
- Иностранные вакцины от коронавируса
- Когда делать прививку переболевшему коронавирусом
- Кому нельзя делать прививки от ковида
- Побочные эффекты прививки от ковида
- Почему требуется реабилитация после ковида
- Как восстановиться после коронавируса
- Препараты для реабилитации после коронавируса
- Одышка после коронавируса
- Источники
Краткое содержание
- На ранних стадиях COVID-19 клинически практически неотличим от ОРВИ или гриппа, поэтому точный диагноз возможен только после лабораторного тестирования.
- Болезнь протекает индивидуально: от легкой формы до критических состояний, причем тяжелое течение может развиться даже у молодых людей без хронических заболеваний.
- Ключевые отличия «ковида» от ОРВИ: более длительное течение (до 3 недель), частая потеря вкуса и обоняния, выраженная слабость, миалгия и преобладание симптомов поражения нижних дыхательных путей над насморком.
- Терапия строится на раннем приеме противовирусных препаратах (до 5–7 дня), контроле воспаления (ГКС), антитромботической профилактике и симптоматическом лечении. Антибиотики назначаются только при доказанных бактериальных осложнениях.
- Иммунитет не является пожизненным: уровень антител (IgG/IgM) снижается через несколько месяцев после болезни, а появление новых штаммов повышает риск повторного заражения, в том числе у переболевших.
- Роль вакцинации: прививки не гарантируют полную защиту от заражения, но эффективно предотвращают тяжелое течение, госпитализацию и летальные исходы. Иммунитет после вакцинации требует периодического обновления (ревакцинации).
- В ГРЛС РФ зарегистрированы препараты различных платформ (векторные, пептидные, инактивированные, VLP), что позволяет подбирать схему с учетом возраста, сопутствующих болезней и эпидемиологической обстановки.
- Противопоказания и меры предосторожности: вакцинация временно откладывается при острых заболеваниях, обострении хронических патологий или недавней прививке. Абсолютными противопоказаниями являются тяжелые аллергические реакции на компоненты.
- Необходимость реабилитации: после перенесенной инфекции часто сохраняются астения, гипоксия, нарушения обмена веществ и психоэмоциональные расстройства. Восстановление требует комплексного подхода: оксигенотерапия, ЛФК, дыхательная гимнастика и сбалансированное питание.
- Контроль постковидных симптомов: одышка и снижение сатурации могут сохраняться месяцами из-за фиброза легких или сердечно-сосудистых изменений. При ухудшении дыхания или падении сатурации ниже 94% требуется срочная врачебная консультация.
Вирус SARS-CoV-2 (коронавирус или COVID-19) стал новой реальностью в мире, поэтому человечество учится сосуществовать с ним. В 2020 году коронавирусная инфекция стала самой распространенной болезнью на планете. Ее признаки сходны с ОРВИ или сезонным гриппом, что вносит дополнительные трудности при постановке диагноза. Поэтому вопрос о том, как отличить «ковид» от ОРВИ, сегодня приобретает особую актуальность.
Люди по-разному переносят коронавирус — кто-то «отделывается» субфебрильной температурой (37,2–37,5 °C) и временной потерей обоняния, а кто-то оказывается в реанимации на волосок от смерти. И не всегда к последней категории относятся люди из «группы риска» (пожилые, страдающие сахарным диабетом, сердечными и онкологическими заболеваниями). Порой тяжелая форма встречается у здоровых молодых мужчин и женщин, поэтому остерегаться вируса нужно всем, в том числе и переболевшим COVID-19.
Симптомы COVID-19
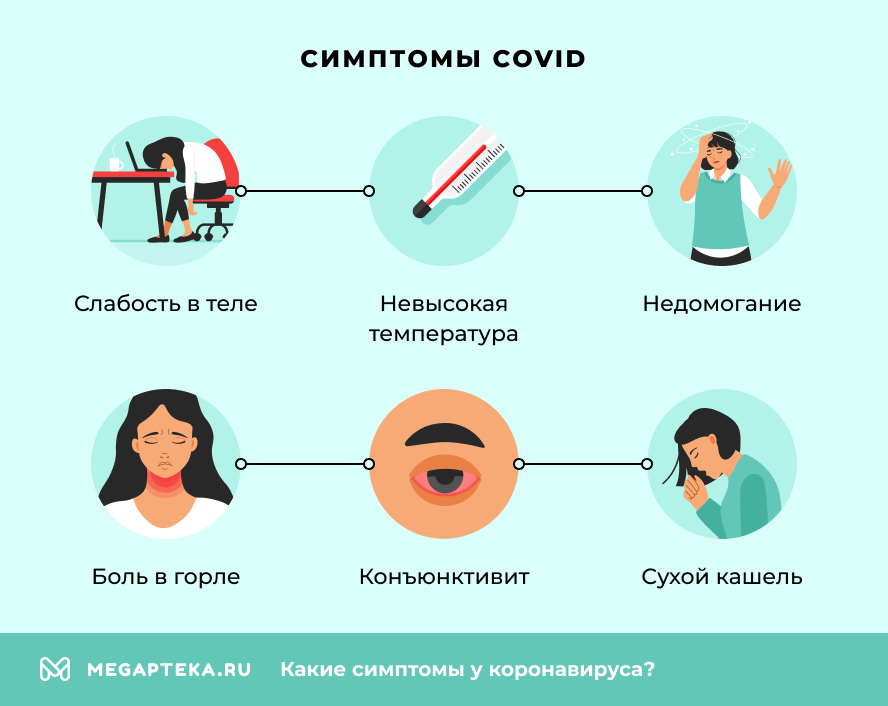
Коронавирусы относятся к семейству РНК-содержащих вирусов, вызывающих у людей ОРВИ. И на начальной стадии симптомы коронавируса у взрослого человека проявляются так же, как и у обычной простуды. Вначале появляются слабость в теле, недомогание, невысокая температура.
В дальнейшем, при средней тяжести заболевания, к этим симптомам присоединяются:
- боль в горле;
- конъюнктивит;
- сухой кашель;
- высыпания на теле.
У некоторых больных наблюдаются диарея, боль в животе, тошнота, рвота. У 80% пациентов заболевание протекает в легкой или средней степени тяжести. Дети в большинстве случаев переносят болезнь легко, без развития осложнений.
Вероятность тяжелого течения заболевания повышается у людей старшего возраста и пациентов с хроническими заболеваниями (например, с патологиями сердца, дыхательной, иммунной системы).
Тяжелое течение инфекции проявляется:
- высокой температурой;
- кашлем;
- болью в грудной клетке;
- нехваткой воздуха;
- одышкой.
Эти признаки свидетельствуют о развитии пневмонии. При таком состоянии пациенту нужна срочная врачебная помощь.
Как понять, что у тебя коронавирус
По общим симптомам отличить COVID-19 от простуды бывает сложно даже специалистам. Поэтому при подозрении на заболевание сразу же назначаются лабораторные тесты. Только результаты анализов (но тоже не всегда) могут окончательно подтвердить или опровергнуть диагноз. Но все же врачи обратили внимание на ряд признаков, наличие которых нередко свидетельствует о COVID-19:
- коронавирус затрагивает все системы организма и особенно нижние дыхательные пути, чаще всего инфекция проявляется болью в горле, жаром, кашлем, одышкой, а насморк встречается редко;
- появляется чувство сильной усталости, боль в мышцах и суставах, при ОРВИ эти признаки выражены слабее;
- отличает коронавирус и более длительное течение — если легкая форма ОРВИ длится 3–5 дней, то «ковид» беспокоит до 3-х недель, при этом состояние может снова ухудшиться, хотя по времени уже должно начаться выздоровление;
- у многих пациентов пропадает вкус и обоняние, даже при отсутствии выраженной симптоматики, поэтому появление этого признака в большинстве случаев свидетельствует о заражении коронавирусом.
В некоторых случаях заболевание протекает полностью бессимптомно.
Как отличить ОРВИ от бессимптомного коронавируса у взрослого в домашних условиях?
Коронавирус без симптомов наблюдается у людей с хорошим иммунитетом, организм которых легко справляется с инфекцией. Но даже при отсутствии выраженной симптоматики некоторые признаки указывают на скрытое течение болезни.
Заподозрить COVID-19 можно, если наблюдается:
- искажение и притупление вкуса и обоняния;
- периодическое появление беспричинной одышки при общем удовлетворительном состоянии здоровья, которая беспокоит 10–15 дней, а затем исчезает;
- чувство постоянной усталости;
- диспепсические проявления (возникают из-за реакции пищеварительной системы на поражение легких).
Но точно установить наличие вируса возможно только после прохождения тестов. Если результат положителен, но симптомы отсутствуют, никакого лечения не требуется. Организм справится самостоятельно. При бессимптомном течении болезнь длится 3–7 дней.
Как лечить коронавирус
В Клинические рекомендации Минздрава России по лечению COVID-19 включены:
Этиотропная терапия (противовирусная)
| Препарат | Когда применять | Особенности |
|---|---|---|
| Молнупиравир, Нирматрелвир+ритонавир, Фавипиравир | Легкое/среднетяжелое течение, первые 5 дней болезни, группы риска | Только по назначению врача; учитывать лекарственные взаимодействия |
| Ремдесивир | Стационар, потребность в кислороде | В/в введение, только в медучреждении |
| Антиковидная плазма / иммуноглобулин | Ранние сроки, пациенты с иммунодефицитом | По решению врачебной комиссии |
Амбулаторно (легкое течение):
- мониторинг сатурации, симптоматическая терапия;
- глюкокортикостероиды (ГКС) не показаны без признаков прогрессии.
Стационар (среднетяжелое/тяжелое течение)
| Тяжесть | Терапия |
|---|---|
| Среднетяжелое + факторы риска | Дексаметазон 6 мг/сут 10 дней или Метилпреднизолон 0,5–1 мг/кг |
| Тяжелое/крайне тяжелое | ГКС + при прогрессии: Анакинра / Тоцилизумаб / Олокизумаб (по решению КЭК) |
| Ситуация | Препарат |
|---|---|
| Амбулаторно, группы риска | Ривароксабан или Апиксабан — 14–30 дней |
| Стационар без ТГВ (тромбоза глубоких вен) и ТЭЛА (тромбоэмболии легочной артерии) | Эноксапарин или Фондапаринукс |
| При ТГВ/ТЭЛА | Лечебные дозы низкомолекулярных гепаринов и далее переход на прямые оральные антикоагулянты/варфарин |
Симптоматическая терапия
- лихорадка (температура более 38,5 °C или при плохой переносимости): парацетамол/ибупрофен;
- нос/горло: солевые растворы для промывания, при необходимости деконгестанты (не более 5 дней);
- кашель: сухой — бутамират/леводропропизин; влажный — муколитики;
- обильное питье, покой, оксигенотерапия при сатурации менее 95%.
Антибактериальная/противогрибковая терапия
- не применяются для лечения самого COVID-19 (вирусная природа);
- показана только при доказанных бактериальных/грибковых осложнениях.
Особые группы
| Группа | Особенности |
|---|---|
| Беременные | Приоритет парацетамола; ГКС — по строгим показаниям; антикоагулянты — НМГ |
| Пожилые (65+) | Коррекция доз с учетом функции почек/печени; профилактика делирия, падений |
| Иммунодефицит | Раннее рассмотрение плазмы/иммуноглобулина; тщательный контроль вторичных инфекций |
Важно для пациента:
- противовирусные препараты наиболее эффективны при старте не позднее 5–7 дня от появления симптомов;
- выбор конкретного средства зависит от тяжести состояния, возраста, сопутствующих болезней и риска лекарственных взаимодействий — назначение делает только врач;
- самолечение противовирусными препаратами недопустимо: бесконтрольный прием может снизить эффективность терапии и спровоцировать нежелательные реакции;
- актуальный перечень препаратов и схемы лечения регулярно обновляются — подробная информация доступна в полной версии КР на сайте Минздрава России.
Антибактериальная и противогрибковая терапия при осложненном течении COVID-19
Главное правило: коронавирусная инфекция — это вирусное заболевание, поэтому антибиотики и противогрибковые препараты не применяются для лечения самого COVID-19.
| Препарат | Зачем нужен | Когда назначают при «ковиде» |
|---|---|---|
| Антибиотики (амоксициллин, азитромицин, цефтриаксон и др.) | Борются с бактериями | Не действуют на вирус. Назначаются только если подтверждено присоединение бактериальной пневмонии, синусита, отита или другой вторичной инфекции |
| Противогрибковые средства (амфотерицин В, позаконазол, вориконазол и др.) | Подавляют рост патогенных грибов | Не имеют отношения к лечению вируса. Показаны только при доказанной грибковой инфекции (например, аспергиллез), которая развилась на фоне тяжелого течения, лечения ГКС или длительной ИВЛ |
Почему антибиотики не помогают от вируса?
Поражение легких при COVID-19 происходит не из-за бактерий, а из-за сбоя в работе иммунитета:
- развивается «цитокиновый шторм» — чрезмерная воспалительная реакция организма;
- активируются иммунные клетки (макрофаги), которые повреждают собственные ткани легких.
Антибиотики не влияют на иммунные процессы — они работают только против бактерий. Их бесконтрольный прием при вирусной инфекции:
- не ускоряет выздоровление;
- повышает риск побочных эффектов (аллергия, нарушение микрофлоры, нагрузка на печень);
- способствует развитию устойчивости бактерий к антибиотикам в будущем.
Когда антибиотики все-таки нужны?
Врач может назначить антибактериальную терапию, если есть убедительные признаки бактериального осложнения:
- ухудшение состояния после временного улучшения («вторая волна» лихорадки);
- гнойная мокрота, повышение прокальцитонина в анализах;
- новые очаги воспаления на КТ, нехарактерные для вирусной пневмонии;
- положительные бактериологические посевы (мокрота, кровь).
Важно: решение о назначении антибиотиков принимает только врач на основании клинической картины и лабораторных данных. Самолечение антибактериальными препаратами при коронавирусе недопустимо.
Диагностика и лечение COVID-19 — непростая задача, связанная с проблемой тестирования и отсутствием специфических препаратов. Но в целом, ситуация не настолько тяжелая, как может казаться на первый взгляд. Используемые сегодня для лечения средства в большинстве случаев позволяют вылечить «ковид» без последствий для здоровья.

Иммунитет к COVID-19
Существует много инфекций, оставляющих пожизненный иммунитет — ветрянка, паротит, корь и другие. Новая инфекция, ставшая причиной пандемии, не относится к данной группе, и ответ на вопрос — можно ли заболеть коронавирусом второй раз — утвердительный.
После того, как человек переболел исходным штаммом SARS-CoV-2, в организме остаются антитела, которые, по разным данным, сохраняются от 6 до 9 месяцев. Это иммуноглобулины — особые белки, главная задача которых — обезвреживать вирусную инфекцию. Они бывают двух типов:
- IgM – обнаруживаются у тех, кто находится в острой фазе заболевания;
- IgG – остаются у переболевших.
Наличие IgM не всегда свидетельствует о «заразности» человека, а обнаруженные в крови IgG не гарантируют отсутствие заразности. Сразу после болезни концентрация антител в крови довольно высокая, но, со временем, их становится меньше, и спустя несколько месяцев они исчезают полностью. Человек, ранее переболевший коронавирусом, становится вновь восприимчивым к этой инфекции.
Кроме этого, в нашем организме функционируют Т-лимфоциты, отвечающие за клеточный иммунитет. Эти иммунные клетки непосредственно участвуют в уничтожении зараженных вирусом клеток и координации защитных реакций. Возбудитель COVID-19, вирус SARS-CoV-2, принадлежит к обширному семейству коронавирусов. Помимо него, существуют и другие представители этого семейства: некоторые ранее вызывали локальные вспышки, а большинство постоянно циркулирует среди людей, вызывая обычные ОРВИ.
Многие из нас уже не раз сталкивались с такими «родственными» коронавирусами. После перенесенной инфекции в организме сохраняются Т-лимфоциты, которые «запоминают» вирус и готовы быстро отреагировать на повторную встречу. При попадании SARS-CoV-2 эти клетки способны распознать схожие структуры возбудителя и оперативно запустить иммунный ответ. Благодаря такой перекрестной защите организм часто справляется с инфекцией эффективнее, что способствует более легкому течению болезни.


Можно ли заболеть коронавирусом второй раз
Как уже упоминалось выше, антитела к COVID-19 — не «пожизненные», и после их исчезновения человек снова может заболеть.
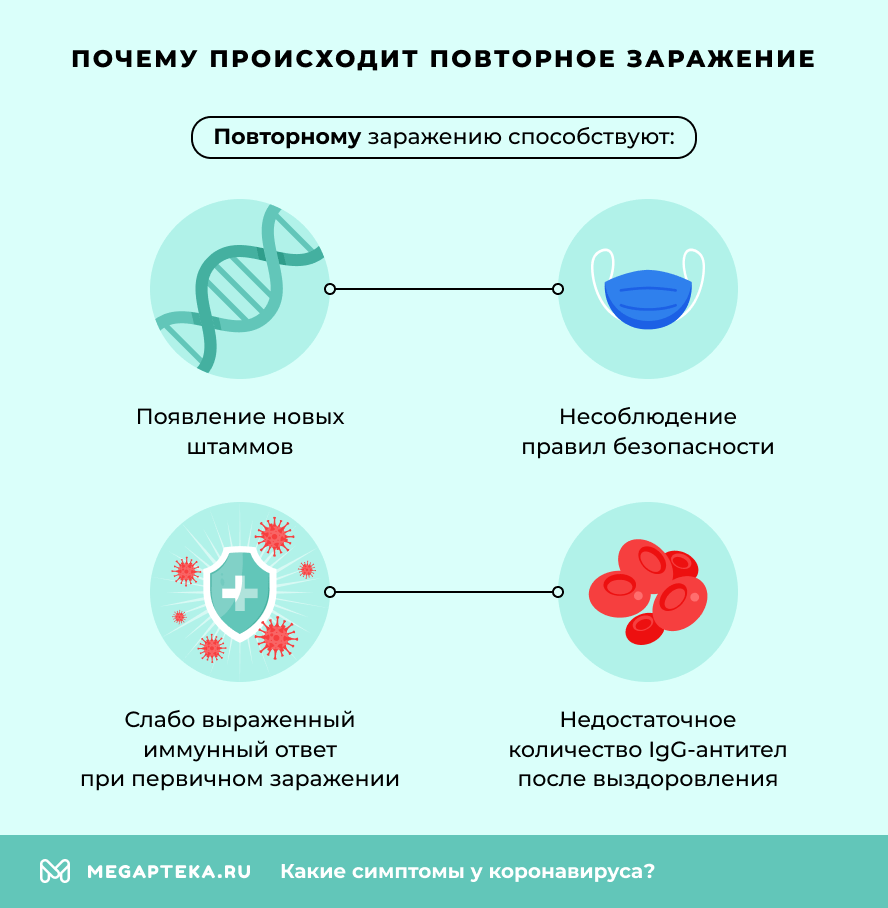
Повторному заражению способствуют:
- появление новых штаммов;
- беспечное отношение переболевших к собственной безопасности;
- слабо выраженный иммунный ответ при первичном заражении;
- недостаточное количество IgG-антител после выздоровления.
Новые штаммы появляются в связи с естественной способностью вирусов видоизменяться. Порой в процессе мутации они обретают новые свойства, становятся более контагиозными и опасными. Например, дельта-штамм (названный индийским из-за его особой свирепости в этой густонаселенной стране) причислен ВОЗ к самым опасным вариантам SARS-CoV-2, поскольку он более заразный, чем предыдущие версии.
Также люди, переболевшие «ковидом», зачастую начинают пренебрегать мерами профилактики — они перестают тщательно мыть руки, не придерживаются дистанции, игнорируют антисептические средства. В результате повторное заражение случается сразу, как только организм вновь подвергается влиянию патогена.
Не стоит слишком радоваться и тем, кто перенес болезнь в легкой или бессимптомной форме. Слабый ответ иммунной системы приводит к выработке малого количества антител, которые могут исчезнуть уже через два месяца.
Но даже после тяжелых форм остается определенный процент пациентов (около 12–13% по данным Центра по контролю и профилактике заболеваний США), количество антител у которых предельно низкое после выздоровления. Эти группы переболевших людей подвержены заражению вирусом наравне с теми, кто не болел.
Через сколько можно заболеть коронавирусом второй раз
Когда пандемия охватила мир, многие фармацевтические компании приступили к разработке вакцин от COVID-19. Результаты их деятельности оказались весьма успешны — российский «Спутник» и зарубежные препараты — BioNTech (Pfizer), Moderna, AstraZeneca (Oxford) — вполне успешно обеспечивают людей необходимым количеством антител. Но после прививки все же можно заболеть еще раз.
Все существующие на данный момент препараты не дают пожизненного иммунитета – в зависимости от вакцины он может сохраняться от 6 до 12 месяцев. Но иммунизация населения позволит значительно сократить темпы распространения заболевания. Достаточно сформировать коллективный иммунитет, чтобы пандемия пошла на спад.
Ошибочно мнение, что после укола можно не бояться болезни. Нужно знать, когда появляется иммунитет после прививки от коронавируса — на это требуется около трех недель. В период его формирования вполне можно заразиться от больного человека, поэтому следует всегда быть осторожным.
Важно:
- эффективность вакцин оценивается прежде всего по способности предотвращать тяжелое течение, госпитализацию и смерть, а не по полному блокированию заражения;
- иммунитет со временем ослабевает, поэтому ревакцинация адаптированными под новые штаммы препаратами остается актуальной мерой защиты, особенно для групп риска;
- выбор вакцины должен учитывать индивидуальные особенности здоровья — консультация с врачом обязательна.
Какую вакцину от коронавируса выбрать
Вакцинация от коронавирусной инфекции остается актуальной и включена в Национальный календарь прививок. Бивалентные вакцины 2026 года адаптированы под циркулирующие варианты вируса.
Первые российские вакцины от коронавируса
Спутник V (Центр им. Гамалеи)
Первый препарат в мире, ставший доступным для всеобщей вакцинации. Его основу составляли 2 безопасных для людей аденовируса, в которые встроена часть генома вируса «ковида». Показал результативность в 91,4% случаев, полностью защищая от тяжелых форм инфекции.
Спутник Лайт (Центр им. Гамалеи)
Предназначена для ревакцинации и для переболевших «ковидом» людей и дает более быстрый иммунный ответ, хотя и менее продолжительный.
ЭпиВакКорона (НЦ «Вектор» Роспотребнадзора)
В составе препарата отсутствуют биологические носители вируса. Они заменены на синтетические аналоги. По замыслу разработчиков, это должно снизить число аллергических реакций при ее введении.
КовиВак (Центр им. Чумакова)
По сравнению с другими отечественными вакцинами имеет важное преимущество – ее основу составляет «убитый» вирус. По такому принципу создано множество вакцин, успешно используемых от разных заболеваний. Исходя из особенностей препарата, КовиВак должна обеспечить максимальную защиту, так как в организм попадает не фрагмент, а цельный вирус. Это дает возможность защитной системе выработать полный набор антител. Несмотря на все эти плюсы, публичных данных об эффективности вакцины до сих пор нет.
Вакцины от COVID-19, зарегистрированные в ГРЛС России на 2026 г.
Сегодня в России представлены вакцины от классических инактивированных до инновационных назальных VLP-препаратов. Это позволяет гибко подходить к вакцинации разных групп населения, однако эффективность каждого препарата против актуальных штаммов требует отдельного мониторинга.
| Название | Производитель | Тип / Форма | Ключевые особенности |
|---|---|---|---|
| Гам-КОВИД-Вак (Спутник V) | НИЦЭМ им. Гамалеи | Векторная, 2 компонента, инъекция | Первая в мире зарегистрированная вакцина; эффективность ~91,4% против исходного штамма |
| Спутник Лайт | НИЦЭМ им. Гамалеи | Векторная, 1 доза, инъекция | Однокомпонентный вариант для быстрой ревакцинации; удобна при дефиците времени или противопоказаниях ко второй дозе |
| Гам-КОВИД-Вак-Лио | НИЦЭМ им. Гамалеи | Векторная, лиофилизат (порошок) | Улучшенная стабильность при хранении; не требует сверхнизких температур |
| Гам-КОВИД-Вак-М / Д | НИЦЭМ им. Гамалеи | Векторная, педиатрическая | Адаптирована для подростков и детей; сниженная дозировка векторов |
| Гам-VLP-мультивак | НИЦЭМ им. Гамалеи | Вакцина на основе вирусоподобных частиц (VLP), инъекция | Не содержит живого вируса или вектора; имитирует структуру коронавируса для безопасного иммунного ответа |
| Гам-VLP-мультивак-н | НИЦЭМ им. Гамалеи | VLP-вакцина, назальные капли | Безинъекционное введение; потенциально формирует местный иммунитет слизистых дыхательных путей |
| ЭпиВакКорона | ГНЦ ВБ «Вектор» Роспотребнадзора | Пептидная (синтетические антигены), инъекция | Нет биологических носителей — минимальный риск аллергии; требует точного соблюдения схемы введения |
| АВРОРА-КоВ | ГНЦ ВБ «Вектор» Роспотребнадзора | Пептидная, нового поколения, инъекция | Усовершенствованный состав пептидов; направлена на расширение перекрестной защиты против вариантов |
| КовиВак | Центр им. Чумакова РАН | Инактивированная (цельновирионная), инъекция | Классическая технология («убитый» вирус); формирует широкий спектр антител; публичные данные по эффективности ограничены |
| Конвасэл | СПб НИИВС ФМБА России | Субъединичная рекомбинантная, инъекция | Содержит только S-белок вируса, произведенный в клеточной системе; профиль безопасности, близкий к традиционным вакцинам |
| Вид | Как работает | Плюсы | Ограничения |
|---|---|---|---|
| Векторная (Гам-КОВИД-Вак, Спутник Лайт) | Аденовирус доставляет ген S-белка коронавируса в клетки | Сильный Т- и В-клеточный ответ; отработанная технология | Возможное снижение эффективности при мутациях S-белка; редкие реакции на вектор |
| Пептидная (ЭпиВакКорона, АВРОРА) | Вводятся синтетические фрагменты вирусных белков | Высокая безопасность; минимум побочных эффектов | Требует точного подбора эпитопов; иммунный ответ может быть менее интенсивным |
| Инактивированная (КовиВак) | Вводится «убитый» целый вирус | Знакомая технология; широкий спектр антител | Требуется уровень биобезопасности для производства; может потребоваться адъювант |
| VLP / Субъединичная (Гам-VLP, Конвасэл) | Вводятся вирусоподобные частицы или рекомбинантный белок | Безопасность + высокая специфичность; легко комбинировать антигены | Часто требуется адъювант; иммунный ответ может уступать векторным по силе |
| Назальная форма (Гам-VLP-н, Гам-КОВИД-Вак комбинированная) | Введение через слизистую носа | Потенциальный барьерный иммунитет «на входе» вируса | Новая платформа; данные по долгосрочной эффективности накапливаются |
Иностранные вакцины от коронавируса
BioNTech и Pfizer
Совместная разработка ученых США и Германии. Первая из вакцин, прошедших регистрацию в ЕС. Прошла 3 фазы клинических испытаний. Последние исследования подтвердили, что эффективность Pfizer составляет 94%.
Moderna
Производится американской компанией, которая провела испытания препарата на людях первой в мире. По своему составу сходна с Pfizer: содержит генетический материал вируса, полученный искусственным путем в лаборатории. Эффективность Moderna — 94%.
AstraZeneca
Препарат британо-шведского производства. Его основу составляет аденовирус животного (шимпанзе), переносящий ген S-белка COVID. По мнению разработчиков, такой состав должен снизить вероятность аллергических реакций и уменьшить число негативных проявлений после вакцинации.
Janssen Pharmaceutica/Johnson & Johnson
Еще один представитель американских разработчиков. Клинические испытания показали, что результативность от его применения составляет 66–72%, от тяжелых форм «ковида» — 85%.
Однако ни одна из зарубежных вакцин не была зарегистрирована в России. К минусам мРНК-вакцин (Pfizer, Moderna) относятся сложные требования к хранению (сверхнизкие температуры), что затрудняет логистику, а также более высокая реактогенность по сравнению с некоторыми другими платформами — чаще возникают кратковременные лихорадка, утомляемость и боль в месте инъекции.
Среди побочных эффектов зарегистрированы случаи миокардита/перикардита (преимущественно у подростков и молодых мужчин) и редкие аллергические реакции. Кроме этого, эффективность против заражения новыми вариантами вируса со временем снижается, что требует периодической ревакцинации адаптированными составами.
Когда делать прививку переболевшему коронавирусом
Поскольку иммунитет к SARS-CoV-2 со временем угасает, стоит прививаться и тем, кто уже перенес «ковид». Относительно сроков рекомендации отличаются, но, как правило, врачи советуют вакцинироваться после перенесенной инфекции SARS-CoV-2 спустя полгода после выздоровления.
Иногда вакцинацию откладывают по таким причинам:
- ограниченное количество доз вакцины;
- наличие собственных антител;
- наличие острого вирусного заболевания.
Кому нельзя делать прививки от ковида
Вакцины, которые применяют сегодня в России, справляются с основной функцией — формированием иммунитета. Но большинство препаратов нельзя применять у беременных и кормящих женщин, а также у детей. Кроме этого, ряд вакцин имеет ограничения для пожилых старше 55–60 лет.
Специально для детей с 6 по 11 лет разработана Гам-КОВИД-Вак-Д Комбинированная векторная вакцина, для подростков 12–17 лет — вакцина Гам-КОВИД-Вак-М.
Клинические исследования вакцин у беременных не проводились. В связи с этим применять при беременности можно только лекарственные препараты Гам-КОВИД-Вак (инъекции и назальные капли) и Спутник Лайт по назначению врача и только тогда, когда ожидаемая польза для женщины превышает потенциальный риск для плода. Мониторинг безопасности не выявил повышенного риска при непреднамеренной вакцинации беременных.
Вакцинация противопоказана, если у вас:
- непереносимость компонентов вакцины (аллергеном может оказаться и основной компонент (инфекционный агент, например, белок вируса) и вспомогательные составляющие — компоненты среды, на которой создавалась вакцина: яичный или молочный белки, лактоза или сахароза, желатин, альбумин и т.д.);
- склонность к тяжелой аллергии;
- гепатиты В и С, туберкулез, ВИЧ, сифилис.
Повременить с вакцинацией нужно в следующих ситуациях:
- при обострении хронических инфекционных и неинфекционных болезней (пока не будет достигнута стадия ремиссии, подтвержденная лабораторно);
- если менее месяца назад вы делали другие прививки;
- во время восстановления после тяжелой болезни или оперативного вмешательства;
- если вы уже переболели коронавирусом, прививку не надо делать минимум шесть месяцев с момента выздоровления.
Также после прививки следует воздержаться от инъекций ботокса: между второй прививкой и этой косметической процедурой должно пройти не менее месяца.
Важно! Решение о целесообразности прививки принимает доктор, который оценивает возможные риски.

Побочные эффекты прививки от ковида
В течение трех дней после прививки не рекомендуется мочить место инъекции, посещать баню, сауну, пить алкогольные напитки. Также стоит отказаться от усиленных физических нагрузок.
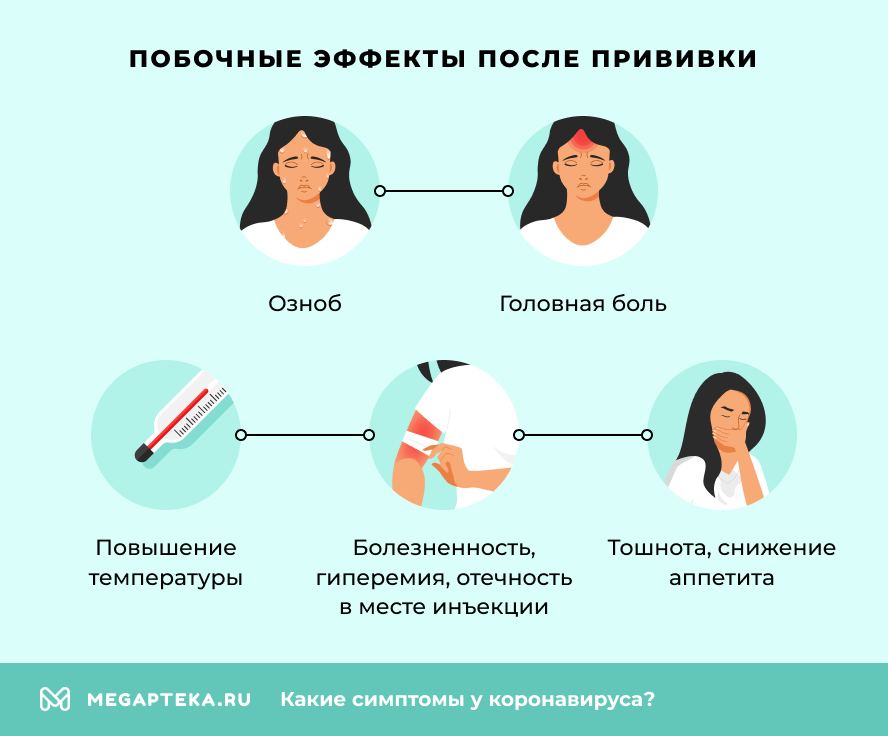
Если в месте инъекции появилась отечность, болезненность, покраснение, примите противоаллергические препараты, при температуре выше 38,5 °C — жаропонижающие. Распространенные реакции, которые наблюдаются в течение 1–3 суток после введения вакцины:
- озноб;
- повышение температуры;
- головная боль;
- болезненность, покраснение, отечность в месте инъекции;
- тошнота, снижение аппетита.
Если температура держится свыше трех дней, обратитесь к врачу.
Почему требуется реабилитация после ковида
Сегодня уже достоверно известно, что коронавирусная инфекция поражает в первую очередь дыхательную и сердечно-сосудистую системы. Но также вирус способен негативно воздействовать на почки, органы желудочно-кишечного тракта, печень, клетки мозга.
Слабость, усталость, сонливость — эти симптомы появляются одними из первых. Причиной их возникновения является не только интоксикация. Даже умеренное поражение легких на фоне COVID-19 вызывает развитие гипоксии. А нехватка кислорода провоцирует нарушения процессов обмена, синтеза ферментов, ухудшение кровообращения.
В результате гипертермии происходит потеря жидкости и нарушение электролитного баланса. Также имеет значение и ухудшение аппетита, из-за чего в организм поступает недостаточное количество питательных веществ.
Поэтому упадок сил и недостаток энергии — вполне объяснимые явления после таких тяжелых нарушений. Несмотря на отсутствие точных данных, специалисты предполагают, что снижение работоспособности и нарушения функции легких могут сохраняться в течение года у каждого пятого пациента.
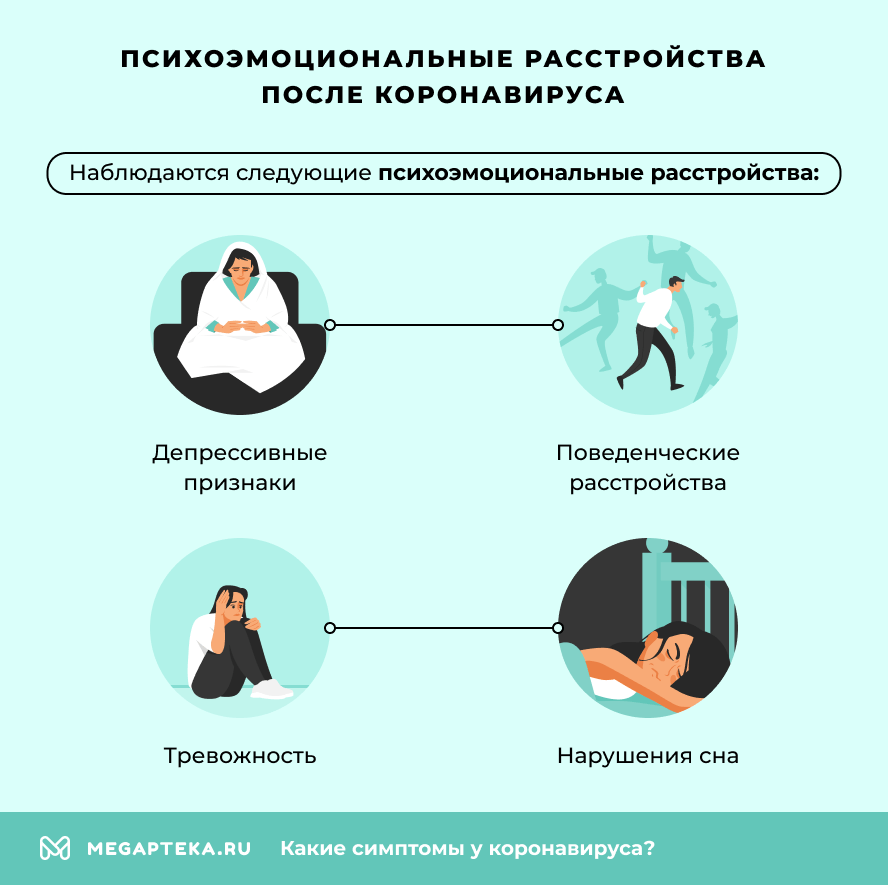
Параллельно с астенией даже у психически здоровых пациентов нередко наблюдаются и психоэмоциональные расстройства. Они проявляются:
- депрессивными признаками;
- тревожностью;
- поведенческими расстройствами;
- нарушениями сна.
Без реабилитации после перенесенного коронавируса справиться с возникшими нарушениями практически невозможно, особенно если болезнь протекала в тяжелой форме. Восстановление проходит под врачебным контролем и ему обязательно предшествует полное обследование.
Для чего нужна диагностика?
Обследование помогает определить вероятность развития осложнений или выявить уже имеющиеся нарушения после ковидной пневмонии. С этой целью выполняют:
- УЗИ внутренних органов;
- электрокардиограмму;
- КТ легких;
- анализы крови.
Полученные данные помогут подобрать наиболее действенные реабилитационные методы выявленных нарушений.

Как восстановиться после коронавируса
По рекомендации Минздрава практически во всех санаториях России действуют программы реабилитации пациентов, перенесших COVID-19. Также восстановительные программы предлагаются во многих российских клиниках.
Их основные цели:
- восстановление дыхательной функции;
- улучшение общего физического состояния;
- борьба со стрессом, беспокойством, тревогой;
- устранение слабости в мышцах;
- повышение работоспособности.
Для восстановления используются методики:
- Оксигенотерапия — состоит из курса ингаляций и кислородных коктейлей. Процедуры насыщают клетки кислородом, укрепляют иммунную систему, помогают восстановить дыхательную функцию и справиться с одышкой.
- ЛФК (лечебная физическая культура) — курс начинается с минимальных физических нагрузок, которые постепенно увеличиваются. Первые занятия длятся всего несколько минут под контролем артериального давления и сатурации. Кардионагрузки начинают с ходьбы.
- Дыхательная гимнастика — различных упражнений существует множество. Но перед их выполнением нужно получить консультацию пульмонолога, так как некоторые методики после ИВЛ (искусственной вентиляции легких) могут быть опасны.
- Сбалансированное питание — содержит необходимые питательные вещества. Одновременно продукты должны быть щадящими для печени и сердечно-сосудистой системы. Рекомендации по составлению рациона пациентам дает врач-диетолог.
Реабилитация после «ковида» в санаториях дополнительно включает плавание, терренкур, лечение микроклиматом соляных пещер.
Препараты для реабилитации после коронавируса
Большинство врачей считает, что при восстановлении должно использоваться минимальное количество медикаментозных средств. Для лечения инфекции (особенно тяжелых форм) используется немало сильнодействующих и достаточно токсичных препаратов. Поэтому, чтобы снизить нагрузку на печень и почки, оставляют только необходимый минимум лекарств.
К ним относятся:
- препараты для предупреждения образования тромбов;
- средства для нормализации обменных процессов;
- легкие седативные средства;
- антидепрессанты, транквилизаторы.
Вирус негативно действует на организм. Но правильно подобранные методы реабилитации позволяют избавиться от нарушений практически полностью. Главное условие — пройти полный курс сразу после завершения лечения, независимо от степени тяжести болезни. Это поможет значительно снизить риск серьезных последствий и восстановить в короткие сроки силы и энергию.

Одышка после коронавируса
Одышка — частый постковидный симптом, особенно после перенесенной пневмонии. Возникает при нагрузке и в покое, а ее признаками являются учащенное дыхание, дискомфорт в груди, сухой кашель, невозможность глубоко вдохнуть. При этом симптом сохраняется неделями и месяцами.
Причины кроются в возможном фиброзе легких, скоплении жидкости в альвеолах и сбоях работы сердечно-сосудистой системы. На восстановление легочной ткани требуется от трех до шести месяцев, что зависит от возраста, тяжести течения заболевания, сопутствующих болезней и иммунитета пациента.
Для восстановления полноценного дыхания медики используют:
- лекарственную терапию;
- физиотерапию;
- кислородную терапию;
- лечебный массаж.
В случае, если доктор определит психогенную причину одышки, то направит к психологу или психотерапевту.
Чем пациент может помочь себе дополнительно:
- увлажнять дома воздух;
- делать дыхательную гимнастику (методики Цигун, Стрельниковой, Бутейко);
- плавать в бассейне;
- гулять на свежем воздухе;
- делать общеукрепляющую гимнастику;
- принимать витамины, легкие седативные средства;
- контролировать сатурацию.
При усилении одышки, боли в груди или падении сатурации ниже 94% — срочно обращаться к врачу.
Источники
Задайте вопрос эксперту по теме статьи








