Содержание
Самые популярные препараты от температуры
Топ-6 препаратов для взрослых и детей:
- Панадол и Эффералган (парацетамол):
- форма выпуска: таблетки, шипучие таблетки, суспензия, свечи;
- дозировка: 500 мг (взрослые), 120 мг/5 мл (дети), 125 мг (свечи);
- особенности: быстро всасывается, подходит для беременных;
- суппозитории удобны при тошноте и рвоте.
- Эффералган (парацетамол):
- форма выпуска: шипучие таблетки для быстрого действия, раствор для приема внутрь для детей, суппозитории 80, 150 и 300 мг;
- свечи ректальные удобны при тошноте и рвоте.
- Нурофен (ибупрофен):
- форма выпуска: таблетки, сироп (суспензия для приема внутрь), гель (не используется при температуре);
- действует дольше, чем парацетамол;
- помогает при боли в горле, головной боли.
- Аспирин (ацетилсалициловая кислота):
- действует быстро и эффективно;
- противопоказан при заболеваниях ЖКТ, бронхиальной астме, беременности, грудном вскармливании;
- показан только для взрослых;
- не применяется при вирусных инфекциях.
- Цефекон Д (парацетамол в свечах для детей):
- дозировки 50, 100 и 250 мг;
- удобны для применения детям при рвоте или отказе от приема внутрь;
- действуют через 30–60 минут;
- свечи 50 мг могут применяться у детей по назначению врача в возрасте до 3 месяцев однократно (1 суппозиторий!) в случае развития лихорадки на фоне прививок, которые делают до 2 месяцев.
Повышенная температура — один из самых частых симптомов болезни. С детства мы привыкли воспринимать это как сигнал тревоги, требующий немедленного вмешательства. Однако температура — не болезнь, а защитная реакция организма, направленная на борьбу с инфекцией. Важно понимать, когда снижать температуру тела необходимо и обязательно, а когда — достаточно поддержать организм другими средствами без приема жаропонижающих таблеток.
В этой статье рассказываем, как жаропонижающие препараты «работают», на какие виды делятся, как правильно их принимать и чем опасны ошибки в лечении.

Как действуют жаропонижающие препараты
Жаропонижающие (антипиретики) — это лекарства, которые снижают повышенную температуру тела. Они не лечат саму болезнь, но помогают облегчить состояние пациента, особенно при высокой температуре.
Температура повышается из-за действия пирогенов — веществ, вызывающих лихорадку. Они могут быть внешними (например, токсины бактерий) или внутренними (медиаторы воспаления, выделяемые иммунными клетками). Повышение температуры тела происходит за счет активации центра терморегуляции в гипоталамусе в ответ на инфекцию или воспаление. Организм начинает усиленно вырабатывать цитокины и простагландины, участвующие в процессах регуляции температуры и иммунного ответа, что ведет к увеличению выработки тепла и сужению сосудов, уменьшающих теплоотдачу.
Механизм действия жаропонижающих препаратов связан с воздействием непосредственно на центр терморегуляции или с блокировкой синтеза простагландинов — ключевых медиаторов воспаления, участвующих в повышении температуры, что и приводит к ее снижению.
Когда нужно сбивать температуру
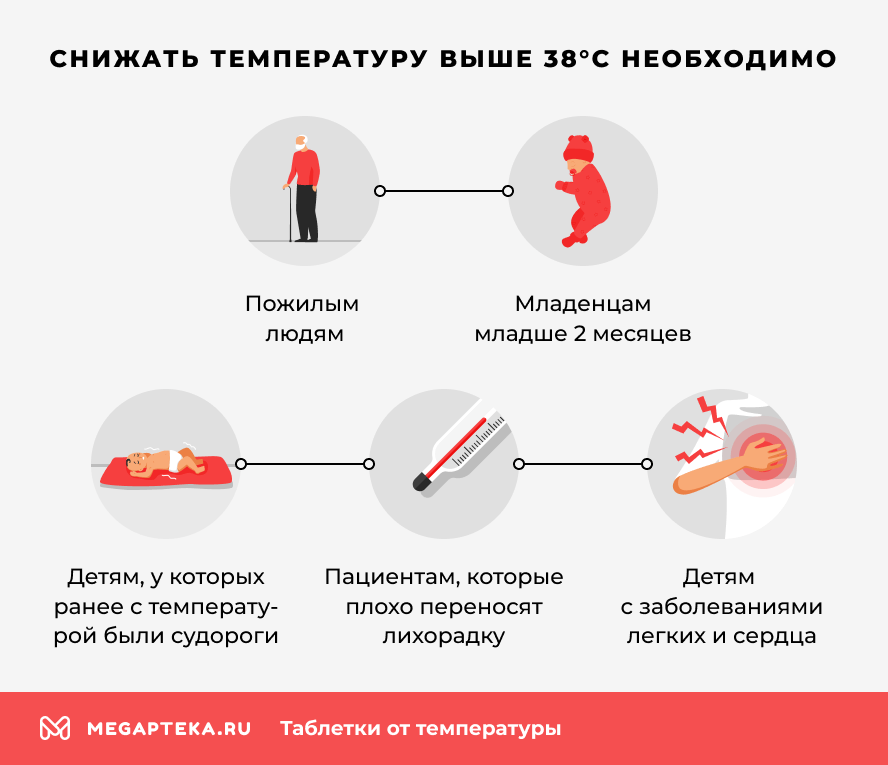
Согласно рекомендациям ВОЗ, снижать температуру необходимо:
- у взрослых — при температуре выше 38,5 °C;
- у детей — при температуре выше 38,0 °C, особенно если есть риск возникновения судорог;
- у младенцев до 2 месяцев — при любой температуре выше 38 °C;
- у пациентов с хроническими заболеваниями сердца, легких, ЦНС — при более низких значениях, даже от 37,5 °C.
Физиологическая лихорадка (до 38 °C) полезна: она усиливает иммунный ответ, ускоряет метаболизм и подавляет размножение патогенов. Искусственное снижение температуры на ранних стадиях может замедлить выздоровление, особенно при вирусных инфекциях.

Виды жаропонижающих препаратов
По механизму действия жаропонижающие средства делятся на две основные группы:
Центрального действия (действует на центр терморегуляции) — это Парацетамол — препарат первой линии с одноименным действующим веществом:
- преимущества: безопасен для печени при правильной дозировке;
- разрешен детям с 3 месяцев, беременным и кормящим;
- недостатки: при передозировке — высокий риск токсического поражения печени;
- не сочетается с алкоголем — усиливает гепатотоксичность.
Оказывают жаропонижающий, болеутоляющий, противовоспалительный эффект, блокируя синтез простагландинов. Это препараты, в состав которых входят метамизол натрия или НПВС — нестероидные противовоспалительные средства.
Анальгин (метамизол натрия): сильное жаропонижающее, но с серьезными побочными эффектами. Как правило, используется в экстренных случаях (в виде инъекций), так как может вызывать агранулоцитоз — опасное снижение лейкоцитов. Запрещен в таких странах, как США и Япония.
НПВС:
- Ибупрофен (Нурофен, Бруфен СР, Миг 400 и др. с действующим веществом ибупрофен). Обладает жаропонижающим, противовоспалительным и обезболивающим действием. Эффект длится до 8 часов. Разрешен детям с 3 месяцев. Противопоказан при язвенной болезни, почечной недостаточности. Запрещен в III триместре беременности (после 20 недель).
- Ацетилсалициловая кислота (Аспирин Экспресс, Упсарин Упса). Таблетки содержат ацетилсалициловую кислоту, быстро снижают температуру (через 15–30 минут). Препарат противопоказан детям до 12 лет. Противопоказан при бронхиальной астме, язве ЖКТ, нарушениях свертываемости, а также детям до 15 лет при ОРВИ — из-за риска развития синдрома Рейе (энцефалопатия и острая жировая дистрофия печени с острым развитием печеночной недостаточности).
Наиболее эффективными и безопасными препаратами для снижения температуры считаются парацетамол и ибупрофен. Эти действующие вещества часто включают в состав комплексных препаратов, например, Колдрекс, Терафлю, Ринзасип, Фервекс, Антифлу Кидс, Ибуклин, Нурофен Интенсив, Новиган, Некст.
Правила приема жаропонижающих средств
Жаропонижающие препараты не убирают причину болезни, а лишь подавляют симптомы. Они действуют через 20–60 минут после приема и снижают температуру на 1–2 °C.
Рекомендации по дозировке
Парацетамол:
- взрослым: 500–1000 мг каждые 4–6 часов, не более 4 г в сутки;
- детям: 10–15 мг/кг на прием, не более 4 раз в день.
Ибупрофен:
- взрослым: 200–400 мг каждые 4–8 часов, не более 1200 мг в сутки;
- детям: 5–10 мг/кг на прием, с интервалом 6–8 часов, не более 3–4 раз в день.
Ацетилсалициловая кислота:
- взрослым: 500 мг каждые 4–6 часов, не более 3 г в сутки.
Обращаем внимание наших читателей на правила применения препаратов от температуры:
- не сбивайте температуру ниже 38,5 °C без показаний.
- никогда не сочетайте препараты с одинаковым действующим веществом (например, Панадол и Терафлю, так как передозировка парацетамола может привести к острой печеночной недостаточности);
- не принимайте вместе ибупрофен и аспирин — на жаропонижающем эффекте это не отразится, зато увеличит риск возникновения побочных реакций;
- всегда используйте минимально эффективную дозу препаратов;
- не используйте жаропонижающие дольше 3 дней без консультации врача;
- при температуре выше 39,5 °C или судорогах — вызывайте скорую помощь;
- у детей до года — используйте сиропы и свечи, а не таблетки;
- перед приемом жаропонижающего выпейте воды — обезвоживание усугубляет лихорадку.
Жаропонижающие при беременности и грудном вскармливании
- Парацетамол — единственный разрешенный жаропонижающий препарат в любой период беременности и лактации.
- Ибупрофен — допускается только в I и II триместрах, запрещен после 20 недели беременности, при грудном вскармливании — только кратковременно в рекомендованных дозах.
- Аспирин — противопоказан во всех триместрах и при лактации.
- Анальгин — противопоказан при грудном вскармливании и в I и III триместре беременности.
Несмотря на то, что жаропонижающие средства отпускаются из аптек без рецепта, выбор таблеток от температуры — не вопрос личных предпочтений, а медицинское решение, зависящее от возраста, состояния здоровья и сопутствующих заболеваний. Парацетамол и ибупрофен — препараты выбора по рекомендациям ВОЗ. Аспирин и анальгин — для ограниченного применения.
Задайте вопрос эксперту по теме статьи
Также вас может заинтересовать