Содержание
- Краткое содержание
- Что означает боль в пояснице
- Симптомы и причины боли в пояснице
- Виды боли в пояснице
- Что делать, если защемило спину в пояснице: первая помощь
- Когда требуется экстренная помощь
- Диагностика
- Лечение боли в спине
- Уколы при защемлении поясницы
- Упражнения от боли в пояснице
- Профилактика
- Распространенные вопросы
- Источники
Краткое содержание
- Боль в пояснице — это не болезнь, а симптом, сигнализирующий о проблемах с позвоночником, мышцами или внутренними органами.
- Самые частые причины: грыжа диска, остеохондроз, мышечный спазм, искривление позвоночника или возрастные изменения.
- Острую боль («прострел», жжение) отличают от хронической (длительной, изматывающей, длящейся более 12 недель).
- Существуют «красные флаги»: онемение в паху, недержание мочи или слабость в ногах — с такими симптомами нужна срочная скорая помощь.
- Первая помощь при защемлении: покой, положение лежа на спине с валиком под колени и запрет на самостоятельное «вправление» позвонков.
- Для точного диагноза врач проводит осмотр, проверяет рефлексы, при необходимости назначает лабораторные и инструментальные методы исследований.
- Обезболивающие уколы и таблетки (НПВП, миорелаксанты) лишь временно убирают боль, но не лечат причину заболевания.
- Лечебная физкультура (ЛФК) запрещена в острый период и выполняется только после стихания боли для укрепления мышечного корсета.
- Длительный стресс и психосоматика способны усиливать боль в спине, повышая мышечный тонус.

Что означает боль в пояснице
По оценкам Всемирной организации здравоохранения (ВОЗ), в 2020 году боль в нижней части спины испытывали 619 миллионов человек на планете. Из-за роста численности населения и его старения прогнозируется, что к 2050 году это число достигнет 843 миллионов.
«Само пройдет» — самая опасная мысль при боли в пояснице. Если ждать, что боль исчезнет сама, причина остается невыясненной, а состояние может постепенно ухудшаться. Далее в статье — обзор возможных причин боли в нижней части спины, методов диагностики и принципов лечения.
Симптомы и причины боли в пояснице
Возможные причины боли в пояснице:
- грыжа межпозвоночного диска;
- дегенеративно-дистрофические изменения в позвоночнике (остеохондроз);
- заболевания опорно-двигательного аппарата (ревматоидный артрит, остеоартрит);
- искривление позвоночника;
- мышечный спазм из-за перенапряжения или неправильной позы;
- возрастные изменения анатомических структур позвоночника;
- травмы и падения;
- инфекционные заболевания (туберкулез костей, остеомиелит, опоясывающий лишай);
- доброкачественные или злокачественные опухоли;
- сопутствующие и системные заболевания, влияющие на ткани позвоночника и нервные волокна (например, сахарный диабет, остеопороз).
При защемлении нерва позвоночника пациент испытывает острую боль. Вместе с тем могут подключаться и другие симптомы, которые осложняют жизнь. Например, снижение тактильной и температурной чувствительности кожи в пораженном месте, распространение боли в ногу и слабость мышц. Люди также предъявляют жалобы: больно ходить, стоять долгое время, наклоняться вперед или отклоняться в сторону.
Сопутствующие симптомы часто позволяют врачу предположить точный источник боли. Например, классическое проявление корешкового синдрома (ишиас) характеризуется жгучей или стреляющей болью, которая распространяется от ягодицы по задней поверхности бедра и голени, иногда спускаясь ниже колена. Чем подробнее человек опишет свои ощущения на приеме, тем быстрее специалист определит тактику обследования и подберет безопасное лечение.

Виды боли в пояснице
- Острая. Это внезапная и интенсивная боль, чаще «прострел» или жгучие ощущения. Обычно продолжается короткое время (от нескольких дней до пары недель) и проходит после устранения причины, такой как последствия травмы или спазм. Такая боль сигнализирует организму о необходимости принять меры предосторожности и ограничить активность до восстановления.
- Хроническая. Это, напротив, затяжные болевые ощущения, которые длятся более 12 недель. Хотя боль меньшей интенсивности, она изматывает, тем самым снижая качество жизни. Как правило, хронический болевой синдром сопровождает воспалительные и дегенеративные процессы в позвоночнике.
Что делать, если защемило спину в пояснице: первая помощь
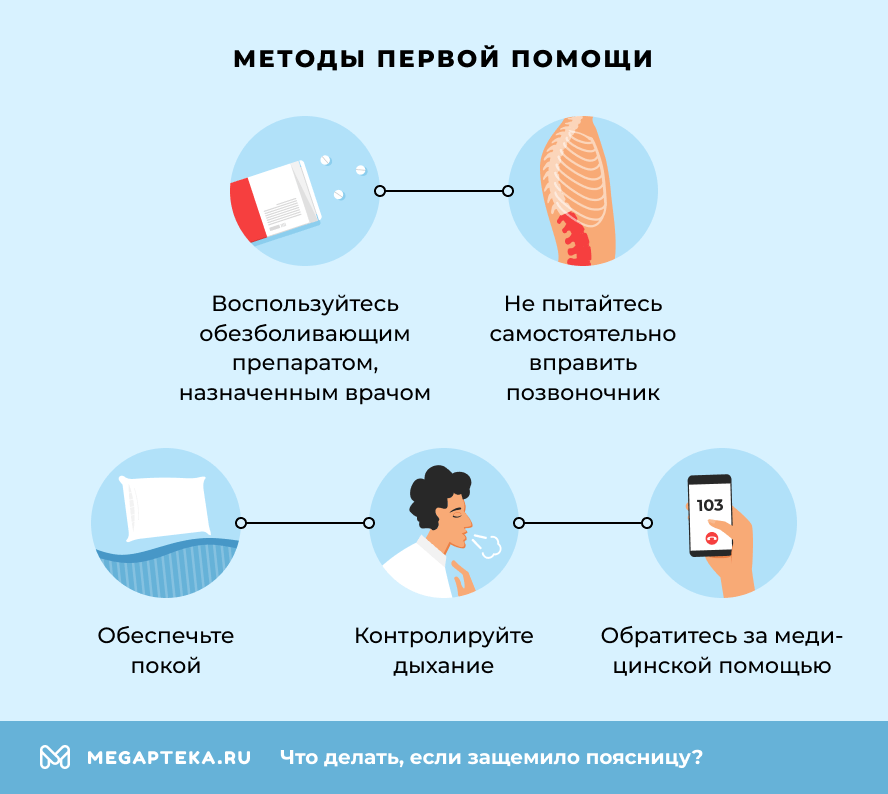
- Обеспечьте покой. Если спину резко «защемило» или «заклинило», постарайтесь немедленно прекратить любую физическую активность и принять удобное положение, лежа на ровной поверхности. Лучше лечь на спину, подложив под колени небольшую подушку или валик, чтобы снять часть нагрузки с поясницы. В первые 24–48 часов важно ограничить нагрузку, но и избегать длительного лежания.
- Воспользуйтесь назначенным врачом обезболивающим препаратом, если такой имеется (таблетки, мазь).
- Не пытайтесь самостоятельно вправить позвоночник! Самостоятельные попытки устранить боль путем массажа или выпрямления спины могут усугубить ситуацию. Дождитесь осмотра специалиста, который сможет точно диагностировать проблему и назначить соответствующее лечение.
- Контролируйте дыхание. Глубокое медленное дыхание помогает расслабиться и справиться с болевыми ощущениями.
- Обратитесь за медицинской помощью. Диагностика — ключевой этап на пути к избавлению от острой и хронической боли в спине. Без знания причины появления симптома невозможно подобрать подходящее лечение. Специалист проведет необходимые исследования, включая рентгенографию, МРТ или КТ, после чего согласует терапию.
Когда требуется экстренная помощь
Немедленно обратитесь за медицинской помощью при возникновении хотя бы одного из следующих симптомов:
- внезапная потеря контроля над мочеиспусканием или дефекацией, либо, наоборот, острая задержка мочи;
- потеря чувствительности или выраженное онемение в области промежности, внутренней поверхности бедер («седловидная анестезия»);
- прогрессирующая слабость в ногах, затруднение при ходьбе вплоть до паралича стопы;
- боль в пояснице, возникшая на фоне высокой температуры тела, озноба или беспричинной потери веса;
- боль, которая не уменьшается в покое и усиливается ночью;
- боль, возникшая после серьезной травмы (ДТП, падение с высоты).
Если описанные выше экстренные состояния отсутствуют, но боль сохраняется более 2–3 дней или имеет тенденцию к усилению, планово обратитесь к врачу по месту жительства для проведения диагностики и назначения лечения.
Диагностика
- Сбор анамнеза и физикальный осмотр. Врач подробно опрашивает пациента о характере боли, ее связи с движением, наличии травм, а также оценивает объем активных и пассивных движений в пояснице, проверяет сухожильные рефлексы (коленный, ахиллов), мышечную силу в стопах и сохранность чувствительности на ногах.
- Лабораторные исследования. Назначаются при подозрении на воспалительный или аутоиммунный процесс. Включают общий анализ крови, СОЭ, С-реактивный белок (маркеры воспаления) и ревматоидный фактор.
- Инструментальная визуализация. Рентгенография пояснично-крестцового отдела позволяет оценить состояние костных структур, высоту межпозвонковых щелей и наличие искривлений. «Золотым стандартом» визуализации мягкотканных структур (межпозвонковых дисков, связок, спинного мозга) является МРТ. Компьютерная томография (КТ) информативна для детальной оценки костных структур при стенозах и переломах.
Лечение боли в спине
Лечение боли в пояснице начинается только после диагностики. В зависимости от первопричины развития болевого синдрома, врач может рекомендовать несколько путей для решения проблемы:
- изменение образа жизни;
- физиотерапию;
- упражнения для укрепления мышц спины;
- ограничение физических нагрузок;
- тейпирование спины;
- наружные обезболивающие средства (мазь, крем, гель);
- противовоспалительные препараты, если есть воспаление;
- миорелаксанты;
- хирургическое вмешательство;
- или другие методы лечения.
Поскольку у пациентов чаще всего возникают вопросы о самых действенных и быстрых способах помощи, давайте остановимся подробнее на методах, вызывающих наибольший интерес: инъекционной терапии и лечебной физкультуре.


Уколы при защемлении поясницы
В арсенале врача есть следующие группы лекарственных средств, назначаемых в виде инъекций при боли в спине.
- Нестероидные противовоспалительные препараты (НПВП). Основа терапии острой скелетно-мышечной боли. Уменьшают воспаление, боль и отек.
- Кортикостероиды. Это синтетические аналоги гормонов коры надпочечников с мощным противовоспалительным действием. Применяются короткими курсами в случаях выраженного воспаления и отека, не купируемого НПВП.
- Миорелаксанты. Препараты, снижающие патологически повышенный тонус скелетных мышц, который возникает рефлекторно в ответ на боль.
- Хондропротекторы и витамины группы В (В1, В6, В12). Используются в качестве вспомогательной терапии для улучшения трофики нервной ткани и обменных процессов в суставах. С точки зрения доказательной медицины эффективность данных групп в инъекционной форме при острой боли в спине является предметом дискуссий.
Важно помнить! Обезболивающие уколы и таблетки лишь временно снимают симптомы, но не устраняют причину заболевания и не замедляют его прогрессирование. Полноценное лечение обязательно должно включать модификацию двигательной активности и реабилитационные мероприятия.
Упражнения от боли в пояснице
Важно! ЛФК противопоказана в острый период. К выполнению упражнений приступают только после стихания острой боли и в периоды ремиссии для предотвращения рецидивов. Подобрать безопасный и эффективный комплекс упражнений должен врач лечебной физкультуры или реабилитолог.
Специалист подбирает уникальный набор из динамических и статических нагрузок индивидуально, исходя из особенностей вашего организма и стадии заболевания. Примеры упражнений, которые могут быть включены в программу реабилитации:
- «Кошка». Исходное положение: стоя на четвереньках с опорой на кисти и колени. На вдохе выполняется плавный прогиб в поясничном и грудном отделах (живот стремится вниз). На выдохе — медленное скругление спины «горбом», подбородок тянется к груди. Все движения выполняются плавно, без рывков и болевых ощущений.
- Подтягивание ног к груди. Исходное положение: лежа на спине, ноги выпрямлены. На выдохе согните одну ногу в колене и тазобедренном суставе и с помощью рук (захват за заднюю поверхность бедра, а не за коленный сустав) плавно подтяните ее к животу. Зафиксируйте положение на 3–5 секунд, ощущая мягкое растяжение в ягодичной области. Вернитесь в исходное положение на вдохе. Избегайте отрыва таза и поясницы от пола.
Профилактика
- своевременное лечение и контроль заболеваний опорно-двигательного аппарата;
- избегание чрезмерных нагрузок;
- сон в физиологически правильном положении;
- умеренная регулярная физическая активность;
- улучшение осанки;
- контроль стресса;
- поддержание массы тела.

Распространенные вопросы
- К какому врачу обращаться при боли в пояснице? Если у пациента возникает боль в спине, первым шагом должно стать обращение к терапевту. Врач проведет первичный осмотр, задаст вопросы о симптомах и направит к узкому специалисту, который сможет точнее диагностировать проблему и предложить соответствующее лечение.
- Используется ли блокада при болях в пояснице? Под термином «медикаментозная блокада» понимают введение инъекции (чаще местного анестетика и глюкокортикоида) непосредственно в очаг боли, сустав или вблизи нервного корешка для облегчения выраженного болевого синдрома. Такой метод используют для терапии некоторых заболеваний, сопровождающихся болью в спине, но только если врач считает это целесообразным.
- Психосоматика влияет на боль в пояснице? Хроническая боль в пояснице часто связана с психосоматическими механизмами: длительный стресс повышает тонус мышц и меняет восприятие болевого сигнала мозгом. В случае когда стандартное лечение не дает эффекта, а обследования не выявляют серьезных органических изменений, для терапии может быть рекомендована консультация психолога или психотерапевта для работы с тревогой и формированием новых моделей поведения.

Источники
Задайте вопрос эксперту по теме статьи