

Содержание
- Краткое содержание
- Почему поднимается температура при болезни
- Причины лихорадки
- Когда стоит переживать
- При какой температуре можно принимать жаропонижающие
- Чем лучше сбивать высокую температуру взрослому
- Правила применения препаратов от температуры
- Что можно принимать от температуры при беременности и грудном вскармливании
- Температура у ребенка
- Когда ребенку давать жаропонижающие лекарства
- Какие препараты можно использовать у детей
- Источники
Краткое содержание
- Температура тела 36,6–37 °С считается нормой. Повышение выше этих значений (лихорадка) — защитная реакция организма на инфекцию, воспаление или иное заболевание.
- Лихорадку вызывают пирогены: экзогенные (вирусы, бактерии) активируют иммунную систему, которая вырабатывает эндогенные пирогены (цитокины), воздействующие на центр терморегуляции в гипоталамусе.
- Биологическая польза лихорадки: усиление фагоцитоза, выработка интерферонов и антител, подавление размножения патогенов.
- Важно отличать лихорадку от гипертермии: при лихорадке жаропонижающие эффективны, при гипертермии (перегрев, стресс) — нет, требуются иные меры.
- Снижать температуру взрослым рекомендуется при температуре более 38,5 °С, а при хронических заболеваниях сердца, легких, ЦНС — уже от 37,5 °С; критические значения (выше 41,5 °С) требуют экстренной медицинской помощи.
- Препараты выбора по рекомендациям ВОЗ: парацетамол и ибупрофен. Ацетилсалициловая кислота (Аспирин) запрещена детям до 12–15 лет, метамизол натрия (Анальгин) — ограничен в применении.
- Немедикаментозные методы лечения лихорадки: обильное теплое питье, прохладный воздух (18 °С), обтирание водой комнатной температуры. Запрещено использовать спирт, уксус, ледяные компрессы без контроля врача.
- У детей лихорадка классифицируется как «красная» (благоприятная) и «белая» (опасная, с бледностью, холодными конечностями); последняя требует срочного вызова врача.
- Показания для снижения температуры у детей: возраст до 3 месяцев (≥38 °С), до 3 лет (≥38,5 °С), наличие судорог, одышки, обезвоживания, плохая переносимость лихорадочного состояния.
- Детские жаропонижающие: парацетамол (10–15 мг/кг) и ибупрофен (5–10 мг/кг) в формах сиропа, свечей или таблеток; дозировка рассчитывается по массе тела, эффект наступает через 40–60 минут.
- При беременности и лактации разрешен только парацетамол; ибупрофен — с осторожностью только до 20 недели.
- Если температура держится более 2–3 дней, сопровождается рвотой, спутанностью сознания, сыпью, судорогами или не сбивается препаратами — необходимо срочно обратиться за медицинской помощью.
Температура тела человека — диагностический признак. В норме ее показатель составляет 36,6–37 °С. Более высокие значения — это сигнал о том, что в организме развивается болезнь.
Повышение температуры тела выше нормы в ответ на патологический процесс в организме называется лихорадкой и является защитной реакцией в ответ на угрозу (инфекцию, воспаление или другое заболевание). Простыми словами, лихорадка — это повышение температуры тела при болезнях.
Почему температура повышается? Что делать при температуре 39 градусов? Как сбить температуру у ребенка? На эти и другие вопросы отвечаем в данной статье. Информация носит справочно-ознакомительный характер и не заменяет консультацию врача.
Почему поднимается температура при болезни
Причинные факторы лихорадки называют пирогенами (с греч. «pyros» — огонь, жар), а механизм развития связан с перестройкой процессов терморегуляции в организме. Пирогены — биологически активные вещества, которые могут влиять на процесс терморегуляции, — бывают двух видов:
- Экзогенные (внешние) — попадают в организм извне. К ним относятся бактерии, вирусы, грибки, простейшие, а также некоторые лекарства. Сами по себе они не могут напрямую повысить температуру, но служат сигналом для иммунной системы.
- Эндогенные (внутренние) — вырабатываются самим организмом в ответ на действие экзогенных пирогенов или при повреждении тканей, сильном воспалении. Это специальные белки-посланники (цитокины), например, интерлейкин-1 (ИЛ-1), интерлейкин-6, фактор некроза опухоли альфа и другие.
Механизм развития лихорадки:
- экзогенные пирогены (например, токсины вирусов или продукты метаболизма микроорганизмов) взаимодействуют с клетками иммунной системы;
- в ответ на этот сигнал особые клетки иммунной системы (фагоциты, макрофаги) начинают вырабатывать эндогенные пирогены;
- эндогенные пирогены с кровью попадают в головной мозг и воздействуют на центр терморегуляции в гипоталамусе;
- получив сигнал, гипоталамус меняет «установочную точку» температуры — организм начинает активно работать, чтобы достичь нового, более высокого уровня температуры.
Для повышения температуры тело предпринимает следующие действия:
- уменьшает приток крови к поверхности тела, снижая теплоотдачу в окружающую среду;
- стимулирует щитовидную железу и надпочечники, что приводит к ускорению всех химических реакций в клетках;
- заставляет мышцы быстро сокращаться и расслабляться, что также способствует выработке тепла.
Биологическое значение лихорадки заключается в повышении иммунологической защиты. При повышенной температуре:
- усиливается фагоцитоз (поглощение и уничтожение патогенов клетками иммунной системы);
- увеличивается синтез интерферонов;
- активируются и дифференцируются лимфоциты;
- стимулируется выработка антител.
Кроме того, повышенная температура тела препятствует размножению многих вирусов, кокков и других микроорганизмов.
Следует различать лихорадку и гипертермию. Гипертермия — это повышение температуры тела, которое не связано с действием пирогенов, и может возникнуть вследствие высокой температуры окружающей среды, стресса, тяжелой физической нагрузки, заболеваний эндокринной системы и др.
Гипертермию (перегревание) и лихорадку можно распознать по следующим признакам:
- при лихорадке — озноб, пульс ускоряется на 8–10 ударов в минуту, а дыхательные движения — на 2–3 при повышении температуры на 1 °C, а при гипертермии — наблюдается резкое потоотделение, чувство жара, резкое учащение пульса и дыхания (увеличение на 10–15 дыхательных движений при повышении температуры тела на 1 °C);
- при физическом методе охлаждения тела — при лихорадке температура изменится незначительно, при гипертермии — температура сразу снижается;
- при согревании тела, когда ребенок с температурой 37,8 °C дома ходит в теплой пижаме или в помещении жарко, температура при лихорадке не изменится, но возрастет при гипертермии;
- при приеме жаропонижающего лекарства — при лихорадке температура снизится, а при гипертермии не изменится.
Причины лихорадки
Лихорадка может сочетаться с другими проявлениями болезни (насморк, кашель, диарея, боль в животе, высыпания) или протекать изолированно, без симптомов. Среди наиболее часто встречаемых причин лихорадки у взрослых:
- острые вирусные инфекции (различные ОРВИ, грипп, COVID-19, кишечные инфекции, инфекционный мононуклеоз, ветряная оспа, аденовирусная или энтеровирусная инфекция и др.);
- бактериальные патологии (острый отит или синусит, ангина, пневмония, менингит, инфекции почек, аппендицит и др.);
- онкологические процессы;
- аутоиммунные заболевания;
- солнечный удар (когда человек перегрелся на солнце) и др.
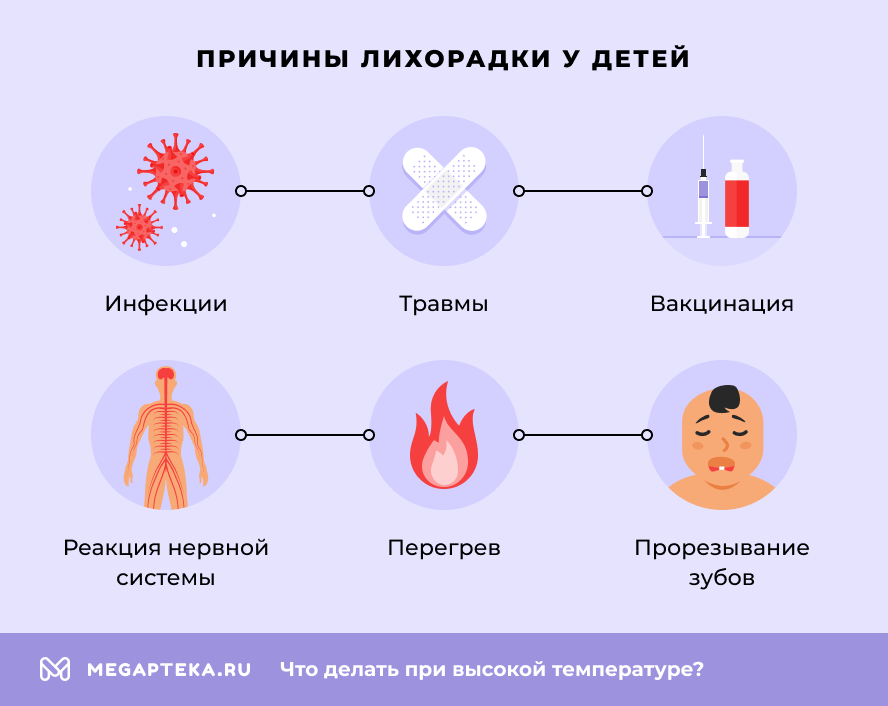
Повышение температуры у детей возникает чаще всего в связи с:
- вирусной инфекцией;
- бактериальной инфекцией;
- травмами, повреждениями покровов;
- вакцинацией;
- перегревом;
- реакцией нервной системы;
- прорезыванием зубов.
Когда стоит переживать
Критическая температура тела человека — 41,5 °C и выше. При таком показателе начинаются необратимые изменения в организме, в частности, происходит денатурация (необратимое разложение) белков.
Температура 42 °C считается крайне опасной: в этом состоянии нарушается передача нервных импульсов, работа центральной нервной системы, может произойти остановка дыхания. При 43 °C смерть наступает в большинстве случаев из-за тяжелых биохимических нарушений, включая разрушение клеток мозга. Если температура достигает критических значений, необходимо немедленно вызывать скорую помощь, а до приезда медиков принять меры для снижения температуры.
Физиологическая лихорадка (до 38 °C) полезна: она усиливает иммунный ответ, ускоряет метаболизм и подавляет размножение патогенов. Искусственное снижение температуры на ранних стадиях может замедлить выздоровление, особенно при вирусных инфекциях.
Лихорадка при инфекции не всегда является поводом для паники. Если диагноз в целом понятен, а пациент чувствует себя довольно неплохо, то ориентироваться следует не на значение чисел на градуснике, а на самочувствие больного. При плохом самочувствии следует принять жаропонижающее.
Согласно рекомендациям ВОЗ, взрослым снижать температуру необходимо:
- при температуре выше 38,5 °C;
- у пациентов с хроническими заболеваниями сердца, легких, ЦНС — при более низких значениях, даже от 37,5 °C.
Однако если температура не сбивается и продолжает расти выше 39 °C, а также сопровождается тревожными симптомами: сильной головной болью, нарушением дыхания, бордовыми высыпаниями, рвотой, судорогами или спутанностью сознания, то это может быть сигналом серьезной патологии. В таком случае нужно незамедлительно вызвать скорую медицинскую помощь.
При какой температуре можно принимать жаропонижающие

Чем лучше сбивать высокую температуру взрослому
Температура тела выше 38,5 °C оказывает негативное действие на органы и ткани и сопровождается плохим самочувствием. Однако высокая температура является защитной реакцией организма и при определенных значениях несет пользу для человека.
Как правило, причиной повышения температуры являются инфекции. При температуре выше 38,0 °C микроорганизмы погибают и перестают наносить вред нашему здоровью. По этой причине высокую температуру лучше сбивать лишь тогда, когда она достигла отметки 38,5 °C.
Чем лучше сбивать высокую температуру взрослому?
Если вы не хотите снижать температуру лекарствами, можно применить несколько альтернативных способов. Например, таких как:
- обтирать тело полотенцем, смоченным водой комнатной температуры (25–30 градусов);
- прикладывать лед к крупным сосудам (в паховых складках, под колени, к подмышечным впадинам, ко лбу), предварительно измельчив его и положив в пакет (пакет со льдом нужно прикладывать через полотенце);
- пить много жидкости (вода, чай, морсы или специальные растворы для регидратации) — обильное питье поможет предотвратить обезвоживание, которое может возникнуть при высокой температуре;
- добавлять в теплый чай или просто размешать с теплой водой малиновое, вишневое, смородиновое, клубничное варенье (народные методы снижения температуры).
Чем еще можно помочь взрослому при лихорадке:
- создать комфортные условия — поддерживать прохладу в помещении, носить легкую одежду из натуральных тканей, избегать перегревания;
- отдыхать — постельный режим поможет организму восстановиться быстрее;
- избегать физических нагрузок и стресса — факторов риска повышения температуры.
В случае, если с помощью этих способов температура не сбивается или поднимается выше, стоит принять жаропонижающее лекарство. Механизм действия этих препаратов связан с действием на центр терморегуляции или с блокировкой синтеза простагландинов — основных медиаторов воспаления.
Препараты центрального действия — влияют непосредственно на центр терморегуляции в головном мозге. Главный представитель — парацетамол и содержащее его лекарственные средства (Эффералган, Панадол). Это жаропонижающее средство первой линии, безопасное при соблюдении дозировки, разрешенное беременным и кормящим. Важно помнить, что при передозировке или сочетании с алкоголем парацетамол токсичен для печени.
Средства периферического действия снижают температуру за счет подавления синтеза простагландинов. Включают НПВС и метамизол натрия:
- ибупрофен (Нурофен, Миг, Бруфен и др.) — действует до 8 часов, снимает жар, боль и воспаление, разрешен с 3 месяцев, имеет ограничения для применения при язвенной болезни ЖКТ, почечной недостаточности и после 20 недели беременности;
- ацетилсалициловая кислота (Аспирин, Упсарин Упса) — работает быстро (15–30 мин), но запрещена детям до 12 лет, а при ОРВИ и гриппе — до 15 лет из-за риска синдрома Рея, противопоказана при астме, язве, нарушениях свертываемости крови и в III триместре беременности;
- метамизол натрия (Анальгин) — как правило, применяется только экстренно (в инъекциях), так как вызывает опасное снижение лейкоцитов и поэтому запрещен в США, Японии и ряде других стран, в виде таблеток показан при лихорадке, устойчивой к другим методам лечения.
Согласно рекомендациям ВОЗ, золотым стандартом являются парацетамол и ибупрофен — оптимальный баланс эффективности и безопасности. Их также выпускают в совместной комбинации (Ибуклин, Брустан, Некст), а парацетамол — в комплексе с сосудосуживающими, антигистаминными и витаминными компонентами в порошках и таблетках от простуды (Терафлю, Колдрекс, Ринзасип, Фервекс и др.).
Правила применения препаратов от температуры
Очень важно соблюдать следующие рекомендации при приеме «таблеток от температуры»:
- не принимайте жаропонижающие средства при температуре ниже 38,5 °C без показаний;
- никогда не сочетайте препараты, в состав которых входит одно и то же действующее (например, таблетки Парацетамол и порошок Терафлю), так как возможно превышение дозы, которое может привести к острой печеночной недостаточности;
- не принимайте вместе ибупрофен и аспирин — на жаропонижающем эффекте это не отразится, зато увеличит риск возникновения побочных реакций;
- всегда используйте минимально эффективную дозу препаратов;
- не используйте жаропонижающие дольше 3 дней без консультации врача;
- при температуре выше 39,5 °C или судорогах — вызывайте скорую помощь;
- перед приемом жаропонижающего сначала выпейте воды (обезвоживание усугубляет лихорадку).
При лихорадке необходимо контролировать общее состояние. Если температура держится дольше двух–трех дней, лихорадка сопровождается сильными головными болями, рвотой, спутанностью сознания, затрудненным дыханием или другими серьезными симптомами, то нужно вызвать неотложную помощь.
Что можно принимать от температуры при беременности и грудном вскармливании
Какие жаропонижающие разрешены беременным и кормящим женщинам:
- парацетамол — единственный разрешенный жаропонижающий препарат в любой период беременности и лактации.
- ибупрофен — можно принимать по назначению врача только в I и II триместрах, но он запрещен после 20 недели беременности, а при грудном вскармливании средства на основе ибупрофена разрешены для кратковременного применения в рекомендованных дозах;
- ацетилсалициловая кислота — противопоказана во всех триместрах и при лактации;
- метамизол натрия — противопоказан при грудном вскармливании и в I и III триместре беременности, во II триместре — по строгим показаниям и назначению врача в исключительных случаях.
Температура у ребенка
Виды детской лихорадки
В зависимости от степени повышения температуры тела лихорадка может быть:
- субфебрильная — не выше 37,9 °C;
- умеренная — 38–39 °C;
- высокая — 39,1–41 °C;
- гипертермическая — более 41 °C.
В зависимости от клинических проявлений выделяют два вида лихорадки:
- «Белая (бледная, холодная, злокачественная)» — наиболее опасная форма. Сопровождается бледностью кожи, мраморным рисунком, синеватым оттенком ногтей и губ, холодными конечностями. Возможны бред, судороги, нарушение поведения (вялость, безучастность). Требует немедленного вызова врача или скорой помощи.
- «Красная (розовая, теплая, доброкачественная)» — характеризуется покраснением кожи, горячими и влажными конечностями, учащением пульса и дыхания. При этом поведение ребёнка обычно не нарушено.
Если у ребенка повышена температура тела и присутствуют симптомы «белой» лихорадки, срочно обратитесь за медицинской помощью. В домашних условиях вы можете лечить «красную» лихорадку.
Опасность лихорадки в детском возрасте
Высокая температура у маленьких детей особенно опасна из-за несовершенства системы терморегуляции. Гипертермия у детей с показателями выше 39 °С увеличивает скорость обмена веществ и потерю жидкости. Отдел в мозге, отвечающий за терморегуляцию, перестает контролировать процесс. При таком состоянии растет риск появления обезвоживания и фебрильных судорог.
Действие лихорадочного состояния на детей очень индивидуально. Например, при 39 °C ребенок может спокойно строить башню из кубиков или бегать за котом, а при 37 °C не может поднять голову с подушки, чтобы попить воды. Поэтому при повышении температуры тела у детей нет четкого понятия: до какой температуры можно подождать и при какой температуре нужно вызывать врача. Рекомендуется обращаться за врачебной помощью, если:
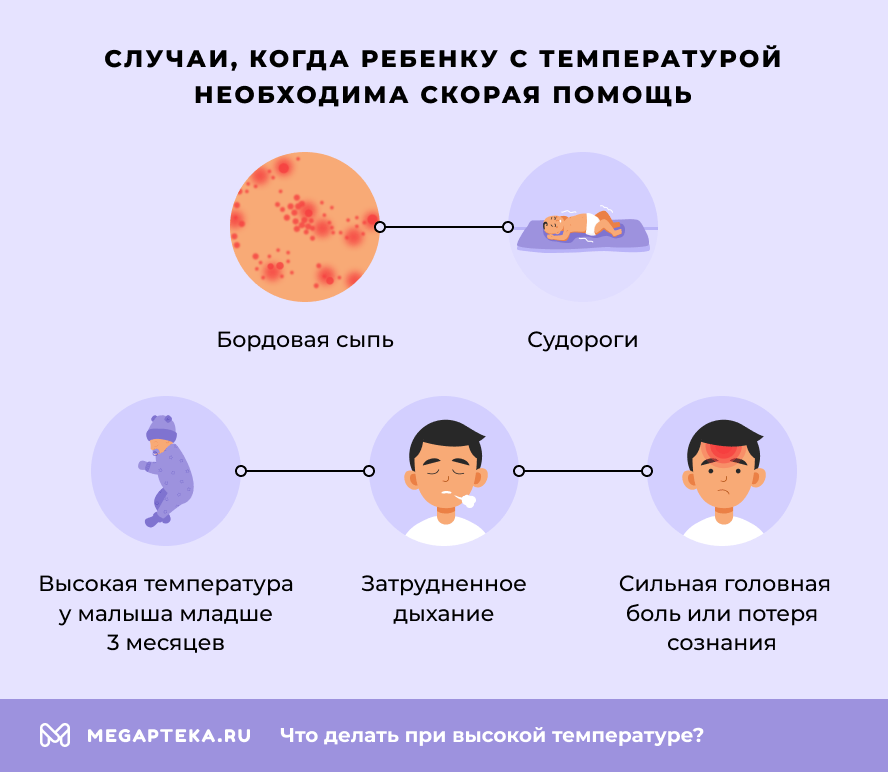
- температура выше 38 °C у младенцев до 3 месяцев;
- температура выше 38,5 °C у детей в возрасте от 3 до 36 месяцев;
- температура выше 38,5 °C без признаков простуды;
- наличие сопутствующих симптомов: сильная головная боль, учащенное сердцебиение, частое и поверхностное дыхание, судороги, слабость, тошнота и рвота, бордовая сыпь;
- лихорадка более 2–3 суток.
Почему бывает температура у ребенка без симптомов?
Гипертермия может не сопровождаться симптомами в следующих случаях:
- ОРВИ — в первые дни острая вирусная инфекция может не сопровождаться насморком, болью в горле и кашлем, ребенок бодр и легко переносит болезнь;
- скрытые инфекции — бессимптомная температура 38 °С указывает на возможные инфекции почек и мочевыводящих путей, отит, пневмонию;
- перегрев — жар и гипертермия при перегреве ребенка.
Температура при прорезывании зубов
Прорезывание молочных зубов из-за воспаления десен иногда сопровождается повышением температуры в диапазоне 37–38,5 °С и другими симптомами:
- беспокойным и капризным состоянием;
- плаксивостью;
- попытками «почесать» десны;
- повышенным слюноотделением.
Лихорадка при прорезывании зубов держится 2–3 дня. При более продолжительном течении необходим осмотр врача и дополнительные обследования для исключения серьезных патологий.
Температура и рвота
Повышенная температура сопровождается приступами рвоты при следующих болезнях:
- кишечная инфекция;
- воспалительный процесс в почках;
- отравление;
- аппендицит;
- ротавирусная инфекция.
В первую очередь требуется осмотр и диагностика врача. Для снижения температуры с приступами рвоты при отсутствии поноса врач назначит ректальные суппозитории с парацетамолом или ибупрофеном.
Измерение температуры тела у детей
Достоверный способ оценки терморегуляции — измерение термометром:
- приборы на основе ртути — время измерения 10–15 минут, для измерения точны, но небезопасны, с 1 марта 2024 года в РФ не производятся;
- спиртовые градусники — альтернатива ртутным термометрам;
- электронные термометры — время измерения 2–3 минуты, безопасные, но менее точные (обращаем внимание, что электронный прибор нужно держать еще 2–3 минуты после звукового сигнала), им можно измерять температуру и в ротовой полости, в отличие от ртутного термометра;
- инфракрасные термометры — безопасны для детей, но имеют погрешности в измерении в среднем 0,2 градуса, преимуществом является возможность измерения температуры с поверхности барабанной перепонки, лба и других поверхностей.
Нормальная температура в подмышечной впадине у 90% здоровых детей является 36,6 °C с отклонением в большую и меньшую сторону на 0,5 °C. У остальных 10% детей температура может выходить за пределы данных значений и при хорошем самочувствии не является симптомом заболевания.
При измерении в ротовой полости температура обычно больше на 0,3–0,6 °C от температуры в подмышечной впадине, в полости уха и в прямой кишке больше на 0,6–1,2 °C.
Существуют также возрастные нормы температуры тела (для 90% здоровых детей и взрослых), которые важно знать. Верхние границы нормальной температуры тела в подмышечной впадине:
- новорожденные — 36,8 °C;
- 6 месяцев — 37,7 °C;
- 1 год — 37,7 °C;
- 3 года — 37,7 °C;
- 6 лет и старше — 37,0 °C.
Показания к снижению температуры у ребенка
Согласно официальным рекомендациям Союза педиатров, показатели 38–38,5 °С обязательно снижают:
- у детей до 3 месяцев жизни;
- при наличии сопутствующих патологий развития и тяжелых хронических патологий;
- у детей до 3 лет с последствиями поражения ЦНС, с наблюдением у невролога;
- у детей до 3 лет, рожденных с недостаточным весом;
- при отказе от питья;
- при тяжелом состоянии;
- при наличии одышки, диареи, рвоты;
- при продолжительности лихорадки, истощении организма;
- при риске возникновения судорог;
- при риске возникновения стеноза.
Если нет сопутствующей патологии при лихорадке, тяжелого состояния, ребенок ест и пьет, температуру рекомендуется снижать только при значениях выше 39,0 °С.
Как сбить температуру у ребенка без лекарств?
Для снижения температуры применяются способы:
- обтирание теплой водой;
- проветривание помещения;
- минимальное количество одежды;
- увлажнение воздуха;
- обильное питье.
При лихорадке важно, чтобы организм имел возможность терять тепло. Для этого необходимо:
Обильное частое питье — чем выше температура тела, чем сильнее потеет и чем теплее в помещении — тем активнее необходимо поить ребенка. Самая универсальная жидкость — это чистая питьевая вода. Также можно предлагать ребенку больше компотов, морсов или специальных растворов для регидратации, чтобы предотвратить обезвоживание, так как эти напитки восполняют недостаток витаминов и минералов.
Чай с малиной резко усиливает потоотделение — именно поэтому он эффективен при высокой температуре. Но чтобы образовался пот, нужно сначала выпить что-нибудь другое, а затем чай с малиной. В том случае, если ребенок избирателен в напитках, то дайте ребенку хоть что-нибудь из жидкости.
Чтобы жидкость всасывалась быстрее, ее температура должна быть примерно равна температуре тела (разница в 5 градусов допустима). Это обеспечит быстрое усвоение и минимизирует нагрузку на организм. Такая жидкость быстро проникает в кровоток, усваивается без резкого стресса для пищеварительной системы и не вызывает дискомфорта.
Прохладный воздух в комнате (оптимально 18 °C) будет также снижать температуру тела путем согревания вдыхаемого воздуха. Но раздевать ребенка при этом не нужно. Достаточно одеть один слой теплой одежды, пропускающей воздух и влагу, а сверху укрыть одеялом.
Обтирание теплой водой. Вода при испарении с поверхности кожи забирает часть тепла и снижает температуру. Помните, что другие физические методы охлаждения (растирания, грелки со льдом, влажная холодная простынь и другое) до осмотра врача опасны! При таком способе охлаждения поверхностные сосуды спазмируются (сокращаются), кровоток в них минимальный, а значит уменьшается выделение пота и отдача тепла. Температура кожи снижается, а внутренних органов — повышается.
Никогда не используйте для обтирания спирт и уксус. Эти вещества быстро всасываются через нежную, тонкую детскую кожу в кровь, что может привести к отравлению алкоголем или кислотой соответственно. В процессе растирания ребенок также может вдыхать пары этих веществ, что не только усиливает симптомы отравления, но и может вызвать ожог дыхательных путей или спазм гортани, вплоть до остановки дыхания. Единственный физический метод охлаждения — это обтирание теплой водой, которая не приведет к отравлению.
Когда ребенку давать жаропонижающие лекарства
Основные ситуации, когда нужно снижать температуру с помощью лекарственных препаратов и вызывать врача:
- плохая переносимость температуры — даже при 37,6 °C, если ребенок спит, плохо пьет, отказывается от еды;
- сопутствующие болезни нервной системы (эпилепсия, ДЦП, последствия перенесенных заболеваний нервной системы, менингит) — жаропонижающее необходимо от 37,5 °C (как правило, при установленном диагнозе родителям говорят об этом);
- неадекватное (не характерное) поведение ребенка — могут появиться галлюцинации или даже просто повышенная возбудимость;
- признаки дыхательной недостаточности — одышка, затрудненное дыхание, нехватка воздуха;
- обезвоживание, рвота, понос, отказ ребенка от питья;
- сухой и теплый воздух в помещении;
- если ранее отмечались фебрильные судороги — при температуре более 37,5 °C;
- температура тела ребенка выше 39 °C.

Какие препараты можно использовать у детей
В качестве жаропонижающих у детей разрешены препараты на основе парацетамола и ибупрофена. Детские лекарства выпускают в трех формах: таблетки, раствор (сироп, суспензия) для приема внутрь и ректальные свечи. Если в доме маленький ребенок, то в аптечке необходимо иметь жидкую форму для приема внутрь и свечи, когда ребенок уже умеет глотать таблетки — достаточно таблеток.
- Парацетамол (Эффералган, Панадол, Цефекон Д). Оптимальная разовая доза 10–15 мг/кг. Повторить можно через 4–6 часов (максимум 4–5 раз в сутки). Суточная доза не должна превышать 90 мг/кг. Эффект длится 4-6 часов. Большинство детских препаратов с парацетамолом разрешены с 3 месяцев, но в некоторых случаях (например, для снижения температуры после вакцинации) его можно использовать однократно у детей с 1–2 месяцев по назначению врача. Дозировка и схема приема должны определяться педиатром с учетом массы тела ребенка.
- Ибупрофен (Нурофен, Ибуприн Кидс, Нурофактор для детей). Оптимальная разовая доза 5–10 мг/кг. Повторить можно через 6–8 часов (максимум 4 раза в сутки). Суточная доза не должна превышать 40 мг/кг. Эффект длится 6–8 часов. Разрешен с 3 месяцев или при массе тела более 5–6 кг.
- Проводились исследования для определения эффективности одновременного применения парацетамола и ибупрофена, которые подтвердили еще большую эффективность при лихорадке. И сегодня некоторые фармкомпании выпускают их в одном препарате (сироп Бруфика Плюс с 2 лет или таблетки Ибуклин Юниор с 3 лет), что также удобно в применении и уменьшает риск передозировки.
При применении препаратов важно строго соблюдать инструкции и рекомендации врача, использовать мерные шприцы или ложки, входящие в комплект, для точного дозирования. Важной составляющей эффективности жаропонижающих препаратов является обильное теплое питье, поэтому первая рекомендация каждого врача — поить ребенка часто маленькими порциями.
Помните, что после приема лекарства температура не снижается мгновенно и не становится 36,6 °C. Действие лекарства наступает через 40–60 минут и температура, как правило, опускается на 1–2 °C. Если ребенок стал бодрее, его самочувствие улучшилось, а лихорадка спала хотя бы на 0,1 °C — значит препарат подействовал.
Задайте вопрос эксперту по теме статьи
Также вас может заинтересовать








