
Содержание
Что такое панникулит
Панникулит — это не одно конкретное заболевание, а группа состояний, связанных с воспалением подкожной жировой клетчатки. При панникулите на коже появляются болезненные уплотнения — узлы или бляшки, которые чаще всего возникают на ногах, но могут затрагивать и другие части тела, а иногда даже внутренние органы.
Приблизительно в половине случаев болезнь возникает спонтанно (идиопатический панникулит Вебера-Крисчена). В остальных случаях воспаление проявляется как реакция на другие проблемы в организме: инфекционные или аутоиммунные заболевания, болезни поджелудочной железы, травмы или воздействие холода. Чаще всего с панникулитом сталкиваются женщины репродуктивного возраста (20–50 лет), хотя болезнь может возникнуть у человека любого пола и возраста.
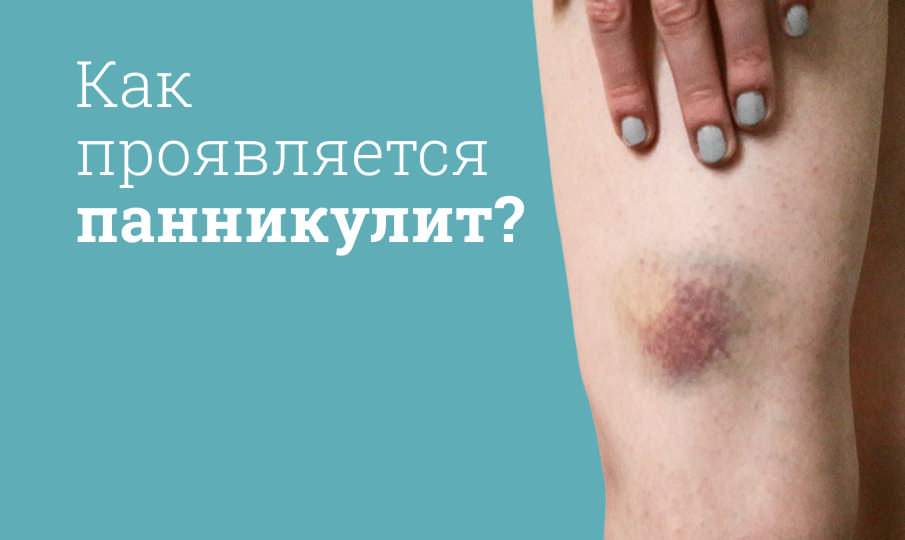
Если вы обнаружили у себя на коже плотные и болезненные при прикосновении «шишки», которые выглядят как синяки, но не проходят в течение нескольких недель, то эта статья поможет понять возможные причины и дальнейшие действия. Игнорирование таких симптомов может привести к серьезным осложнениям, поэтому самый верный шаг — обратиться к врачу.

Причины панникулитов
Воспаление в жировой ткани может быть спровоцировано самыми разными факторами. Все причины делятся на две большие группы.
Первичный (идиопатический) панникулит (до 50% случаев) — диагноз ставится, когда явную причину воспаления установить не удается. Эту форму также называют болезнью Вебера-Крисчена.
Вторичный панникулит (до 50% случаев) — является следствием или симптомом другой патологии:
- системные и аутоиммунные заболевания — системная красная волчанка (люпус-панникулит), васкулиты, саркоидоз, болезнь Крона;
- инфекции — бактериальные (стрептококк, туберкулез), вирусные и грибковые;
- болезни поджелудочной железы — панкреатит, опухоли поджелудочной железы;
- физические факторы — травмы, сильное переохлаждение (холодовой панникулит);
- нарушения обмена веществ и генетика — подагра, дефицит фермента альфа-1-антитрипсина;
- прием некоторых лекарств (в редких случаях).

Классификация и симптомы панникулита
Симптомы могут различаться в зависимости от формы и причины болезни. Врачи классифицируют панникулит по локализации воспаления (по результатам биопсии — на основании результатов гистологического исследования):
- Септальный — воспаление в основном сосредоточено в соединительнотканных перегородках между жировыми дольками. Иногда протекает вместе с васкулитом (воспалением сосудов подкожной жировой клетчатки). Классический пример — узловатая эритема (болезненные красные узлы на голенях). Чаще всего протекает без осложнений.
- Лобулярный — воспаление затрагивает сами жировые дольки, характеризуется повторяющимся воспалением узлового характера. Примером служит болезнь Вебера-Крисчена, которая проявляется в виде узловых образований, расположенных в подкожно-жировой клетчатке на ногах и руках, менее часто — в области живота и груди. После исчезновения воспаления на месте узлов остаются участки атрофии жировой ткани в виде округлых углублений кожи.
По характеру течения выделяют:
- острый панникулит — развивается быстро, в течение нескольких часов или дней, с выраженным воспалением, болезненностью, покраснением кожи и часто общими симптомами (лихорадкой, недомоганием);
- подострый панникулит — протекает менее интенсивно, чем острый, с постепенным началом и умеренными клиническими проявлениями, сохраняющимися в течение нескольких недель;
- рецидивирующий панникулит — характеризуется повторяющимися эпизодами воспаления подкожной жировой клетчатки на фоне периодов ремиссии, иногда с постепенным накоплением изменений (например, атрофии или фиброза).
В зависимости от формы образующихся при лобулярном панникулите узлов выделяют следующие варианты:
- узловая форма: отдельные, четко очерченные подкожные узлы размером от нескольких миллиметров до 5 см, кожа над ними может быть красной или багрово-синюшной;
- бляшечная форма: отдельные узлы сливаются, образуя бугристый конгломерат (бляшку), который может сдавливать сосуды и нервы;
- инфильтративная форма: наиболее тяжелая, при которой узлы или бляшки «расплавляются», кожа над ними становится багровой, может вскрываться с выделением желтой маслянистой жидкости.
Идиопатический панникулит нередко сопровождается общими нарушениями состояния, включая симптомы острых респираторных инфекций:
- головную боль;
- повышение температуры;
- слабость;
- боли в суставах и мышцах;
- тошноту и рвоту.
При висцеральной форме, когда воспаление затрагивает жировую ткань внутренних органов (например, брыжейку кишечника), могут быть боли в животе, тошнота, потеря веса. Системное поражение жировых клеток приводит к развитию воспалений в различных органах и развитию панкреатита, гепатита, нефрита.

Диагностика
Из-за многообразия причин диагностика требует комплексного подхода и участия нескольких специалистов: дерматолога, ревматолога, а иногда гастроэнтеролога или инфекциониста.
- Ключевой метод — биопсия кожи. Врач берет небольшой образец ткани из узла для гистологического исследования. Это «золотой стандарт», который позволяет определить тип воспаления (септальный или лобулярный) и исключить другие заболевания.
- Лабораторные анализы помогают выявить причину: общий и биохимический анализ крови, маркеры воспаления (СОЭ, С-реактивный белок), печеночные и панкреатические ферменты, иммунологические тесты (при подозрении на волчанку).
- Инструментальные исследования: УЗИ кожи и подкожной клетчатки, а также УЗИ/КТ органов брюшной полости — для оценки состояния внутренних органов при висцеральных формах.
Лечение панникулита
Стратегия лечения полностью зависит от диагностированной формы и причины панникулита. Главная цель — подавить воспаление и, если возможно, устранить его причину.
Лечение основного заболевания. Это первоочередная задача при вторичном панникулите (антибиотики при инфекции, терапия волчанки, лечение панкреатита и т.д.).
Противовоспалительная терапия:
- при легких формах назначают нестероидные противовоспалительные препараты (НПВП) для снятия боли и отека;
- при выраженном воспалении применяют глюкокортикостероиды (преднизолон) — местно (инъекции в узел) или системно.
Другие препараты. В зависимости от ситуации могут быть эффективны антималярийные средства (гидроксихлорохин), йодид калия, антиоксиданты (витамины Е, С) или иммунодепрессанты (при тяжелом течении).
Местная терапия и физиолечение. Покой, возвышенное положение конечности, компрессионный трикотаж, а также УВЧ, лазеротерапия способствуют рассасыванию узлов.
Хирургическое лечение. Оперативное вмешательство требуется редко, например, для дренирования крупных «расплавленных» узлов или иссечения стойких болезненных образований.
Возможные осложнения и прогноз
Если панникулит не лечить или лечить неправильно, он может привести к неприятным последствиям: образованию длительно незаживающих язв, рубцов, атрофии кожи на месте узлов, вторичной инфекции. При висцеральных формах возможно поражение печени, почек, поджелудочной железы (при тяжелом течении летальность достигает 10%).
Прогноз при панникулите сильно варьируется. Острые формы (например, узловатая эритема) часто проходят за 3–6 недель без следа. Хронические и рецидивирующие формы могут длиться годами, требуя постоянного наблюдения и терапии.
Наиболее серьезен прогноз при остром течении идиопатического лобулярного панникулита с поражением внутренних органов. Острая стадия болезни отличается выраженными нарушениями гомеостаза и, несмотря на лечение, прогрессирующим ухудшением состояния. В течение года заболевание может закончиться летальным исходом.
Своевременная диагностика и адекватное лечение значительно улучшают исход.
Профилактика
Специфической профилактики панникулита не существует, но риски можно снизить:
- внимательным отношением к здоровью и контролем хронических заболеваний (инфекций, аутоиммунных патологий, проблем с поджелудочной железой);
- избеганием провоцирующих факторов, таких как переохлаждение или травмы кожи;
- поддержанием стабильного веса и здорового образа жизни.
Панникулит — воспалительное заболевание подкожно-жировой клетчатки с множеством «лиц». Симптомы могут напоминать другие болезни, поэтому самодиагностика недопустима. Если вы заметили у себя болезненные подкожные узлы, особенно если они сопровождаются общим недомоганием, — это веский повод обратиться к врачу-дерматологу или терапевту. Современная диагностика позволяет установить причину, а индивидуально подобранное лечение — справиться с симптомами и добиться стойкой ремиссии.
Источники
- Панникулит. Дерматологическая патология. Справочник MSD Профессиональная версия;
-
Белов Б.С., Егорова О.Н., Пушкова О.В., Савушкина Н.М., Раденска–Лоповок С.Г. Панникулиты: современные аспекты диагностики. РМЖ. 2014;7:546.
Задайте вопрос эксперту по теме статьи