

Содержание
- Краткое содержание
- Зачем нужен желчный пузырь
- Что такое холелитиаз
- Причины развития желчнокаменной болезни
- Виды камней в желчном
- Симптомы: как распознать проблему
- Диагностика
- Камни в желчном: лечение
- Список продуктов, растворяющих камни в желчном пузыре
- Диета при холелитиазе
- Чего не стоит делать при ЖКБ: распространенные ошибки
- Прогноз и профилактика
- Источники
Краткое содержание
- Холелитиаз — образование камней в желчном пузыре или протоках, часто протекает бессимптомно.
- Основные факторы риска: женский пол, возраст, ожирение, неправильное питание, наследственность.
- Типичные симптомы: боль в правом подреберье после еды, тошнота, горечь во рту, при осложнениях — желтуха, лихорадка.
- Диагностика: УЗИ брюшной полости — основной метод, дополнительно — анализы крови, МРТ, ЭРХПГ.
- Лечение: консервативное (препараты УДХК) при мелких холестериновых камнях, хирургическое (холецистэктомия) — при осложнениях или неэффективности терапии.
- Диета: дробное питание, ограничение жиров, исключение жареного и острого; основа — вареные, запеченные блюда, клетчатка, нежирные белки.
- Народные методы «растворения» камней неэффективны и опасны, прием желчегонных средств возможен только по назначению врача.
- Прогноз благоприятный при своевременном лечении.
- Профилактика включает контроль веса, рациональное питание и регулярные осмотры.
Тяжесть в правом подреберье после еды, горечь во рту, периодические приступы боли — эти симптомы могут указывать на проблему с желчным пузырем. Желчнокаменная болезнь (холелитиаз) встречается у каждого пятого взрослого человека, и многие узнают о ней случайно, на плановом УЗИ.
При грамотном подходе, включающем коррекцию питания и своевременное лечение, можно контролировать заболевание и предотвратить осложнения. Разберемся, что такое холелитиаз, как он проявляется и какая диета действительно помогает.
Важно: информация носит ознакомительный характер. Диагностика и лечение желчнокаменной болезни должны проводиться под наблюдением врача-гастроэнтеролога или хирурга. Самолечение может привести к серьезным осложнениям.
Зачем нужен желчный пузырь
Желчный пузырь — это небольшой полый орган грушевидной формы, расположенный под печенью в правом подреберье. Его основная функция — накопление и концентрация желчи, которую непрерывно вырабатывает печень. Желчь необходима для нормального переваривания жиров: она эмульгирует липиды, облегчая действие пищеварительных ферментов, способствует всасыванию жирорастворимых витаминов (A, D, E, K) и участвует в нейтрализации кислого содержимого, поступающего из желудка в кишечник.
Когда пища, особенно содержащая жиры, попадает в двенадцатиперстную кишку, желчный пузырь сокращается и выбрасывает порцию желчи через протоки в кишечник. Слаженная работа этого органа и сфинктеров желчевыводящих путей обеспечивает комфортное пищеварение; при нарушении моторики или изменении состава желчи создаются условия для образования камней.
Что такое холелитиаз
Причины развития желчнокаменной болезни
Образование камней связано с двумя основными механизмами: изменением физико-химических свойств желчи (например, перенасыщение холестерином) и нарушением моторики желчного пузыря, ведущим к застою.
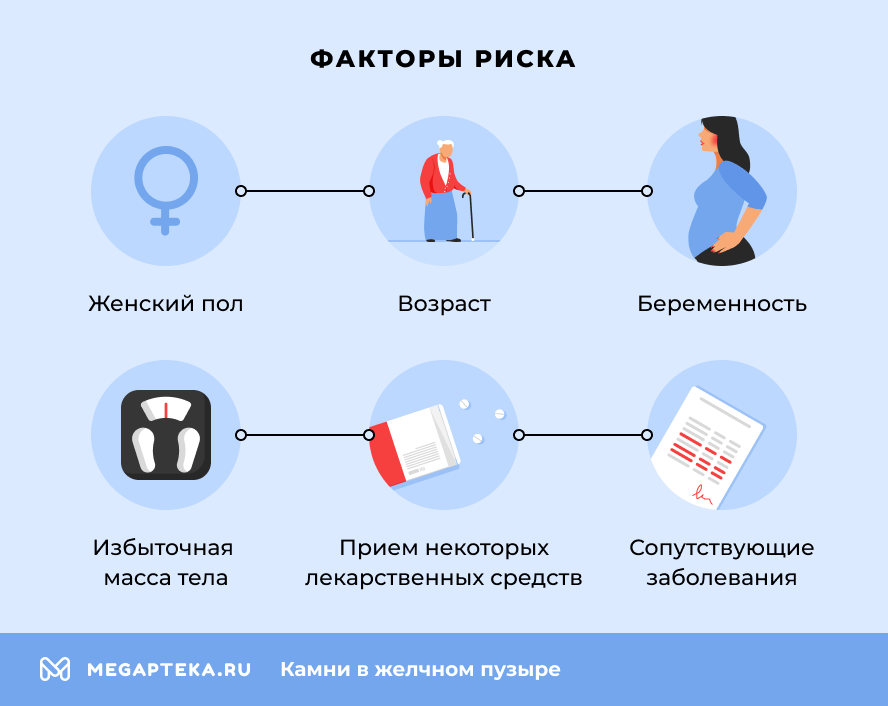
Основные факторы риска:
- женский пол (риск в 2–3 раза выше, чем у мужчин);
- возраст старше 40 лет;
- избыточная масса тела, ожирение;
- высокое содержание жиров и простых углеводов в рационе;
- беременность, особенно многократная;
- прием некоторых лекарств (гормональная терапия, фибраты);
- сахарный диабет, заболевания печени и кишечника;
- наследственная предрасположенность;
- быстрое снижение веса, жесткие диеты.
Виды камней в желчном
В зависимости от состава выделяют несколько типов конкрементов:
- холестериновые — наиболее распространенные, желтоватого цвета, состоят преимущественно из нерастворенного холестерина;
- билирубиновые (пигментные) — темного цвета, образуются при избытке билирубина;
- смешанные — содержат и холестерин, и билирубин, часто с включениями кальция;
- известковые — с высоким содержанием кальция, плотные и плохо поддаются консервативному лечению.
Тип камня влияет на тактику лечения: холестериновые камни небольшого размера могут растворяться медикаментозно, остальные чаще требуют хирургического подхода.
Симптомы: как распознать проблему
В 70–80% случаев заболевание протекает бессимптомно. Клинические проявления возникают при миграции камней, закупорке протоков или развитии воспаления. Типичные признаки:
- приступ желчной колики: интенсивная, нарастающая боль в правом подреберье или верхней части живота, часто иррадиирующая в спину, правую лопатку или плечо;
- боль возникает через 30–90 минут после приема жирной, жареной или острой пищи;
- тошнота, рвота, горечь во рту, вздутие живота;
- при закупорке протоков — желтуха, потемнение мочи, осветление кала, кожный зуд;
- повышение температуры, озноб — признаки присоединения инфекции.
При появлении острой, нестерпимой боли, лихорадки или желтухи необходимо срочно обратиться за медицинской помощью.

Диагностика
Основной метод диагностики — ультразвуковое исследование (УЗИ) органов брюшной полости, позволяющее визуализировать камни, оценить размеры желчного пузыря и состояние протоков. Дополнительно могут назначаться:
- общий и биохимический анализ крови (оценка воспаления, функции печени);
- МРТ или КТ брюшной полости — при сложных случаях;
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — для диагностики и лечения камней в протоках.
Камни в желчном: лечение
Тактика лечения зависит от размеров и типа камней, наличия симптомов и риска осложнений. Лечение без операции (консервативное ведение) уместно при:
- бессимптомном течении;
- небольших холестериновых камнях (до 10 мм);
- сохраненной функции желчного пузыря.
Используются препараты урсодезоксихолевой кислоты (УДХК), которые способствуют растворению холестериновых конкрементов. Курс лечения длительный — от 6 до 24 месяцев, с обязательным контролем УЗИ.
Хирургическое лечение (холецистэктомия) показано при:
- частых приступах желчной колики;
- осложнениях: острый холецистит, панкреатит, механическая желтуха;
- крупных или множественных камнях;
- неэффективности консервативной терапии.
Операция чаще выполняется лапароскопическим методом — малоинвазивно, с быстрым восстановлением. Выбор тактики ведения пациента определяется строго врачом.

Список продуктов, растворяющих камни в желчном пузыре
Наши читатели часто спрашивают о том, есть ли список продуктов, растворяющих камни в желчном пузыре. Важно сразу уточнить: на сегодняшний день не существует продуктов питания, способных растворить уже сформированные конкременты. Этот миф может быть опасен: попытки «почистить» желчный пузырь с помощью лимонного сока, растительного масла или свекольного отвара нередко провоцируют миграцию камней, закупорку протоков и экстренную госпитализацию.
Единственный консервативный метод растворения камней — прием препаратов урсодезоксихолевой кислоты по назначению врача, и то только при определенных условиях (небольшие холестериновые камни, сохраненная функция пузыря). Роль диеты иная: не растворить существующие камни, а предотвратить приступы, замедлить рост конкрементов и снизить риск образования новых. Для этого важно соблюдать принципы рационального питания.
Диета при холелитиазе
Основные принципы питания:
- дробное питание: 5–6 небольших приемов пищи в день, в одно и то же время;
- исключение длительного голодания и переедания;
- преобладание вареных, запеченных и приготовленных на пару блюд;
- ограничение жиров, особенно тугоплавких (сало, жирное мясо, сливочное масло в больших количествах);
- достаточное потребление клетчатки (овощи, фрукты, цельнозерновые продукты).
Рекомендуемые продукты:
- нежирное мясо: курица, индейка, кролик, телятина;
- рыба нежирных сортов: треска, хек, судак, минтай;
- овощи: кабачки, морковь, тыква, цветная капуста, свекла (в отварном или запеченном виде);
- крупы: овсянка, гречка, рис;
- кисломолочные продукты с низкой жирностью: кефир, творог, натуральный йогурт;
- фрукты: яблоки, бананы, груши (некислые);
- растительные масла в умеренном количестве (оливковое, подсолнечное).
Продукты, которые следует ограничить или исключить при ЖКБ:
- жирное мясо, субпродукты, копчености, колбасы;
- жареные блюда, фастфуд, чипсы;
- сдобная выпечка, кондитерские изделия с кремом;
- острые специи, маринады, соленья;
- газированные напитки, крепкий кофе, алкоголь;
- шоколад, какао, продукты с высоким содержанием какао-масла.
Важно: диета не растворяет уже имеющиеся камни, но помогает предотвратить приступы, замедлить прогрессирование болезни и снизить риск осложнений.
Чего не стоит делать при ЖКБ: распространенные ошибки
- Пытаться «растворить» камни народными средствами (лимонный сок, яблочный уксус, свекольный отвар) — эти методы не имеют доказательной базы и могут спровоцировать миграцию камней и закупорку протоков.
- Принимать желчегонные препараты без назначения врача — при наличии камней это может вызвать приступ колики.
- Пропускать приемы пищи или соблюдать жесткие монодиеты — нерегулярное питание усиливает застой желчи.
- Игнорировать симптомы и откладывать визит к врачу — осложнения холелитиаза могут быть жизнеугрожающими.
Прогноз и профилактика
При своевременной диагностике и соблюдении рекомендаций прогноз благоприятный. После холецистэктомии большинство пациентов возвращаются к нормальной жизни, адаптируясь к новому режиму питания.
Меры профилактики:
- поддержание нормального веса, избегание резких колебаний массы тела;
- сбалансированное питание с умеренным содержанием жиров и достаточным количеством клетчатки;
- регулярная физическая активность;
- контроль сопутствующих заболеваний (диабет, дислипидемия);
- регулярные профилактические осмотры при наличии факторов риска.
Источники
Задайте вопрос эксперту по теме статьи








