


Содержание
Краткое содержание
- Кашель — это симптом, а не диагноз. Лечение начинается с поиска причины.
- Сухой и влажный кашель требуют принципиально разных подходов: первый можно подавлять, второй — необходимо стимулировать.
- Выбор препарата должен учитывать причину, возраст и сопутствующие заболевания.
- Особенно осторожно следует подходить к лечению детей. Противокашлевые препараты им показаны только при мучительном, изнуряющем кашле, нарушающем сон и вызывающем рвоту или боль.
- Наибольшая опасность лающего кашля у детей заключается в риске развития стеноза гортани — сужения дыхательных путей, которое затрудняет дыхание и даже может привести к удушью.
- Нельзя принимать муколитики одновременно с препаратами, которые подавляют кашлевой рефлекс или уменьшают образование мокроты.
- Таблетки при продуктивном кашле необходимо принимать в первой половине дня и запивать большим количеством воды, а также использовать и другие немедикаментозные способы для лучшего выведения мокроты.
- Немедикаментозные методы (увлажнение воздуха, обильное питье, дренажный массаж) усиливают эффект лекарств.
- При тревожных симптомах или кашле дольше 3 недель — обязательна консультация врача.
- Профилактика кашля — это здоровый образ жизни и своевременное лечение хронических заболеваний.
Кашель относится к самым распространенным симптомам заболеваний дыхательной системы. По статистическим данным, каждый пятый пациент, попадая на прием к врачу-терапевту, жалуется на него.
В то же время кашель является естественным способом защиты организма, благодаря которому дыхательные пути очищаются от раздражителей. Однако этот полезный рефлекс часто превращается в испытание, поэтому каждый, кто сталкивается с ним, стремится избавиться от неприятного симптома самостоятельно: покупает «таблетки от кашля», пробует народные средства, но не получает желаемого результата. Почему так происходит?
В статье подробно рассказываем: по каким причинам возникает кашель, какие виды его бывают, какие препараты применяют для лечения у взрослых и детей, что делать, если вы не можете откашляться и мокрота не отходит самостоятельно. Материал носит информационный характер и не заменяет консультацию врача. При появлении кашля, особенно длительного или сопровождающегося тревожными симптомами, необходимо обращаться к специалисту.
Что такое кашель и зачем он нужен
Кашель — это защитный рефлекс, который помогает очищать дыхательные пути от слизи, мокроты, инородных тел, пыли и микроорганизмов. Механизм прост: при раздражении кашлевых рецепторов в гортани, трахее или бронхах мозг получает сигнал, что приводит к резкому выдоху, выталкивающему все лишнее наружу.
В норме кашель возникает эпизодически — например, при вдыхании дыма или попадании крошки «не в то горло». Но когда кашель становится постоянным, навязчивым или болезненным, это сигнал о том, что в организме что-то не так.
Виды кашля
Правильное лечение начинается с определения типа кашля. Врачи классифицируют симптом по нескольким параметрам.
По продуктивности:
- сухой (непродуктивный) — это кашель без выделения мокроты, который изматывает и не приносит облегчения, навязчивый, болезненный и изнуряющий, вызван раздражением дыхательных путей и сопровождается першением в горле;
- влажный (продуктивный) — сопровождается отхождением мокроты, после приступа наступает временное облегчение.
По длительности:
- острый — длится до 3 недель, чаще всего связан с ОРВИ, острым бронхитом;
- подострый (постинфекционный) — продолжается 3–8 недель, как правило, после перенесенной инфекции;
- хронический — сохраняется более 8 недель, требует углубленного обследования;
По характеру и времени возникновения:
- лающий — грубый, отрывистый, напоминает лай собаки, характерен для ларингита;
- приступообразный — серия кашлевых толчков без пауз, бывает при коклюше, бронхиальной астме;
- ночной — усиливается в положении лежа, часто связан с постназальным затеком, ГЭРБ или астмой;
- утренний — типичен для курильщиков и пациентов с хроническим бронхитом;
- «сердечный» — возникает при сердечной недостаточности, усиливается в горизонтальном положении.
Определение типа кашля — первый шаг в диагностике, от которого зависит адекватность терапии. Например, сухой и влажный кашель требуют принципиально разных препаратов и подходов к лечению.
Причины кашля
Кашель — не болезнь, а симптом, сопровождающий различные болезни и состояния.
Причинами чаще всего становятся инфекционные заболевания:
- острые респираторные вирусные инфекции (ОРВИ), грипп;
- острый и хронический бронхит, пневмония;
- постинфекционный кашель — после перенесенной инфекции дыхательных путей кашель может сохраняться вплоть до нескольких недель;
- коклюш, паракоклюш;
- туберкулез легких;
- грибковые и паразитарные поражения дыхательных путей.
Но также кашель возникает и по неинфекционным причинам:
- аллергический ринит, поллиноз, бронхиальная астма (для последней характерны периодические приступы удушья, свистящее дыхание и кашель, который часто усиливается ночью или после физической нагрузки);
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — заброс желудочного содержимого в пищевод раздражает кашлевые рецепторы;
- постназальный затек — стекание слизи из носоглотки по задней стенке глотки вызывает ее раздражение и провоцирует кашель, постназальный синдром связан с различными факторами, включая риниты, синуситы и полипы носа;
- сердечная недостаточность — так называемый «сердечный кашель», когда развивается застой крови в легких, вызывающий отек легочной ткани и кашель, усиливающийся в горизонтальном положении;
- прием лекарственных препаратов, в частности ингибиторов АПФ (эналаприл, лизиноприл и др.);
- курение, профессиональные вредности (пыль, химические испарения) — вдыхание табачного дыма и вредных частиц повреждает реснички эпителия бронхов и затрудняет удаление слизи из легких, провоцируя кашель и другие неприятные симптомы;
- инородное тело в дыхательных путях (особенно актуально для детей);
- психогенный кашель — связан со стрессом, тревожными расстройствами и часто проходит сам собой, когда устраняется источник стресса.
Редкие причины:
- саркоидоз, интерстициальные заболевания лёгких;
- опухоли органов дыхания;
- системные заболевания соединительной ткани;
Помните: кашель может быть признаком как легкой простуды, так и серьезного заболевания. Если симптом сохраняется дольше 3 недель — обязательно пройдите обследование.

Диагностика
Не каждый кашель требует срочного визита к врачу, но есть «красные флаги», игнорировать которые нельзя. Если кашель продолжается дольше 2–3 дней — это уже повод для визита к врачу, в особенности если наблюдаются и другие симптомы болезни. Иногда на первый взгляд проблема кажется незначительной, но она может скрывать за собой серьезные заболевания. Важно обратить внимание на следующие признаки.
Кровь или мокрота необычного цвета. Если пациент замечает кровь в мокроте или слизь имеет зеленоватый, желтоватый или ржавый оттенок — это серьезный повод для беспокойства.
Одышка и боль в груди. Если кашель сопровождается затрудненным дыханием, болью в груди, особенно усиливающейся при вдохе, ощущением сдавленности, цианозом (посинением) губ или кончиков пальцев, то это может говорить о проблемах с легкими или сердцем. Немедленно обратитесь за медицинской помощью.
Повышенная температура. Высокая температура (выше 38,5 °С), сохраняющаяся более 3 дней вместе с кашлем, вероятно, указывает на инфекцию. Обратитесь к врачу для диагностики и назначения соответствующего лечения.
Слабость и потеря веса. Выраженная слабость, ночная потливость, хроническая усталость, потеря аппетита или снижение массы тела указывают на нарушение, требующее медицинского вмешательства.
Хрипы и свисты. Наличие хрипов или свистов при дыхании может указывать на проблемы с проходимостью дыхательных путей, такие как астма или хронические заболевания легких. Это также требует обследования.
Усиление симптомов ночью или утром. Если кашель усиливается в ночное время или сразу после пробуждения, это может быть признаком бронхиальной астмы, заболеваний сердечно-сосудистой системы, гастроэзофагеального рефлюкса или других расстройств, требующих лечения.
Какие специалисты могут понадобиться:
- терапевт или педиатр — первичный прием, базовое обследование;
- пульмонолог — при подозрении на заболевания легких и бронхов;
- оториноларинголог (ЛОР) — если причина в патологии ЛОР-органов;
- аллерголог — при подозрении на аллергическую причину;
- кардиолог — при «сердечном» кашле;
- гастроэнтеролог — если кашель связан с ГЭРБ.
На что еще стоит обратить внимание? Врач оценивает кашель по звучанию, времени появления и сопутствующим симптомам. Это помогает точнее определить направление диагностики и быстрее поставить диагноз. Например, если сухой кашель долго не проходит, а также сопровождается затрудненным дыханием и усталостью, вероятно, пациента нужно проверить на хроническую обструктивную болезнь легких (ХОБЛ). В особенности, если он курит. Если же у человека кашель появляется преимущественно в положении «лежа», возможно, стоит обратиться к кардиологу или гастроэнтерологу.
Почему важно определить характер кашля?Это критически важно для подбора лечения, поскольку каждый его тип требует особого подхода. Неправильно подобранные лекарства усугубят состояние пациента, а не улучшат. Например, прием препаратов, подавляющих кашлевой рефлекс, при влажном кашле приведет к застою слизи, что увеличит риск развития осложнений, таких как пневмония.

Принципы лечения
Лечение кашля начинается не с выбора таблетки, а с понимания его природы. Общий алгоритм выглядит так:
- Устранить причину.
- Облегчить симптом.
- Предотвратить осложнения.
При влажном продуктивном кашле:
- главная задача — облегчить отхождение мокроты, а не подавить кашель;
- для этого используют муколитики (разжижают мокроту) и отхаркивающие средства (стимулируют ее выведение);
- нельзя комбинировать муколитики с противокашлевыми препаратами без назначения врача — это может привести к «заболачиванию» легких.
При сухом непродуктивном кашле:
- если кашель вызван раздражением (например, при ларингите, фарингите), применяют средства, смягчающие слизистую: теплое питье, пастилки с медом и лимоном, увлажнение воздуха;
- при изнуряющем кашле, нарушающем сон и качество жизни, могут быть назначены противокашлевые препараты центрального или периферического действия;
- подавлять кашель можно только при отсутствии мокроты, так как если начать принимать противокашлевые при влажном кашле, то это приведет к застою слизи и риску осложнений.
Общие рекомендации:
- обильное теплое питье (1,5–2 л в сутки, если нет противопоказаний);
- поддержание оптимального микроклимата: температура 18–22 °С, влажность 40–60 %;
- регулярное проветривание помещения;
- отказ от курения и избегание пассивного вдыхания дыма.
Влажный кашель
Продуктивный (влажный) кашель возникает при:
- ОРВИ;
- бронхите;
- пневмонии;
- бронхиальной астме (БА);
- хронической обструктивной болезни легких (ХОБЛ);
- туберкулезе;
- раке легких;
- аллергии;
- действии никотина.
Воздействие патогенов сопровождается повышенной продукцией защитной слизи, которую вырабатывают трахея и бронхи. Это первая линия защиты дыхательных путей от патогенов и раздражающих частиц, а также ловушка для вирусов и бактерий. Слизистый секрет с примесями слизи носоглотки, эпителиальных клеток, лейкоцитов, гноя, крови представляет собой мокроту, отделяемую из дыхательных путей при кашле.
Консистенция, характер, запах и даже вкус мокроты зависят от причины заболевания:
- слизистая — вязкая мокрота образуется при катаральных воспалениях (трахеите, остром бронхите, во время ХОБЛ и БА, при аллергии);
- серозная — водянистая пенистая мокрота без запаха, бесцветная или с розоватым оттенком, появляется при отеке легких;
- гнойно-слизистая — мокрота с повышенной вязкостью и гнойными примесями желтого или зеленого цвета, что связано с размножением бактериальной флоры, часто на вкус и запах это сладкая мокрота;
- гнойная — жидкая мокрота зеленого цвета, часто с гнилостным запахом, выделяется при абсцессах, бронхоэктазах и тяжелых бактериальных патологиях;
- красноватая или с красными прожилками — такая мокрота может быть как симптомом бронхита, так и признаком серьезных заболеваний (рака легких или туберкулеза).
В норме дыхательные пути очищаются от мокроты при отхаркивании за счет движения ресничек, которые находятся на поверхности слизистой оболочки дыхательных путей. Но при заболеваниях количество мокроты многократно увеличивается, вязкость повышается, она становится густой, трудноотделяемой и закупоривает просветы бронхов.
Что делать, если мокрота не откашливается или плохо отходит?
Главная задача при лечении «влажного» кашля — это освобождение дыхательных путей от мокроты. Продуктивный кашель ни в коем случае нельзя подавлять, его необходимо стимулировать, чтобы вывести слизь из бронхов. Если мокрота самостоятельно не откашливается, то необходимо:
- Разжижить густую и вязкую мокроту.
- Стимулировать отхождение трудноотделяемой мокроты.
Для этого применяются муколитические (разжижающие мокроту и увеличивающие ее объем) и секретомоторные (отхаркивающие) препараты. Обратите внимание, что муколитики лучше работают при приеме большого количества жидкости. Поэтому вместе с ними рекомендуется обильное питье.
Немедикаментозные способы, помогающие выведению мокроты:
- увлажнить воздух в помещении (можно использовать специальные увлажнители или просто развесить влажные полотенца на радиаторах, расставить емкости с водой в комнате, использовать обычный пульверизатор для регулярного распыления воды);
- часто пить жидкости в теплом виде;
- делать дыхательную гимнастику (по методу Стрельниковой, Бутейко), которая включает упражнения для мышц грудной клетки и приводит к улучшению лимфотока и кровотока в бронхах и легких;
- проводить дважды в день постуральный дренаж после приема муколитиков и отхаркивающих средств (это эффективный способ удаления мокроты с помощью специальных «дренажных» поз и дыхательных упражнений с форсированным удлиненным выдохом).
Препараты для лечения влажного кашля
Примерами безрецептурных лекарственных средств, которые показаны взрослому пациенту и могут применяться согласно инструкции для разжижения вязкой мокроты у ребенка, являются препараты-муколитики:
- бромгексин — Бромгексин, Бромгексин Берлин-Хеми;
- амброксол — Лазолван, Амброксол, Амбробене, Бронхорус;
- ацетилцистеин — АЦЦ, Флуимуцил, Эйфа солюшн (разрывает дисульфидные связи в мокроте, эффективен при густой вязкой слизи, обладает также противовоспалительным и антиоксидантным действием);
- карбоцистеин — Бронхобос, Флюдитек, Цитобронхо, Флуифорт;
- эрдостеин — Эльмуцин, Эдомари, противопоказаны детям до 18 лет, беременным в 1 триместре и женщинам при грудном вскармливании.
Важно: при приеме муколитиков необходимо обильное питье (не менее 1,5–2 л жидкости в сутки), чтобы разжижить мокроту и облегчить ее выведение.
Другая группа лекарств — секретомоторные или отхаркивающие средства, которые стимулируют выведение мокроты. Эти препараты следует принимать в первой половине дня, чтобы ночью пациента не мучал кашель. Многие отхаркивающие препараты содержат растительные компоненты, которые традиционно использовались при кашле, например, всем известные «народные средства»: алтей, багульник, солодка, термопсис, мать-и-мачеха и другие. В аптеке можно приобрести как лекарственное растительное сырье для приготовления настоя или отвара, так и готовые фитопрепараты, например, содержащие:
- алтей — Мукалтин, Алтея сироп, обволакивают слизистую, усиливают перистальтику бронхиол;
- солодка — Солодки сироп, обладает отхаркивающим, противовоспалительным и спазмолитическим действием, особенно рекомендуется для применения у детей и пожилых пациентов;
- натрия гидрокарбонат и экстракт термопсиса — Таблетки от кашля, Термопсол (термопсис способствует отхаркиванию, а гидрокарбонат натрия разжижает мокроту и стимулирует ее отток, противопоказаны детям до 12 лет, в период беременности и лактации);
- аммония хлорид, калия бромид, натрия бензоат, экстракт солодки и термопсиса — Амтерсол;
- масло анисовое и 10% раствор аммиака — Нашатырно-анисовые капли;
- плющ — Геделикс, Проспан, Гербион сироп плюща, Бронхофитол Плющ, эффективны при бронхитах, разрешены детям с раннего возраста;
- тимьян (чабрец) — Бронхипрет, Пертуссин-Ч, Орвис Бронхо Тимьян, сочетают отхаркивающее и противомикробное действие;
- другие комбинированные растительные средства — Доктор МОМ, Линкас, Трависил, Респеро Миртол.
Третья группа лекарств — комбинированные препараты с бронхолитическим компонентом, которые применяются при бронхитах с обструктивным компонентом, бронхиальной астме и требуют назначения врача:
- сальбутамол + бромгексин + гвайфенезин — Аскорил, Джосет, Кофасма;
Важно: выбор препарата должен учитывать тип кашля, возраст пациента, сопутствующие заболевания.
Помимо приема лекарственных средств, отхождению мокроты помогают ингаляции с помощью небулайзера. Можно использовать специальные растворы муколитиков на основе амброксола или ацетилцистеина, или 0,9% раствор хлорида натрия. Важные рекомендации:
- не применять для таких ингаляций минеральную воду, так как она не стерильна и не предназначена для введения в нижние дыхательные пути;
- не использовать паровые ингаляции вместо небулайзера, так как можно получить ожог кожи и дыхательных путей;
- не использовать для ингаляций соду и эфирные масла, так как подобные «народные» средства не предназначены для небулайзера и могут вызвать побочные эффекты и бронхоспазм.


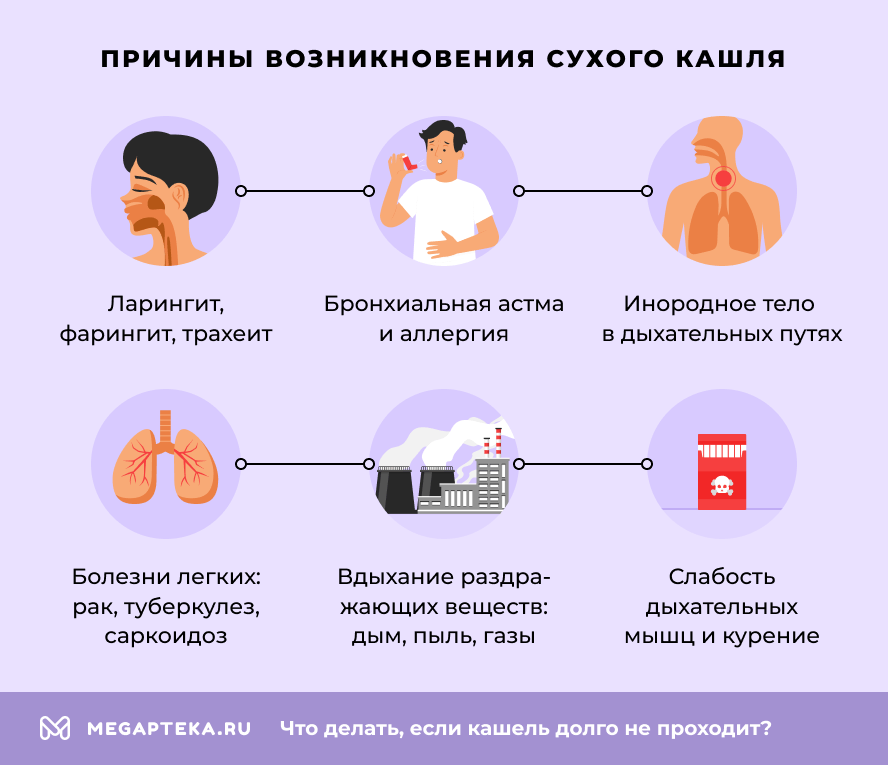
Сухой кашель
Непродуктивный кашель без мокроты возникает также по различным причинам и часто протекает без температуры, обостряясь в ночное время. Основные причины:
- острые и хронические заболевания верхних дыхательных путей: ларингит, фарингит, трахеит;
- бронхиальная астма и аллергия;
- «сердечный» кашель;
- инородное тело в дыхательных путях;
- вдыхание раздражающих веществ: дым, пыль, газы;
- болезни легких: рак, туберкулез, саркоидоз;
- слабость дыхательных мышц и курение;
- гастроэзофагеальная рефлюксная болезнь;
- коклюш.
Лечение сухого кашля
В зависимости от причины и характера симптома применяют две тактики лечения.
Кашель вызван скоплением слишком густой, вязкой слизи, которая не откашливается. В этом случае нужно перевести его в продуктивный (влажный) для отхождения мокроты. Для этого назначают отхаркивающие лекарственные средства, которые уменьшают прилипание слизи к стенкам бронхов и облегчают выведение. Такая ситуация часто возникает при инфекционных заболеваниях, например при пневмонии, когда из‑за высокой вязкости мокроты кашель длительное время остается непродуктивным.
Кашель не выполняет защитную функцию, а только изнуряет пациента: нарушает сон, вызывает рвоту, боль в груди или одышку. В этом случае нужно подавить кашлевой рефлекс, для чего используют противокашлевые препараты.
Препараты центрального действия угнетают кашлевой центр в головном мозге:
- бутамират — Синекод, Омнитус, Коделак Нео, Панатус, разрешен в виде капель детям с 2 месяцев, не вызывает зависимости;
- кодеин — входит в состав комбинированного рецептурного препарата Терпинкод, применяется ограниченно из-за риска зависимости и побочных эффектов.
Препараты периферического действия снижают чувствительность рецепторов дыхательных путей:
- преноксдиазин — Либексин;
- леводропропизин — Левопронт, Профитус.
Комбинированные препараты — одновременно оказывают противокашлевое и отхаркивающее действие:
- бутамират + гвайфенезин — Амбробене Стоптуссин;
- глауцин + эфедрин — Бронхолитин.
Особенно осторожно следует подходить к назначению противокашлевых препаратов детям: они показаны только при мучительном, изнуряющем кашле, нарушающем сон и вызывающем рвоту или боль. Отхаркивающие же средства у детей используются для разжижения мокроты и повышения эффективности кашлевого толчка.
Таблетки шипучие
Препараты на основе ацетилцистеина часто выпускаются в виде шипучих таблеток. Это удобная форма лекарственных препаратов, которая мгновенно растворяется в воде и позволяет действующим веществам быстрее попасть в организм. Однако подходящий формат лекарства выбирают исходя из индивидуальных особенностей. Например, при трудностях с проглатыванием таблетки целесообразно отдать предпочтение растворимому в воде варианту.
Лекарство от лающего кашля
Лающий кашель развивается на фоне совершенно разных заболеваний. Однако не стоит сразу бежать в аптеку за лекарством, дабы не ухудшить ситуацию. Важно найти причину проблемы и только после этого подбирать лечение. В некоторых ситуациях могут потребоваться противокашлевые препараты (Коделак Нео, Синекод, Панатус), в других — отхаркивающие или муколитики (АЦЦ, Мукалтин). Иногда симптом проходит самостоятельно по мере лечения основной патологии. Главное — как можно раньше обратиться к врачу, либо вызвать скорую помощь при признаках дыхательной недостаточности.
Лекарство от кашля при ковиде
Ковидный кашель — одно из проявлений коронавирусной инфекции. Однако не нужно спешить принимать лекарства, устраняющие этот симптом. При коронавирусной инфекции он может принимать разные формы, становясь сухим или влажным. Лекарственные средства подбираются в соответствии с характером симптома.
Лекарство от аллергического кашля
Кашель может быть симптомом не только респираторного заболевания, но и аллергии. В этом случае необходим иной подход, включая избегание контакта с аллергеном и прием антигистаминных средств. Применение противокашлевых, отхаркивающих и муколитических препаратов в этом случае не избавит от симптома и показано только по назначению врача.

Особенности терапии кашля у детей
Лечение кашля у детей имеет свои нюансы, связанные с анатомо-физиологическими особенностями дыхательной системы и возрастными ограничениями препаратов. У детей:
- более узкие дыхательные пути, поэтому даже небольшой отек может вызвать значительное затруднение дыхания;
- кашлевой рефлекс и дыхательная мускулатура незрелые, поэтому сложнее эффективно откашливать мокроту;
- выше риск развития осложнений (бронхит, пневмония) при неправильном лечении.
Возрастные ограничения популярных препаратов:
- с 2 месяцев: бутамират в каплях (Синекод, Омнитус);
- с 6 месяцев: амброксол, бромгексин в сиропах (Лазолван, Амбробене);
- с 1 года: сиропы на основе плюща (Геделикс), солодки;
- с 2–3 лет: комбинированные растительные сиропы (Линкас, Доктор МОМ);
- с 6 лет: таблетированные формы, пастилки для рассасывания;
- с 12 лет: препараты термопсиса, некоторые комбинированные средства.
Что категорически нельзя делать:
- комбинировать противокашлевые препараты с муколитиками или отхаркивающими средствами;
- применять средства, которые увеличивают объем мокроты, так как дыхательная мускулатура недостаточно развита, ребенок не может хорошо откашливать, а большое количество мокроты нарушает нормальный воздухообмен и провоцирует развитие пневмонии;
- использовать паровые ингаляции с эфирными маслами, содой, минеральной водой;
- применять антибиотики «на всякий случай» — они не действуют на вирусы и могут нарушить микрофлору.
Какие немедикаментозные методы рекомендуют врачи:
Перкуссионный (дренажный) массаж. Полезен при плохом отхождении мокроты у детей. Техника «простукивающего» массажа проста, безопасна и доступна каждому родителю. Заключается в ритмичном постукивании по грудной клетке, верхней части спины и лопаток, что создает вибрацию и помогает отделять мокроту от стенок бронхов. Благодаря такому массажу улучшается кровообращение в области спины и груди, слизь выводится быстрее, и малышу становится легче дышать. Перкуссионный массаж можно отнести к доступным домашним средствам, облегчающим состояние ребенка при сильном кашле.
Увлажнение воздуха в комнате. Используйте увлажнитель или развесьте влажные полотенца на батареях.
Обильное теплое питье. Напитки — питьевую воду без газа, компоты, травяные чаи (при отсутствии аллергии) — детям следует давать небольшими порциями и часто.
Приподнятое изголовье кровати. Такая поза уменьшает ночной кашель при постназальном затеке и ГЭРБ.
Помните, что лечение кашля у детей требует особой осторожности. Любые препараты показаны только по назначению врача.
Ночной и лающий кашель у ребенка
Эти два типа кашля заслуживают отдельного внимания, так как часто вызывают панику у родителей и требуют специфического подхода.
Ночной кашель
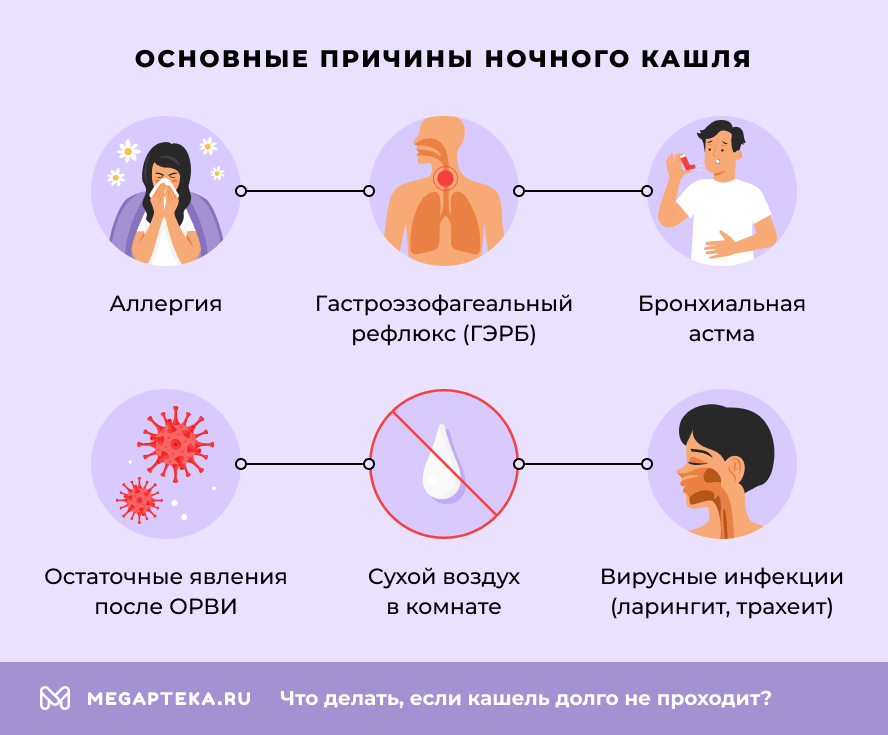
Распространенные причины усиления кашля ночью:
- Постназальный затек. В горизонтальном положении слизь из носа стекает по задней стенке глотки и раздражает кашлевые рецепторы.
- Аллергия. Пылевые клещи в постели, пух в подушке или стиральный порошок для белья — ночью контакт с этими аллергенами максимален. Такой кашель часто сухой и может сопровождаться чиханием и слезотечением.
- Бронхиальная астма. Ночью происходит физиологическое сужение бронхов, что может провоцировать приступы кашля со свистом и одышкой.
- Гастроэзофагеальный рефлюкс (ГЭРБ). В положении лежа желудочный сок может забрасываться в пищевод и достигать горла, раздражая его. Часто сопровождается изжогой или кислой отрыжкой.
- Сухой воздух в комнате. Такой воздух приводит к пересыханию слизистых оболочек дыхательных путей, усиливает их раздражение и вызывает першение и сухой кашель.
- Остаточные явления после ОРВИ. Симптом может сохраняться несколько недель после болезни, так как воспаленным дыхательным путям нужно время на восстановление.
- Психосоматические причины. Стресс, переутомление или тревожность тоже могут вызывать кашель, который появляется именно в момент засыпания.
Что делать родителям при ночном кашле у ребенка
Если ребенок проснулся от кашля, важно действовать спокойно и последовательно.
- Успокойте и поднимите вертикально. Можно посадить ребенка в кровати или взять его на руки. Вертикальное положение уменьшает стекание слизи и проявления рефлюкса. Рекомендуется приподнять изголовье кровати во время сна или подложить дополнительную подушку.
- Дайте теплое питье. Несколько глотков теплой воды, компота или молока помогут смягчить горло, увлажнить слизистые и снять спазм. Мед можно добавлять только детям старше года и при отсутствии аллергии.
- Увлажните воздух. Самый эффективный способ — включить увлажнитель. Если прибора нет, развесьте в комнате или на батарею влажные полотенца, проветрите комнату (лучше это делать перед сном).
- Промойте нос солевым раствором. Это поможет удалить слизь, которая стекает по задней стенке глотки и вызывает раздражение.
- Сделайте перкуссионный массаж при влажном кашле. Вибрационный массаж с постукиваниями грудной клетки улучшает отхождение мокроты от стенок бронхов, ее выведение и уменьшение кашля.
- Поддерживайте чистоту в детской — делайте ежедневную влажную уборку, во время болезни меняйте постельное белье каждый день.
- При влажном кашле используйте муколитик в первой половине дня, чтобы не спровоцировать ночные приступы.
Помните, что немедикаментозные методы — не «второстепенная» терапия, а важная часть комплексного лечения. Они безопасны, доступны и усиливают эффект лекарств.
Немедленно вызывайте скорую помощь, если ночной кашель у ребенка:
- имеет характерный «лающий» звук, а ребенок дышит тяжело, шумно и с трудом;
- сопровождается сильной одышкой, посинением губ или кожи;
- вызвал потерю сознания или остановку дыхания.
Обязательно покажите ребенка педиатру в плановом порядке, если:
- кашель повторяется каждую ночь в течение нескольких дней подряд;
- не проходит более двух недель;
- сопровождается температурой, вялостью или другими тревожными симптомами;
- подозреваете аллергию или бронхиальную астму.
Лающий кашель
Лающий кашель характерен для ларингита и стенозирующего ларинготрахеита (ложного крупа). Особенно опасен у детей до 5 лет из-за узости гортани. При признаках дыхательной недостаточности — немедленно вызывайте скорую!
Наибольшая опасность лающего кашля заключается в риске развития стеноза гортани — сужения дыхательных путей, которое затрудняет дыхание и даже может привести к удушью. Стеноз развивается при истинном (дифтерии) и ложном (стенозирующем ларинготрахеите) крупе. И если, благодаря вакцинации, дифтерия встречается редко, то ложный круп — повседневное явление. В отличие от истинного крупа, при котором удушье возникает из-за перекрытия фибринозными пленками, при ложном крупе таких пленок не образуется.
Ларинготрахеит представляет собой воспаление гортани и трахеи с сильным отеком, что сужает дыхательные пути и может вызвать асфиксию, угрожающую жизни. Если кашель сильный и сопровождается затрудненным дыханием, немедленно вызывайте скорую помощь. Нельзя давать ребенку лекарственные средства без назначения врача. Лающий кашель у детей всегда требует консультации специалиста.
Лающий кашель — что делать?
Тревожные признаки, требующие срочной медицинской помощи:
- стридор — шумный, свистящий вдох;
- втяжение межреберных промежутков при дыхании;
- цианоз (посинение) носогубного треугольника;
- беспокойство, возбуждение или, наоборот, вялость, заторможенность;
- невозможность говорить или плакать из-за затрудненного дыхания;
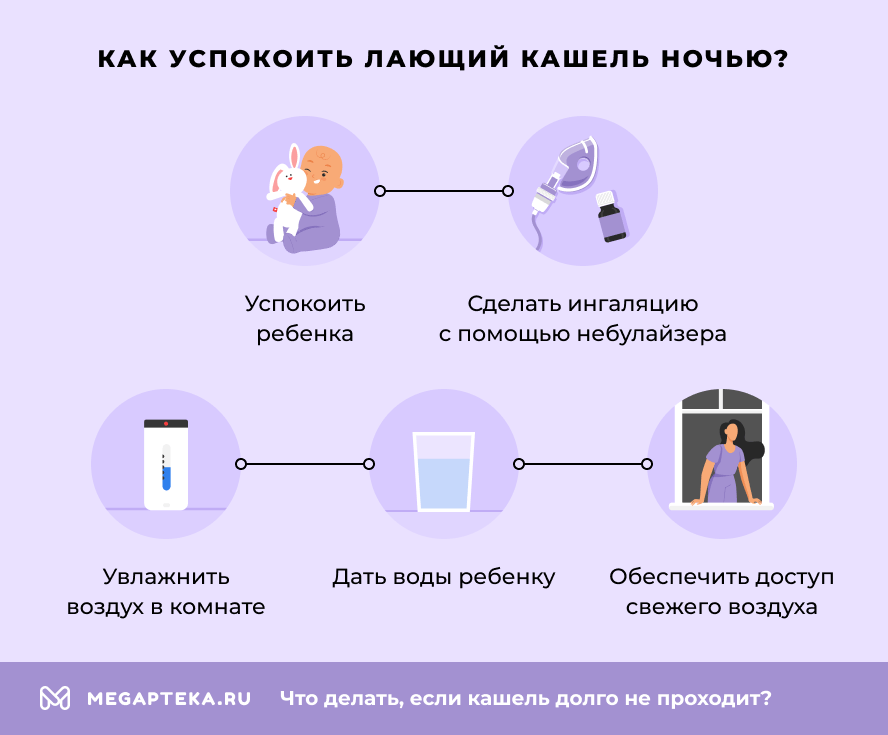
Первая помощь, которую родители могут оказать ребенку до приезда врача, заключается в немедикаментозных мерах:
- дать теплое питье для успокоения раздражения и предотвращения пересыхания слизистых;
- успокоить ребенка и создать спокойную обстановку, так как плач и беспокойство усиливают отек гортани и затрудняют дыхание;
- обеспечить доступ прохладного влажного воздуха (откройте окно, выйдите с ребенком на балкон);
- включить увлажнитель или зайти в ванную с включенной горячей водой (пар увлажняет дыхательные пути);
- сделать ингаляцию с физраствором (0,9% раствором натрия хлорида) через небулайзер.
Лечение лающего кашля
Лечение, которое может назначить врач ребенку при лающем кашле, зависит от причины и сопутствующего заболевания. Самостоятельно давать ребенку лекарства, особенно если ему не исполнилось 3 года, запрещено. Терапия должна проводиться под врачебным наблюдением, а лающий кашель у детей до 1 года лечат в стационаре.
Лечение направлено на устранение причины воспаления, снятие отека гортани и облегчение состояния ребенка. Для этого назначают лекарства в различных лекарственных формах (таблетки, сиропы, растворы для ингаляций и для инъекций) из следующих групп:
Противовоспалительные и противоотечные средства. Для уменьшения отека слизистой гортани и облегчения дыхания часто используют растворы для ингаляций для небулайзера (глюкокортикостероиды, бронхолитики). Препараты быстро снимают воспаление и предотвращают дальнейшее сужение дыхательных путей.
Антигистаминные препараты. Если кашель аллергический или сопровождается выраженным отеком, могут быть назначены антигистаминные средства (например, Супрастин, Цетиризин). Они помогают уменьшить отек и облегчить симптомы.
Жаропонижающие средства. Если лающий кашель сопровождается повышением температуры, применяются препараты на основе парацетамола или ибупрофена. Они не только снижают температуру, но и оказывают противовоспалительное действие.
Деконгестанты. При насморке используют сосудосуживающие капли или назальные спреи (на основе оксиметазолина или фенилэфрина) не более 5 дней.
Препараты для увлажнения слизистых. Ингаляции с физиологическим раствором помогают увлажнить слизистую дыхательных путей, уменьшить раздражение и облегчить состояние.
Противокашлевые средства. В редких случаях, при изнуряющем лающем кашле, врач может назначить препараты, подавляющие кашлевой рефлекс. Однако их применение должно быть строго обосновано, так как они могут затруднять отхождение мокроты, если кашель станет влажным. Как правило, это средства на основе бутамирата.
Антибиотики. Назначаются при подтвержденной бактериальной инфекции (коклюше, бактериальной пневмонии, бронхите).
Почему опасно самолечение кашля
Неправильные действия могут не только не помочь, но и навредить. Приведем распространенные ошибки при самолечении:
- принимать противокашлевые препараты при влажном кашле — это приводит к застою мокроты и риску пневмонии;
- комбинировать муколитики и средства, подавляющие кашель, — противоречивое действие препаратов сводит на нет эффект обоих;
- использовать антибиотики без подтверждения бактериальной инфекции — они не действуют на вирусы, нарушают микрофлору и способствуют развитию резистентности;
- игнорировать кашель более 3 недель — хронический симптом может быть признаком серьезного заболевания;
- применять паровые ингаляции при температуре или гнойной мокроте — риск распространения инфекции и ожога;
- давать детям препараты, не соответствующие возрасту, — риск побочных эффектов и осложнений.
Помните, что лечение кашля должно быть патогенетически обоснованным. Неправильный выбор препарата может не только не помочь, но и ухудшить состояние.
Профилактика
Специфическая профилактика:
- вакцинация против гриппа, пневмококка, коклюша (по показаниям);
- своевременное лечение ОРВИ, синуситов, ГЭРБ, аллергических заболеваний.
Общие меры укрепления здоровья:
- отказ от курения и избегание пассивного вдыхания дыма;
- контроль аллергенов при бронхиальной астме и аллергическом рините;
- регулярная физическая активность — улучшает вентиляцию легких;
- сбалансированное питание, достаточное потребление витаминов и микроэлементов;
- соблюдение режима сна и отдыха, управление стрессом.
Для часто болеющих детей:
- закаливающие процедуры (по согласованию с педиатром);
- промывание носа солевыми растворами в сезон простуд;
- ограничение контактов с больными ОРВИ;
- поддержание оптимального микроклимата дома.
Источники

Задайте вопрос эксперту по теме статьи







