Подписывайтесь на нас в социальных сетях
и читайте полезные статьи о здоровье каждую неделю

Автор статьи
Асанова Наталья Геннадьевна
Профессия: провизор
Название вуза: Иркутский государственный медицинский университет
Специальность: фармация
Стаж работы: 35 лет
Диплом о фармацевтическом образовании: 587802
Места работы: контрольно-аналитическая лаборатория, фарминспектор аптек и ЛПУ, компания «ПРОТЕК», провизор сервиса Мегаптека
Содержание
Состояние и здоровье кишечника очень важно для организма человека, ведь именно этот орган обеспечивает усвоение питательных веществ, выводит токсины и поддерживает работу иммунной системы. Заболевания кишечника существенно ухудшают качество жизни, приносят дискомфорт, сильные боли и нарушения пищеварения. А такие хронические воспалительные болезни, как неспецифический язвенный колит (НЯК) или болезнь Крона (БК) приводят к серьезным осложнениям, если вовремя не обратиться за медицинской помощью.
Если вы когда-нибудь задумывались о причинах болей в животе, то дальше можете узнать подробности об одном из заболеваний, сопровождающихся таким симптомом. В статье рассказываем о колите: причинах возникновения, признаках, диагностике и методах лечения этой болезни кишечника. Отметим, что приведенная информация предназначена для общего ознакомления и не является основанием для самодиагностики и самолечения. При возникновении проблем необходимо обращаться к врачу, причем делать это своевременно, чтобы не допустить осложнений.
Не уверены, какой препарат нужен? В приложении есть удобный поиск и чат с провизором!
2,5 млн установок и более 60 тысяч отзывов в App Store и Google Play

Колит: что это за болезнь и почему возникает?
Колит — это воспалительное заболевание слизистой оболочки толстого кишечника. Вместе с геморроем это самые распространенные болезни в проктологии: в развитых странах частота патологии составляет 50-150 на 10 000 человек в год. В России данные статистики меньше, но это, вероятно, связано с низким уровнем диагностики и нежеланием людей обращаться за медицинской помощью.
Колит может развиться как у взрослых, так и у детей, при этом чаще возникает у мужчин, чем у женщин. Наиболее подвержены этому заболеванию взрослые люди в возрасте от 20 до 45 лет, но в последние годы наблюдается рост числа случаев колита и у пожилых людей.
Разновидностей заболевания, как и его причин, много. Воспалительный процесс распространяется на разные отделы толстого кишечника и затрагивает как слизистую оболочку, так и подслизистую основу. Так, у 50% пациентов воспаление захватывает дистальный отдел толстой кишки: проктит — с поражением только прямой кишки или проктосигмоидит — с поражением прямой и сигмовидной кишок. У 30% пациентов диагностируют поражение ободочной кишки и воспаление кишечника слева. И только у 20% выявляется колит в запущенном состоянии с поражением всего толстого кишечника.
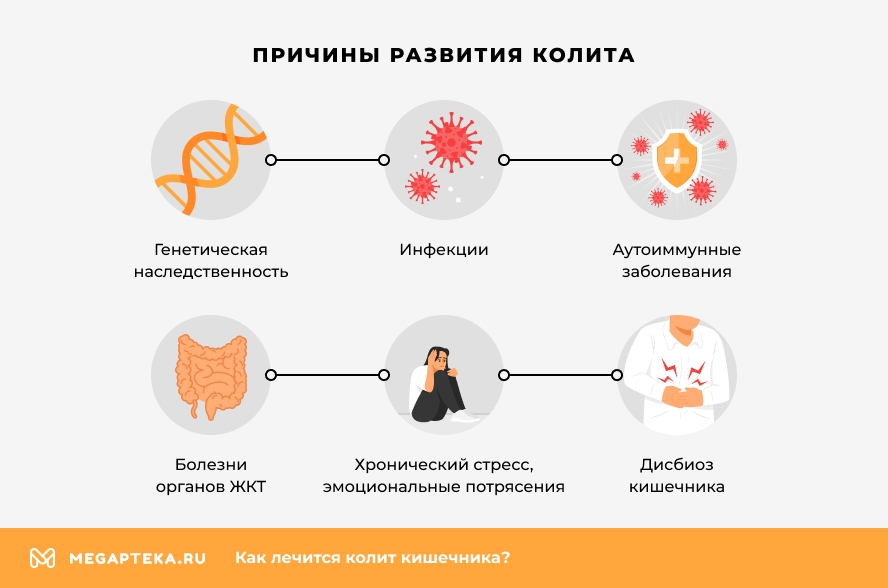
Причины развития колита:
- наследственность, генетические факторы;
- инфекции — действие как патогенной, так и условно-патогенной микрофлоры на кишечник (вирусов, бактерий, простейших, гельминтов);
- дисбиоз кишечника — дисбаланс между нормальной и патогенной микрофлорой толстого кишечника;
- болезни органов ЖКТ — язвенные поражения, гастрит, панкреатит, гастроэнтерит, холецистит;
- хронические инфекционные заболевания внутренних органов — это может быть синусит, отит, тонзиллит, бронхит, пневмония, туберкулез, когда патогены проникают в кишечник и вызывают воспаление слизистой;
- аллергические заболевания;
- хронический стресс, эмоциональные потрясения;
- ишемия, то есть недостаточное кровоснабжение, толстого кишечника;
- неправильное питание — несбалансированный рацион, дефицит клетчатки в еде, переедание, преобладание жирной и высокоуглеводной пищи и полуфабрикатов, прием некачественных продуктов;
- аутоиммунные заболевания;
- иммунодефицитные состояния;
- травмы и операции на кишечнике, ведущие к спайками нарушению функций;
- лучевая терапия органов малого таза при онкологии;
- медикаментозное лечение;
- отравления, интоксикация;
- врожденные дефекты кишечника: дивертикулы — выпячивания стенок толстой кишки., полипы — новообразования на слизистой оболочке толстой кишки;
- нарушение перистальтики тонкой или толстой кишки;
- непереносимость глютена;
- ферментная недостаточность.
Колиты разделяют на виды в зависимости от происхождения:
- язвенный колит и болезнь Крона (хронические воспалительные заболевания кишечника иммунной природы или с неизвестной этиологией), которые отличаются:
1. локализацией— колит обычно поражает только толстую кишку, тогда как болезнь Крона может затрагивать любой участок пищеварительного тракта, даже ротовую полость;
2. тяжестью воспаления: при колите процесс затрагивает слизистую оболочку, в то время как при болезни Крона воспаление может охватывать все слои стенки кишечника;
3. осложнениями: болезнь Крона склонна к более серьезным осложнениям, таким как образование свищей и стриктур;
- инфекционный (по причине бактериального, вирусного, грибкового, паразитарного заражения);
- ишемический (вследствие нарушения кровотока);
- спастический (из-за проблем с питанием и моторикой кишечника, сопровождается сильными спазмами, болями, нарушением перистальтики);
- токсический (из-за действия лекарств, колоноскопии, клизм, токсических агентов);
- лучевой (при поражении радиацией).
Инфекционный колит
Причиной инфекционного колита чаще всего становятся такие патогены, как сальмонеллы, шигеллы и микобактерии туберкулеза. Бактерия Campylobacter jejuni вызывает колит при употреблении грязной воды или зараженных продуктов. Из простейших способны вызвать воспаление кишечника дизентерийная амеба Entamoeba histolytica, из вирусов — ротавирус, энтеровирус, аденовирус, цитомегаловирус, из паразитов — аскариды, острицы, шистосомы и власоглав.
При снижении иммунитета причиной колита могут стать условно-патогенные бактерии, которые являются частью нормальной микрофлоры кишечника: кишечная палочка, протеи, стафилококки и др. Например, при лечении антибиотиками, подавляющих рост микроорганизмов, бактерии Clostridium difficile начинают активно размножаться и часто вызывают псевдомембранозный колит. Кроме этого, при иммунодефицитных состояниях развитие колита происходит под влиянием грибков рода Кандида или Актиномицетов.
Инфекционные колиты часто встречаются у детей. Возможно, каждый человек хотя бы один раз в жизни перенес заболевание в этой форме. Гастроэнтерологи и проктологи не занимаются терапией инфекционного колита. Это область деятельности врачей-инфекционистов.
Знаете, где ближайшая аптека с нужным препаратом? Приложение покажет аптеки рядом и их цены.
2,5 млн установок и более 60 тысяч отзывов в App Store и Google Play

Ишемический колит
Ишемический колит развивается при нарушении кровоснабжения стенок толстого кишечника, как отдельного сегмента, так и всей толстой кишки. Данная форма возникает обычно у пациентов старшего возраста (после 55 лет) и может быть острой или хронической.
Причины уменьшения кровотока — сужение или закупорка кровеносных сосудов, причинами которых становятся:
- атеросклероз;
- эмболии или тромбоэмболии сосудов брыжейки;
- аллергическая реакция
- травма, хирургическая операция;
- гипотония
- анемия тяжелой степени;
- обезвоживание;
- аневризма брюшной аорты.
Специфические симптомы ишемического колита — острая сильная боль в животе, чередование поноса и запора и периодические кишечные кровотечения.
Толстый кишечник в меньшей степени, чем другие органы, снабжается кровью, плюс функциональная активность также сокращает кровоток, что делает орган вдвойне уязвимым. Поэтому шоковые состояния, сердечная недостаточность, потеря крови при травме или потеря жидкости при кишечных инфекциях могут быстро спровоцировать ишемию и, соответственно, ишемический колит.
При нарушении проходимости сосудов (окклюзии) происходит некроз или гангрена стенки кишечника. Степень поражения зависит от размера сосуда, площади перекрытия и продолжительности окклюзии. Например, постепенное уменьшение просвета сосуда при атеросклерозе приводит к хроническому течению ишемического колита и сужению части толстой кишки. А разрыв аневризмы брюшной аорты имеет наиболее тяжелое течение и может привести к внезапной смерти.
Атрофический колит
Атрофический колит — один из видов заболевания в классификации по характеру изменений слизистой оболочки:
- катаральный — образование ограниченных очагов воспаления, покраснения и отека слизистой;
- эрозивно-язвенный — появление поверхностных повреждений и язв на отечной слизистой;
- геморрагический — возникновение очагов кровоизлияний на слизистой оболочке;
- атрофический — истончение и атрофия слизистой.
При атрофическом колите происходит повреждение ворсинок слизистой оболочки, что приводит к нарушению функций кишечника, уменьшению всасывания питательных веществ, нарушению защитных функций и регуляции электролитного баланса. Последствия развития атрофического колита:
- дефицит витаминов и минералов;
- обезвоживание;
- дисбаланс кишечной микрофлоры;
- боль в животе, диарея, вздутие;
- повышение уязвимости к инфекциям;
- повышенный риск развития рака толстого кишечника.
Обращаем внимание наших читателей на важность своевременного обращения к врачу при возникновении симптомов, указывающих на проблемы с кишечником, чтобы выявить причины и принять меры для их устранения.
Хронический колит
Колит классифицируется по характеру течения:
- острый (с внезапным и быстро развивающимся началом, а также с постепенным развитием);
- рецидивирующая форма (с частыми или редкими рецидивами);
- непрерывное течение (когда нет ремиссии в течение полугода и больше).
Острый колит при отсутствии лечения часто переходит в хроническую форму, характеризующуюся постоянными расстройствами в работе кишечника и нарушениями пищеварительной функции. Хронический колит представляет собой стойкие изменения в слизистой оболочке, которые произошли из-за длительного воспалительного процесса и дистрофии (нарушения питания). Нередко такой колит сопровождается еще и поражением тонкого кишечника. К сожалению, хроническая форма полностью не излечивается, а его течение подразделяют на фазы — обострение и ремиссия.
Выделяют следующие виды хронического колита с воспалением:
- слепой кишки — тифлит;
- поперечно-ободочной кишки — трансверзит;
- сигмовидной кишки — сигмоидит;
- прямой кишки — проктит;
- левого или правого изгиба поперечно-ободочной кишки — угловой колит;
- прямой и сигмовидной кишок — проктосигмоидит;
- всех отделов толстого кишечника — панколит.
Наиболее частыми причинами развития хронической формы становятся кишечные инфекции (дизентерия, сальмонеллез) и нарушение нормального состава микрофлоры толстой кишки, в частности, при продолжительном курсе терапии антибиотиками. Способствующими факторами являются неправильное питание, малоподвижный образ жизни, ожирение и увлечение спиртными напитками.
К отличительным симптомам хронического колита относится усиление боли после приема пищи, а также облегчение после опорожнения кишечника, отхождения скопившихся газов или применения спазмолитиков. Обострение схоже с проявлениями острого колита, а в периоды ремиссии пациент чувствует себя более-менее удовлетворительно. При своевременной терапии и соблюдении врачебных рекомендаций период ремиссии сохраняется надолго.
В зависимости от тяжести хронический колит лечат амбулаторно или в стационаре. Профилактика заключается в сбалансированном питании, предупреждении развития острой формы и назначения лечения, направленного на устранение причины колита.
Колит кишечника: симптомы и лечение
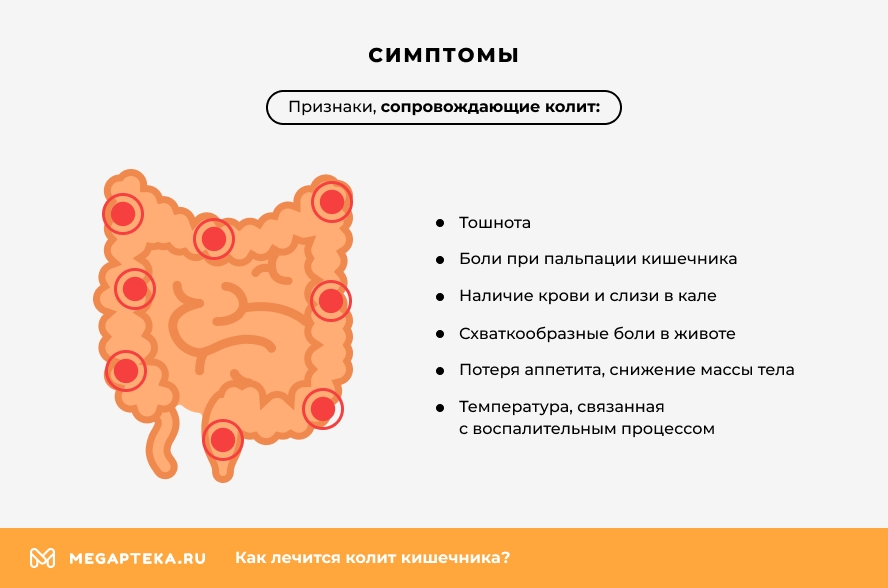
Рассмотрим, какие общие признаки сопровождают колит, где болит, когда воспален толстый кишечник:
- схваткообразные боли в животе;
- боли при пальпации кишечника, особенно в левом нижнем отделе живота;
- температура, связанная с воспалительным процессом;
- тошнота;
- тенезмы — ложные и болезненные позывы к дефекации, иногда сопровождающиеся небольшим количеством слизи и кала;
- диарея (в тяжелых случаях понос может быть до 30 раз в сутки);
- повышенный метеоризм, «урчание», запоры;
- наличие крови и слизи в кале;
- потеря аппетита, снижение массы тела;
- слабость, недомогание.
Лечение колита всегда должно быть комплексным:
- диетотерапия;
- медикаментозная терапия (зависит от причины развития болезни);
- лечение сопутствующих заболеваний;
- хирургическое вмешательство (при необходимости, например, при стриктуре кишки, кишечной непроходимости или перфорации кишечника).
Лекарства от колита кишечника: список препаратов
Врачи настойчиво рекомендуют пациентам не лечить колит народными средствами, а обращаться к квалифицированным специалистам, чтобы пройти обследование и дифференциальную диагностику и получить рациональное и адекватное лечение.
Самые эффективные средства для консервативного лечения — это диетотерапия и медикаменты. Единой схемы лечения колитов нет. В зависимости от этиологических факторов назначают:
1. при различных видах колита:
- антибиотики, противовирусные, антигельминтные и противогрибковые препараты с учетом чувствительности микроорганизмов (конкретные средства выбирает лечащий врач: инфекционист, гастроэнтеролог или гепатолог);
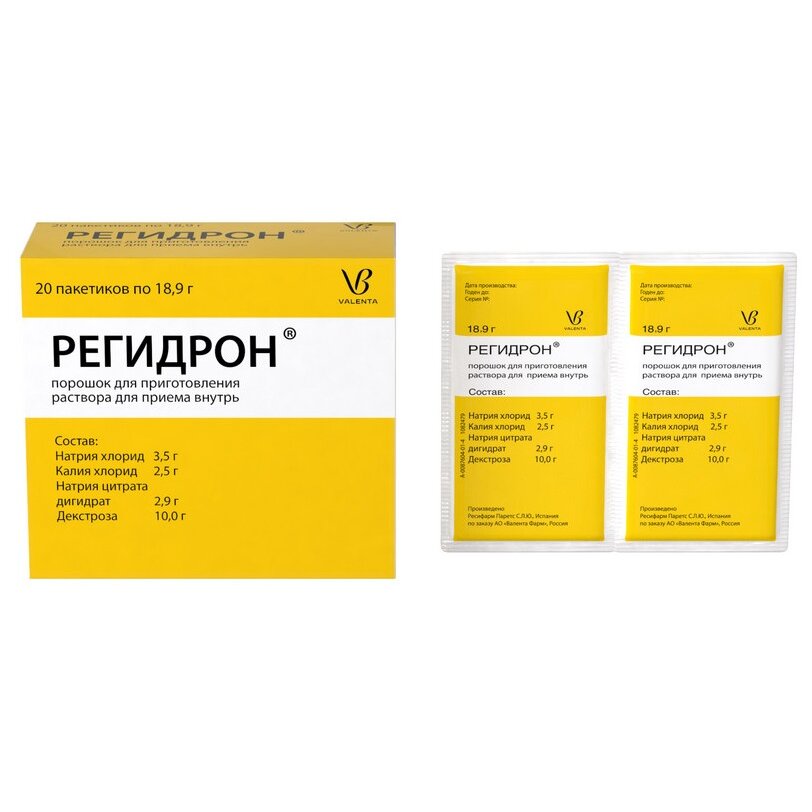
- препараты для регидратации (восполнения потерянной жидкости и солей Регидрон, Адиарин, Регидровит — внутрь, раствор Рингера, Трисоль — внутривенно);
- сорбенты и вяжущие средства, помогающие избавиться от поноса (Полисорб, Энтеросгель, Энтеродез);
- пробиотики и пребиотики (симбиотические Escherichia coli, виды Lactobacillus, Saccharomyces);
- ферменты (Креон, Фестал, Микразим);
- симптоматические средства: обезболивающие, спазмолитики, препараты, смягчающие стул и др.
2. при язвенном колите (НЯК):
- глюкокортикостероиды (ГКС) (Преднизолон, Буденофальк);
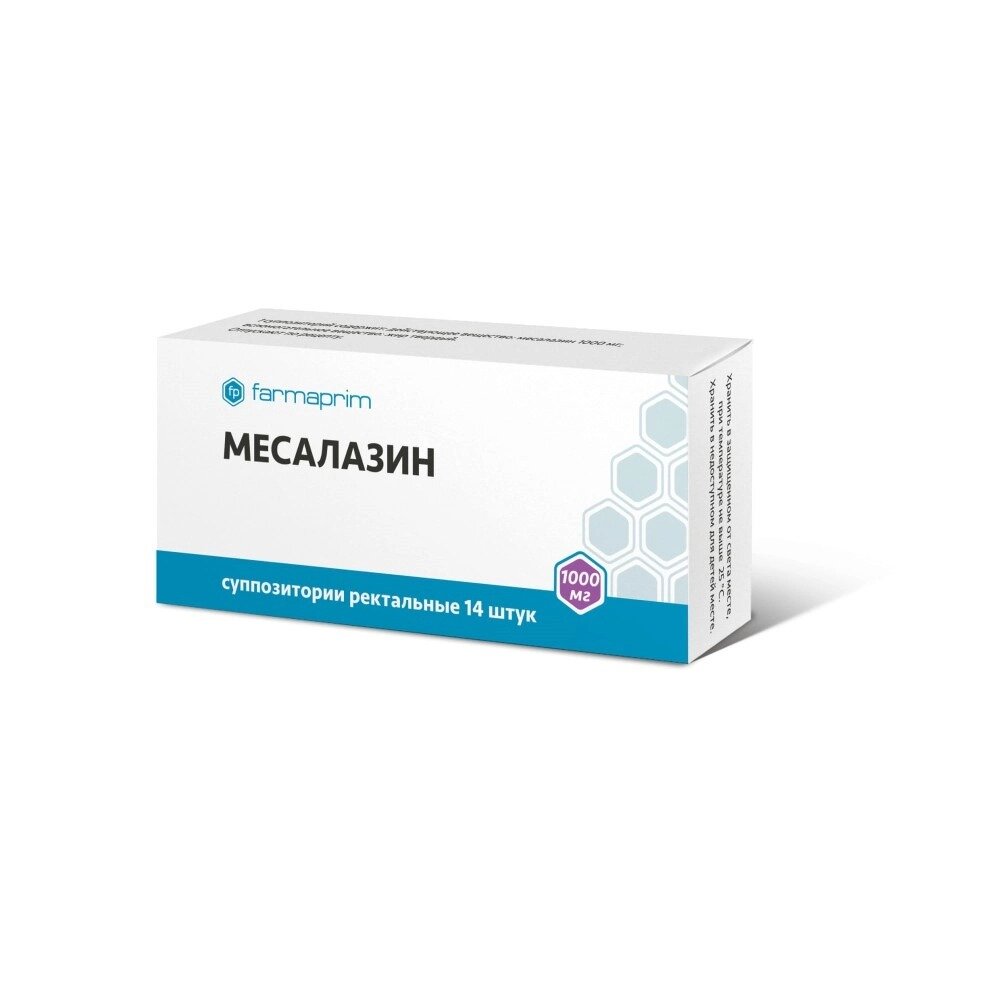
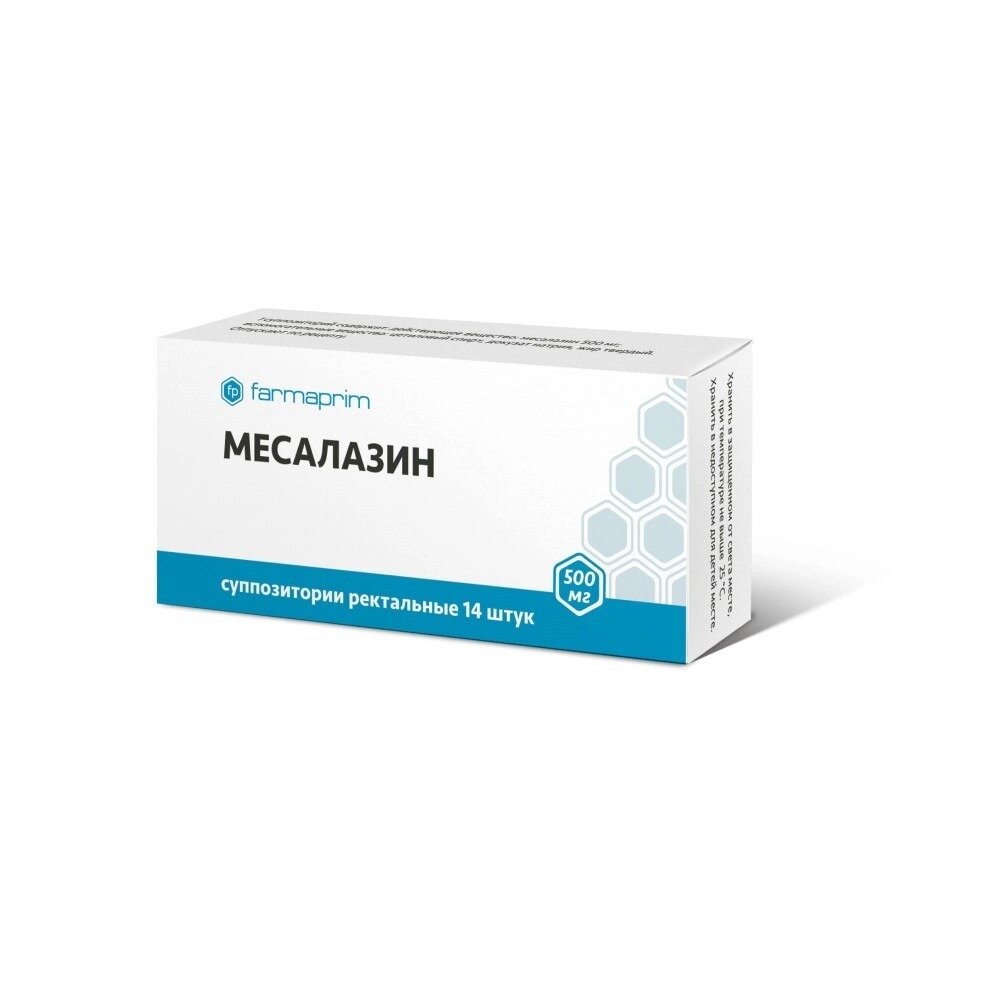
- пероральные и ректальные формы на основе месалазина и сульфасалазин (Салофальк, Кансалазин, Месалазин, Месакол, Сульфасалазин);
- иммуносупрессоры (Азатиоприн, Меркаптопурин, Метотрексат, Такролимус, Циклоспорин, антитела к фактору некроза опухолей).
3. при ишемическом колите:
- лекарства для улучшения кровотока, дезагреганты и антикоагулянты под контролем МНО;
- витаминные препараты.
Диета
Независимо от выявленной формы и стадии заболевания, важно составить правильный рацион питания. Это поможет:
- снизить нагрузку на органы пищеварения;
- активировать процессы регенерации слизистой оболочки :
- нормализовать перистальтику.
Из рациона следует исключить продукты, которые раздражают кишечник, трудно усваиваются и могут вызывать брожение и гниение: бобовые, копчености, сладости, соусы, специи, свежие фрукты, а также жирные, острые, маринованные и жареные продукты.
Рекомендуется увеличивать потребление клетчатки — есть больше вареных овощей, фруктовых пюре, хлеба с отрубями. В острый период употреблять фрукты и овощи в сыром виде нельзя. Лучше готовить еду на пару, тушить, запекать или варить, избегая жарки. Также стоит придерживаться принципов дробного питания — есть небольшими порциями каждые два-три часа.
Важно пить больше воды, чтобы поддерживать нормальную работу кишечника и предотвращать обезвоживание. Необходимо отказаться от газированных напитков, кофе и алкоголя. Для регуляции уровня жидкости нужно ограничить употребление поваренной соли — в сутки не более 10 г (одной чайной ложки без горки).
При обострении заболевания необходимо принять меры для облегчения усвоения пищи. В этом случае следует уменьшить порции и строго следовать диете, предписанной врачом.
Источники
- Министерство здравоохранения Российской Федерации Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова. Воспалительные заболевания кишечника. Учебно-методическое пособие;
- Миронов И. Л., Ратникова Л. И., Пирогов Д. В., Мильченко И. Б. Колит, ассоциированный с C. difficile // ЭиКГ. 2014. №11 (111);
- Язвенный колит. Клинические рекомендации РФ 2024 (Россия);
- Лекарственные препараты при воспалительных заболеваниях кишечника.

Выпускающий редактор
Рипатти Юлия Игоревна
Эксперт-провизор