

Содержание
Вы наверняка сталкивались с таким понятием, как «пиодермия», ведь это одна из самых распространенных групп инфекционных болезней кожи. Согласно статистике, пиодермиями страдают около одной трети всех взрослых пациентов и почти две трети детей, обращающихся к дерматологу. Такие цифры заставляют задуматься о масштабах проблемы и важности понимания природы этого заболевания.
Название звучит устрашающе, но давайте разберемся подробнее: что такое пиодермия, откуда она берется и как с ней бороться эффективно и безопасно?
Что такое пиодермия
Пиодермия — это общее название группы гнойничковых поражений кожи, вызванных деятельностью болезнетворных микроорганизмов. Главные виновники таких проблем — золотистый стафилококк (Staphylococcus aureus) и бета-гемолитический стрептококк (Streptococcus pyogenes). Хотя большинство видов бактерий обитают на нашей коже в норме, при ослаблении защитных функций организма они способны проникнуть глубже и вызвать болезненные изменения.
Пиодермии бывают разные: одни развиваются стремительно и проходят бесследно, другие требуют длительного лечения и оставляют следы в виде пигментации или рубцов. Все зависит от вида возбудителя, иммунитета хозяина и условий окружающей среды.
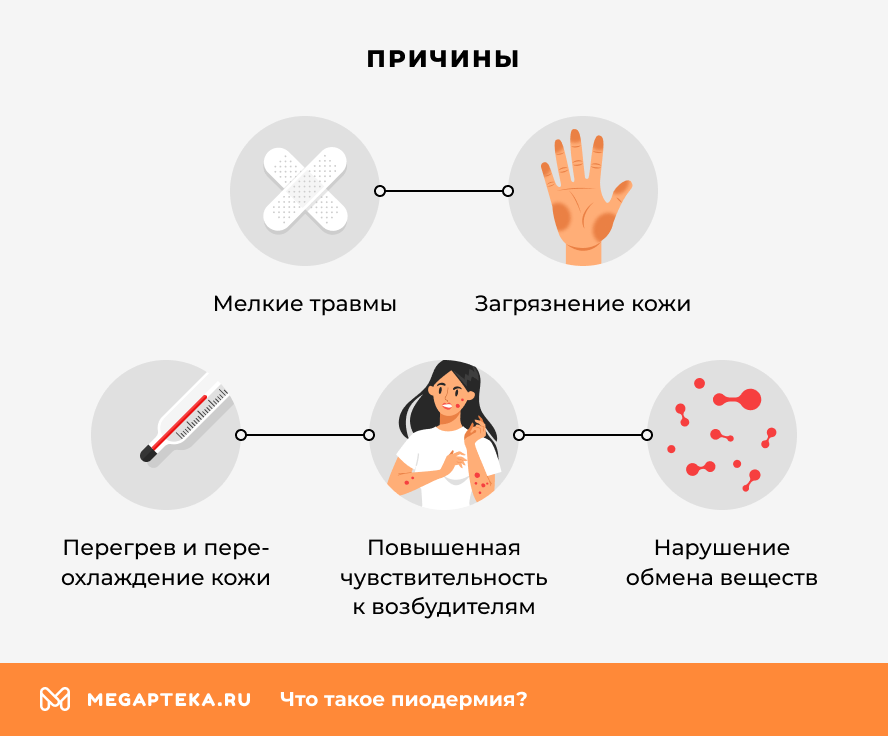
Причины
Заболевание возникает далеко не случайно: даже самый агрессивный микроорганизм не сможет повредить кожу здорового человека, имеющего хороший иммунитет и соблюдающего элементарные правила личной гигиены. Итак, какие факторы способствуют развитию пиодермии? Во-первых, снижение местного иммунитета кожи, которое наблюдается при травмах кожи, длительном применении антибиотиков, кортикостероидных гормонов или иммуносупрессивных препаратов.
Во-вторых, плохая экология, неблагоприятные погодные условия (жаркое лето или сильный холод зимой), тяжелый физический труд, недостаток витаминов и микроэлементов.
Отдельно отметим влияние сахарного диабета, гипотиреоза, ВИЧ-инфекции и других состояний, приводящих к снижению сопротивляемости организма.

Виды пиодермии
Стрептококковая инфекция вызывает поражение эпидермиса и верхнего слоя дермы, проявляющееся покраснением, пузырями и выделением прозрачной жидкости. Наиболее частые формы — импетиго, рожа и целлюлит. Импетиго протекает с характерными пузырьково-гнойничковыми высыпаниями на лице и кожных складках, со временем превращающихся в струпы. Целлюлит — это глубокое болезненное воспаление кожи и подкожной клетчатки с отеком и эритемой с размытыми краями. Рожа — острая форма целлюлита, при которой в процесс вовлечена в том числе и лимфатическая ткань.
Стафилококковая инфекция протекает тяжелее и сопровождается гнойным содержимым. Типичные формы — фурункулы, карбункулы и гидрадениты. В первом случае речь идет о воспалении волосяной луковицы, сальной железы и окружающих тканей с образованием гнойно-некротического стержня, во втором — о распространении такого воспаления сразу на несколько фолликулов с формированием в дерме и подкожной клетчатке сливного воспалительного инфильтрата и нескольких гнойно-некротических стержней. Оба заболевания без своевременного адекватного лечения могут привести к тяжелым осложнениям. При внедрении стафилококков в потовую железу развивается гидраденит. Как и фурункул и карбункул, он может сопровождаться подъемом температуры, выраженной болезненностью и ухудшением общего состояния.
Есть и смешанные формы, когда возбудителями выступают оба типа бактерий. Такой вариант течения зачастую сложнее и дольше лечится.
Симптомы пиодермии
- появление мелких красных пятен, пузырьков или гнойников на коже;
- локальное покраснение и отечность пораженного участка;
- болезненность и зуд;
- образование корок и шелушения;
- гнойные выделения и ухудшение самочувствия при глубокой форме инфекции.
Симптоматика вариабельна и зависит от характера возбудителя и степени распространения процесса. В легких случаях пациенты жалуются лишь на дискомфорт и косметический дефект, в тяжелых ситуациях возможна интоксикация организма и распространение инфекции.

Диагностика
Постановка точного диагноза начинается с внешнего осмотра и сбора анамнеза. Опытный специалист способен определить вид пиодермии визуально, хотя лабораторные тесты помогают подтвердить диагноз и выявить возбудителя. Часто проводятся микробиологическое исследование мазков и посев материала.
Иногда необходима дополнительная консультация смежных врачей, таких как эндокринолог или иммунолог. Частые рецидивы пиодермии могут свидетельствовать о скрытых проблемах в работе иммунной системы или нарушении обмена веществ.
Лечение пиодермии
Тактика лечения определяется видом пиодермии и тяжестью симптомов. Легкие случаи хорошо реагируют на местное лечение антисептиками и антибактериальными препаратами наружного применения. Глубокие поражения требуют системного воздействия антибиотиками и иногда хирургического вмешательства.
Эффективная терапия включает комплекс мер:
- применение местных антимикробных средств (мазей, кремов);
- назначение антибиотиков перорально или внутримышечно при необходимости;
- обработка очага антисептиками;
- использование общеукрепляющей терапии и витаминных комплексов;
- лечение основного заболевания, способствующего развитию пиодермии.
Очень важно избегать самолечения и строго следовать инструкциям врача. Неправильно подобранные медикаменты могут усугубить ситуацию и спровоцировать повторное обострение.

Профилактика

Источники
Задайте вопрос эксперту по теме статьи







