Содержание
Краткое содержание
- Боль в шее — это симптом, а не самостоятельная болезнь.
- Шея имеет сложную анатомию, поэтому боль часто сопровождается головокружением, онемением рук или головной болью.
- Основные причины боли: мышечное перенапряжение («текстовая шея»), остеохондроз, грыжи дисков, травмы и переохлаждение.
- Резкие движения и активная разработка шеи через силу могут ухудшить состояние.
- Боль после сна чаще всего связана с неудобной подушкой, позой или сквозняком.
- Немедленно вызывать скорую помощь нужно, если боль сопровождается ригидностью (окоченением) затылка, потерей сознания, онемением половины тела или нарушением контроля мочеиспускания.
- Если боль держится дольше 3–5 дней или усиливается, необходима плановая консультация невролога.
- Для диагностики используют рентген, МРТ (наиболее информативно) и УЗИ сосудов шеи.
- Лечение комплексное: медикаменты (НПВС, миорелаксанты), физиотерапия, массаж и лечебная физкультура только после снятия острой боли.
- Профилактика включает правильную организацию рабочего места (монитор на уровне глаз), ортопедическую подушку и регулярные перерывы при сидячей работе.
Что такое боль в шее
Боль в шее, или цервикалгия, — это не самостоятельное заболевание, а симптом, указывающий на проблемы в шейном отделе позвоночника или окружающих его тканях.
Шея — сложная анатомическая структура, состоящая из 7 позвонков, более 20 пар мышц, множества связок, нервов и кровеносных сосудов. Через нее проходят позвоночные артерии, питающие мозг, и нервы, соединяющие мозг с телом. Когда в этом отделе возникает проблема, она редко ограничивается только болью: могут появиться головокружения, онемение рук, слабость и другие тревожные симптомы.
Каждое утро начинается с боли в шее? Мы раскроем вам неожиданные причины этого неприятного состояния и поделимся советами, как избежать его в будущем!
Симптомы и признаки
Боль в шее редко приходит одна. Обычно ее сопровождает целый комплекс симптомов, которые помогают определить причину проблемы.
Основные проявления
Главный симптом — резкое ограничение подвижности. Повороты головы в одну или обе стороны становятся болезненными, а иногда и полностью невозможными. Часто боль усиливается при определенных движениях: наклонах вперед-назад или поворотах в сторону. В состоянии покоя дискомфорт может полностью исчезать или оставаться невыраженным. Многие пациенты отмечают, что боль особенно сильна утром после сна и постепенно уменьшается в течение дня.
Болевой синдром может быть различной интенсивности и характера (боль тянущая, простреливающая, жгучая, пульсирующая и т.д.).
Сопутствующие симптомы. Помимо ограничения подвижности, могут наблюдаться:
- мышечное напряжение — ощущение «каменных» мышц в области шеи и плеч;
- иррадиация боли — распространение неприятных ощущений в затылок, лопатки, плечи или руки;
- мигрени и головные боли — часто начинаются в затылочной области и распространяются к вискам;
- нарушение равновесия, неустойчивая походка;
- потеря сознания при наклоне;
- хруст и щелчки при движениях головой;
- онемение или покалывание в руках, пальцах;
- головокружение и шум в ушах при резких поворотах.

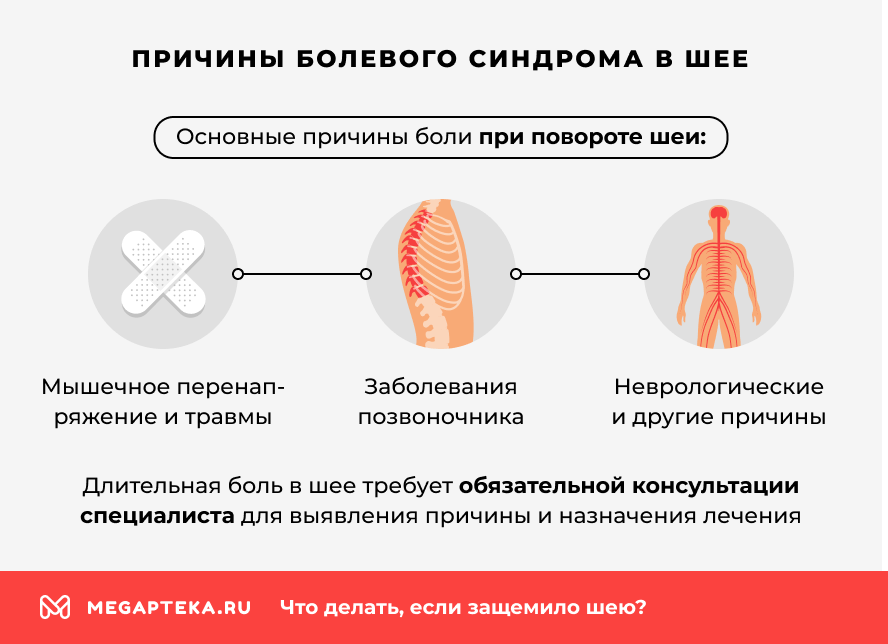
Причины болевого синдрома в шее
Боль в шее при повороте головы может быть вызвана разнообразными причинами: от банального перенапряжения до серьезных заболеваний.
Физиологические факторы, способствующие боли в шее. К ним относятся:
- малоподвижный образ жизни — приводит к снижению мышечного тонуса и нарушению функции опорно-двигательного аппарата;
- неэргономичные подушки и матрасы — не дают мышцам полностью расслабиться во время сна;
- чрезмерные физические нагрузки — перегружают позвоночник, включая шейный отдел;
- вредные привычки и факторы риска, такие как курение, злоупотребление алкоголем и избыточная масса тела — способствуют нарушению кровообращения и функции нервных волокон.
Мышечное перенапряжение и травмы. К боли приводят:
- длительное статическое напряжение — работа за компьютером, сон в неудобной позе, многочасовое использование смартфона («текстовая шея»);
- резкие движения — неловкий поворот головы, особенно после длительного пребывания в одной позе;
- хлыстовая травма — резкое движение головой вперед-назад при ДТП или падении;
- переохлаждение — местное воздействие холода или сквозняка, приводящее к мышечному спазму или ухудшению уже имеющейся патологии.
Заболевания позвоночника. Болевым синдромом в шее сопровождаются:
- остеохондроз шейного отдела — дегенеративные изменения межпозвонковых дисков, встречается у 60–80% людей старше 40 лет;
- грыжи и протрузии — выпячивания межпозвонковых дисков, сдавливающее нервные корешки;
- спондилез — образование костных наростов (остеофитов) по краям позвонков;
- артроз фасеточных суставов — разрушение мелких суставов между позвонками.
Неврологические и другие причины. В данную категорию относятся:
- защемление нервных корешков (радикулопатия) — чаще всего возникает при остеохондрозе или грыжах;
- воспаление нервов (неврит) или нервных сплетений (плексит);
- аутоиммунные заболевания, такие как ревматоидный артрит и болезнь Бехтерева;
- опухолевые образования (сравнительно редкая, но серьезная причина).
Что делать, если защемило шею
Если у вас «заклинило шею» и больно поворачивать голову, то это может быть признаком спазма, напряжения мышц или даже ущемления нерва. В таких случаях следует предпринять несколько шагов для облегчения состояния:
- Расслабление. Не паникуйте, постарайтесь успокоиться, избегайте стрессов и напряжения. Попробуйте расслабляющие техники, такие как глубокое дыхание или медитация, чтобы снизить общее напряжение в мышцах.
- Ограничение движения. Постарайтесь минимизировать повороты и наклоны головы, не делайте резких движений, чтобы не усугубить боль и избежать дальнейшего ухудшения ситуации. Старайтесь держать голову в удобном положении.
- Комфортное положение. Примите удобное положение лежа на кровати или на диване, максимально расслабив шейный отдел. Используйте удобную подушку, поддерживающую шейный отдел, избегайте слишком низких или высоких подушек. Лучше спать на спине или на боку, а не на животе.
- Прикладывание холода или тепла. При воспалительном процессе в первые 24–48 часов после появления боли возможно применение холода (например, холодный компресс или лед, обернутый тканью) на 10–15 минут с перерывами. Это помогает уменьшить отек и местную воспалительную реакцию. В отдельных случаях при преобладании мышечного напряжения над отеком допустимо осторожное применение мягкого тепла (например, полотенце, смоченное в теплой воде).
- Обезболивание. Допускается кратковременное применение безрецептурных обезболивающих препаратов для облегчения симптомов до визита к врачу. Следует внимательно ознакомиться с инструкцией, убедиться в отсутствии противопоказаний (заболевания желудочно-кишечного тракта, почек, беременность и т.д.), а также строго соблюдать рекомендованные дозировки и длительность приема. Предпочтительно начинать с местных форм: гелей или мазей (например, Вольтарен, Нурофен, Фастум гель, Найз гель, Амелотекс). Прием таблеток оправдан при выраженном болевом синдроме.
- Легкая растяжка. Попробуйте осторожно выполнить простые упражнения на растяжку шеи, избегая резких движений. Например, легкие наклоны головы и растягивание шеи в разные стороны. Делайте это медленно и аккуратно, в соответствии со своими ощущениями. Не делайте упражнения через боль. Если возникает острая или стреляющая боль, либо усиливается онемение или покалывание, упражнение следует немедленно прекратить.
- Массаж. Легкий поверхностный массаж области шеи может помочь снять напряжение. Используйте мягкие поглаживающие движения, избегайте интенсивного давления на позвоночник и болевые точки. Если массаж усиливает дискомфорт, вызывает головокружение или покалывание, прекратите. При возможности обратитесь к квалифицированному специалисту (массажисту, физиотерапевту), который подберет технику с учетом вашего состояния.
- Поддержка и отдых. Позвольте своему организму отдохнуть и восстановиться. Не забывайте поддерживать положительный эмоциональный фон — это важно для общего состояния здоровья.
- Консультация с врачом. Если через 1–2 дня острые симптомы не прошли или стали хуже, обязательно обратитесь к врачу. Состояние может потребовать детального обследования, включая рентгенографию или МРТ для исключения серьезных проблем.
Защемило шею после сна: что делать
Защемление или затекание шеи после сна происходит либо с правой, либо с левой стороны. Синдром может возникнуть не только у взрослого, но и у ребенка по различным причинам.
- Неправильная поза во время сна. Если вы спите в неудобной позе или используете неподходящую подушку, это может привести к напряжению мышц.
- Проблемы с шеей и позвоночником. Защемление нерва в шейном отделе во сне может быть вызвано остеохондрозом или межпозвоночной грыжей.
- Мышечное напряжение. Стресс, долгие часы работы за компьютером или тяжелая физическая нагрузка могут привести к накоплению напряжения в мышцах.
- Переохлаждение. Сон на холоде или сквозняке может вызвать мышечные спазмы.
Если после сна вы столкнулись с защемлением шеи, то, в первую очередь, не спешите вставать, а полежите в удобном положении еще несколько минут, чтобы избежать резких движений. Примените компресс и сделайте легкий массаж и растяжку, которые помогут облегчить дискомфорт.
В случае сильной или продолжительной боли в течение нескольких дней обязательно следует обратиться к врачу. Также убедитесь, что подушка и матрас поддерживают правильное положение головы и шеи во время сна — иногда причина частой утренней скованности шеи именно в этом.
Важно! Если вы регулярно сталкиваетесь с проблемами шеи, обратитесь к врачу для назначения полного обследования.
Когда требуется экстренная помощь
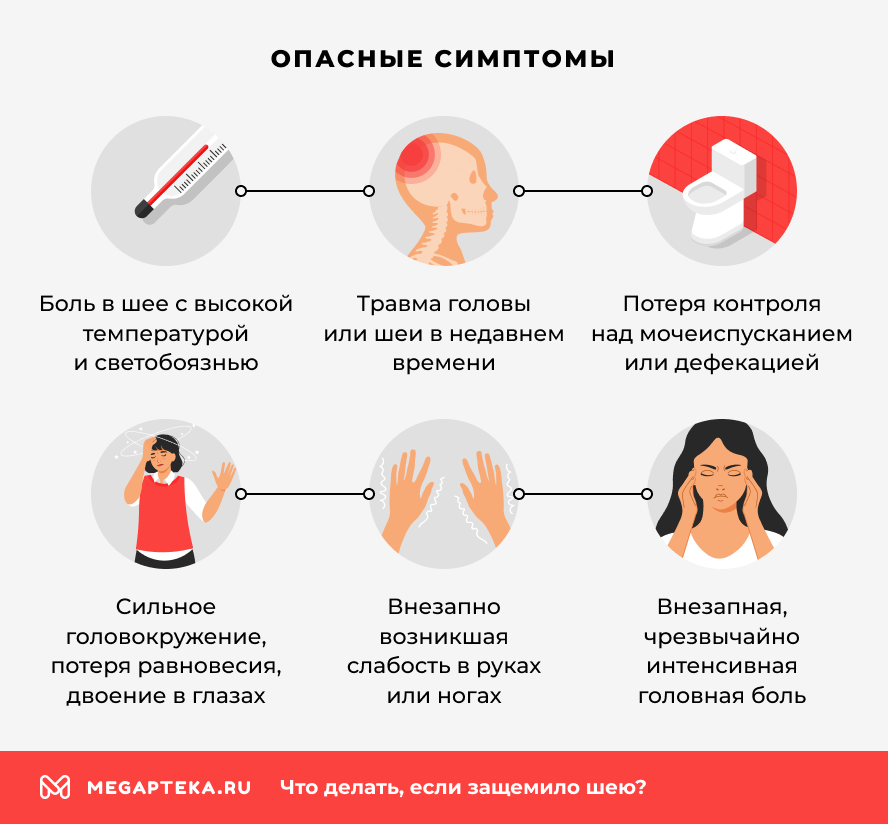
Боль в шее не всегда безобидна. В ряде случаев она может сигнализировать о состояниях, угрожающих здоровью и требующих немедленного вмешательства врачей. Крайне важно знать симптомы, при которых вызов скорой помощи обязателен.
Немедленно вызывайте бригаду скорой помощи (103 или 112), если боль в шее сопровождается следующими симптомами:
- внезапная, чрезвычайно интенсивная («кинжальная») головная боль в сочетании с ригидностью (окоченением) затылочных мышц и невозможностью прижать подбородок к груди;
- травма головы или шеи в недавнем времени (падение, ДТП), после которой возникла боль, особенно если нарушились чувствительность или движения в конечностях;
- потеря контроля над мочеиспусканием или дефекацией, возникшая остро на фоне боли в шее;
- сильное головокружение, потеря равновесия, двоение в глазах, нарушение глотания или невнятная речь;
- внезапно возникшая слабость в руках или ногах, онемение одной половины тела;
- боль в шее с высокой температурой и светобоязнью;
- потеря сознания или предобморочное состояние.
Когда требуется плановая консультация врача? Если симптомы не входят в перечень экстренных и острых, но дискомфорт сохраняется более 3–5 дней, усиливается, регулярно повторяется или мешает повседневной активности — запишитесь на прием к специалисту. Также поводом для планового визита является присоединение стойкого онемения пальцев рук или постоянные головные боли напряжения.
Диагностика
К какому врачу обращаться? Первичный осмотр может провести терапевт. При подозрении на травму следует обратиться к травматологу. В большинстве случаев дальнейшим лечением занимается невролог. В сложных случаях может потребоваться консультация ортопеда, ревматолога или вертебролога (специалиста по заболеваниям позвоночника).
Современная диагностика может включать:
- рентгенографию шейного отдела — базовое исследование, показывающее состояние костных структур, наличие остеофитов, снижение высоты межпозвонковых дисков;
- МРТ (магнитно-резонансную томографию) — наиболее информативный метод для оценки состояния мягких тканей, межпозвонковых дисков, нервных корешков и выявления грыж;
- КТ (компьютерную томографию) — метод, используемый, когда МРТ противопоказана, хорошо визуализирует костные структуры;
- УЗИ сосудов шеи — ультразвуковое исследование, которое оценивает кровоток в позвоночных артериях, что особенно важно при головокружениях;
- электронейромиографию — диагностический метод, который исследует проведение нервных импульсов при подозрении на повреждение нервов.
Лечение боли в шее
Лечение боли в шее всегда комплексное и зависит от конкретной причины. Как правило, оно включает несколько этапов.
Первая помощь и медикаментозное лечение. В острой стадии первоочередная задача — снять боль и воспаление. Для этой цели в комплексной терапии могут применяться:
- нестероидные противовоспалительные средства (препараты на основе ибупрофена, диклофенака, мелоксикама или других активных компонентов, применяемые внутрь, наружно или инъекционно) — уменьшают воспаление и боль;
- миорелаксанты — снимают мышечные спазмы;
- местные средства (гели и мази с противовоспалительным эффектом) — оказывают локальное обезболивающее действие;
- витамины группы В (высокодозные препараты с В1, В6 и В12) — улучшают питание и регенерацию нервной ткани.
Немедикаментозные методы. После снятия острой боли врач может подключить:
- физиотерапию (магнитотерапия, лазеротерапия, электрофорез) — улучшает кровообращение и ускоряет восстановление;
- массаж — расслабляет напряженные мышцы, улучшает микроциркуляцию;
- мануальную терапию — требует осторожности и должна выполняться только квалифицированным специалистом после исключения грыж и других противопоказаний;
- иглорефлексотерапию — умеренно способствует уменьшению болевого синдрома и мышечного напряжения.
Лечебная физкультура и реабилитация. ЛФК — ключевой этап лечения, направленный на укрепление мышечного корсета и предотвращение рецидивов:
- упражнения на растяжку — улучшают эластичность мышц;
- изометрические (статические) упражнения — укрепляют мышцы без движения в суставах;
- постуральная коррекция — обучение правильному положению тела в повседневной жизни.

Упражнения
Возможные упражнения:
- плавные повороты головы в одну сторону, потом в другую, задерживая в таком положении на 5 секунд;
- втягивание подбородка назад, не наклоняя голову вниз;
- вытягивание шеи вверх (плавное распрямление);
- боковые наклоны головы (аккуратно прикладывать ухо к плечу, не создавая дополнительного давления).
Важно! Не выполняйте упражнения при острой боли в шее или если движение вызывает усиление болевых ощущений. Попытки «разработать» больную шею через силу могут привести к ухудшению состояния, усилению мышечного спазма или дополнительной травматизации. Любой комплекс лечебной физкультуры должен быть подобран специалистом индивидуально после стихания острого процесса.
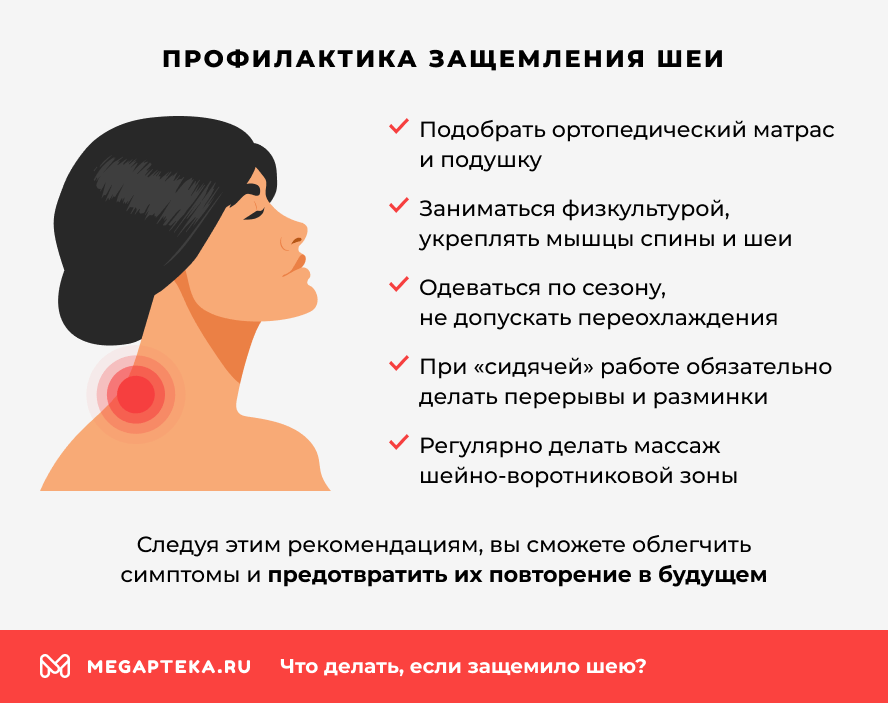
Профилактика
Организация рабочего места и сна:
- правильная высота монитора — центр экрана должен находиться на уровне глаз или чуть ниже;
- эргономичное кресло с поддержкой поясницы и регулируемой высотой;
- ортопедическая подушка — поддерживает шею в физиологическом положении во время сна;
- матрас средней жесткости — предотвращает неестественные изгибы позвоночника.
Правильные привычки:
- регулярные перерывы — каждые 45–60 минут вставать из-за компьютера и делать легкую разминку;
- избегание резких поворотов головы, особенно после длительного пребывания в одной позе;
- равномерное распределение нагрузки — отказ от ношения сумки на одном плече;
- избегание переохлаждения — защита шеи шарфом в холодную погоду, осторожность с кондиционерами.
Боль в шее при повороте головы — серьезный сигнал, который не стоит игнорировать. Своевременная диагностика и правильное лечение позволяют полностью избавиться от проблемы в большинстве случаев.
Помните: здоровье вашей шеи — в ваших руках. Регулярная физическая активность, правильная осанка и разумное отношение к нагрузкам помогут сохранить легкость движений на долгие годы. Если боль уже появилась, не занимайтесь самолечением, доверьтесь специалистам.
Источники
Задайте вопрос эксперту по теме статьи
Также вас может заинтересовать