

Содержание
- Краткое содержание
- Клинические рекомендации
- Причины
- Симптомы панкреатита
- Почему еще может болеть поджелудочная железа
- Диагностика
- Что делать, если сильно болит поджелудочная железа
- Первая помощь при панкреатите
- Лечение острого панкреатита
- Лечение хронического панкреатита
- Ферменты для поджелудочной железы
- Антибиотики при панкреатите
- Психосоматика
- Диета при панкреатите: что есть можно, а что — нельзя
- Профилактика заболеваний поджелудочной железы
- Источники
Краткое содержание
- Поджелудочная железа выполняет две ключевые функции: экзокринную (выработка пищеварительных ферментов) и эндокринную (синтез инсулина и глюкагона).
- Панкреатит — воспалительное заболевание, при котором ферменты активируются внутри органа, вызывая самопереваривание и повреждение тканей.
- Основные провоцирующие факторы: желчнокаменная болезнь, злоупотребление алкоголем, прием токсичных препаратов, травмы и инфекции.
- Острая форма характеризуется внезапной опоясывающей болью, многократной рвотой и напряжением мышц живота, требует экстренной госпитализации.
- Хронический панкреатит протекает волнообразно, сопровождается умеренной болью, нарушением пищеварения (стеаторея, метеоризм) и риском развития сахарного диабета.
- Диагностика опирается на три критерия: типичная клиника, трехкратное повышение липазы/амилазы в крови и характерные изменения на инструментальных исследованиях (УЗИ, КТ, МРТ).
- При остром приступе необходимо вызвать скорую помощь, самостоятельный прием анальгетиков или ферментных препаратов запрещен, допускается прикладывание холода.
- Стационарное лечение включает обезболивание, голодание в течение 1–3 суток, инфузионную терапию, спазмолитики, а при осложнениях — хирургическое вмешательство.
- Терапия хронической формы требует полного отказа от алкоголя и курения, приема заместительных ферментов и строгого соблюдения диеты.
- Лечебное питание строится на дробном приеме пищи, отказе от жирного, жареного, острого и алкоголя; предпочтение отдается отварным, запеченным и паровым блюдам.
- Профилактика заболеваний поджелудочной железы включает контроль массы тела, отказ от вредных привычек, лечение сопутствующих патологий и регулярные медицинские осмотры.
- Информация носит справочный характер: любые симптомы со стороны органа требуют очной консультации гастроэнтеролога, самолечение недопустимо.
Поджелудочная железа (ПЖ) играет ключевую роль в пищеварении и обмене веществ. Орган весом всего 70–80 граммов ежедневно выделяет до 2 литров панкреатического сока в двенадцатиперстную кишку, обеспечивая переваривание пищи. За счет способности вырабатывать гормоны инсулин и глюкагон поджелудочная железа помогает регулировать уровень глюкозы в крови.
Нарушение функций органа приводит к серьезным проблемам со здоровьем.
Что делать, если болит поджелудочная? Как правило, боли в органе связаны с воспалением, то есть панкреатитом. Это серьезное заболевание, которое может иметь тяжелые последствия для здоровья вплоть до летального исхода. При воспалительном процессе пищеварительные ферменты активируются в самой железе, не доходя до двенадцатиперстной кишки, поэтому начинают разрушать орган и прилегающие к нему ткани.
В статье рассмотрим причины развития панкреатита, его формы и симптомы, а также методы первой помощи, лечения и диетотерапию этого заболевания. Обращаем внимание наших читателей, что информация носит справочно-ознакомительный характер и не заменяет консультацию врача. Помните: самолечение панкреатита недопустимо.

Клинические рекомендации
Простыми словами:
- острый панкреатит возникает внезапно, проявляется внезапными приступами и сильнейшими болями, требует неотложной медицинской помощи;
- хронический панкреатит развивается постепенно и приводит к изменениям в структуре и функции поджелудочной железы, для него характерно чередование обострений и ремиссии и умеренный болевой синдром.
Причины
При панкреатите этот процесс нарушается: ферменты активируются преждевременно прямо в протоках или тканях железы, запуская процесс самопереваривания (аутолиза).
Активированные ферменты (трипсин, химотрипсин, липаза, фосфолипаза) запускают каскад реакций, разрушающих ткани, что приводит к отеку, кровоизлияниям, некрозу и, в тяжелых случаях, к выходу агрессивных ферментов и продуктов распада в кровь, вызывая системную воспалительную реакцию и поражение других органов (легких, почек, сердца).
Этот процесс запускается несколькими путями:
- Механическая обструкция и желчный рефлюкс. Самая частая причина — желчнокаменная болезнь (до 35% случаев). Камень, мигрируя, может перекрыть общий с поджелудочной железой проток, что приводит к застою секрета и забросу желчи в панкреатические протоки, что активирует ферменты.
- Токсическое воздействие на клетки железы. Ведущую роль играет злоупотребление алкоголем. Этанол и его метаболиты напрямую повреждают клетки, повышают вязкость секрета и стимулируют преждевременную активацию ферментов. К токсическому воздействию также относится прием некоторых лекарств (тиазидные диуретики, кортикостероиды).
- Рост внутрипротокового давления. В результате обструкции или повышенной секреции давление в протоках растет, что способствует проникновению ферментов в ткань железы.
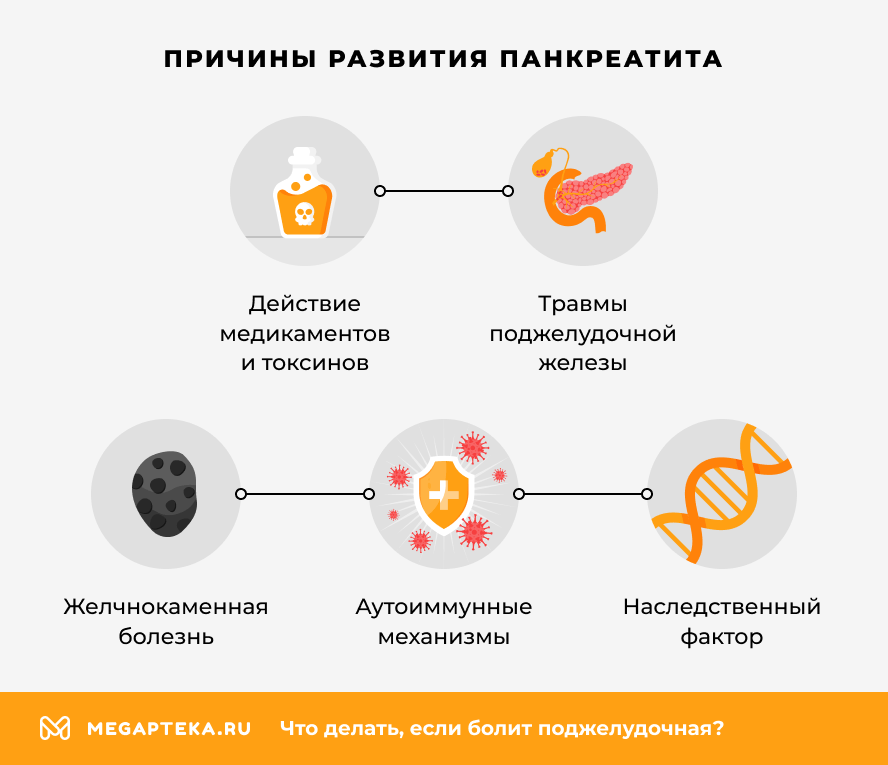
В 55–60% случаев причиной развития панкреатита является злоупотребление алкоголем. К другим предрасполагающим факторам также относят:
- бесконтрольный прием медикаментов;
- действие токсинов и отравляющих веществ;
- желчнокаменную болезнь;
- травмы поджелудочной железы;
- операции на поджелудочной железе;
- язву двенадцатиперстной кишки;
- аутоиммунные заболевания;
- инфекции;
- химиотерапия и лучевая терапия при опухолях;
- наследственность;
- погрешности в питании;
- и другие.
Панкреатит может развиться не только у взрослых мужчин и женщин, но и у детей. При этом у ребенка причиной болезни, как правило, являются нарушения пищеварения, наследственные факторы, аномалии желчевыводящих путей, инфекции и травмы.
Симптомы панкреатита
Острой форме присущ опоясывающий характер очень сильной и резкой боли в верхней части живота. Боль не купируется лекарственными препаратами, а во время острого приступа может возникать неукротимая рвота и вздутие живота. Чаще всего приступ развивается на фоне обильного приема пищи, употребления алкоголя или желчнокаменной болезни. Для предварительной диагностики патологического состояния используют триаду симптомов:
- интенсивная боль опоясывающего характера;
- многократная рвота;
- напряжение мышц в верхней части живота.
Острый панкреатит — причина для срочной госпитализации. Заболевание опасно для жизни, поскольку сопровождается необратимым изменением клеток поджелудочной железы и «самоперевариванием» органа. Возможно поражение окружающих тканей, органов и систем.
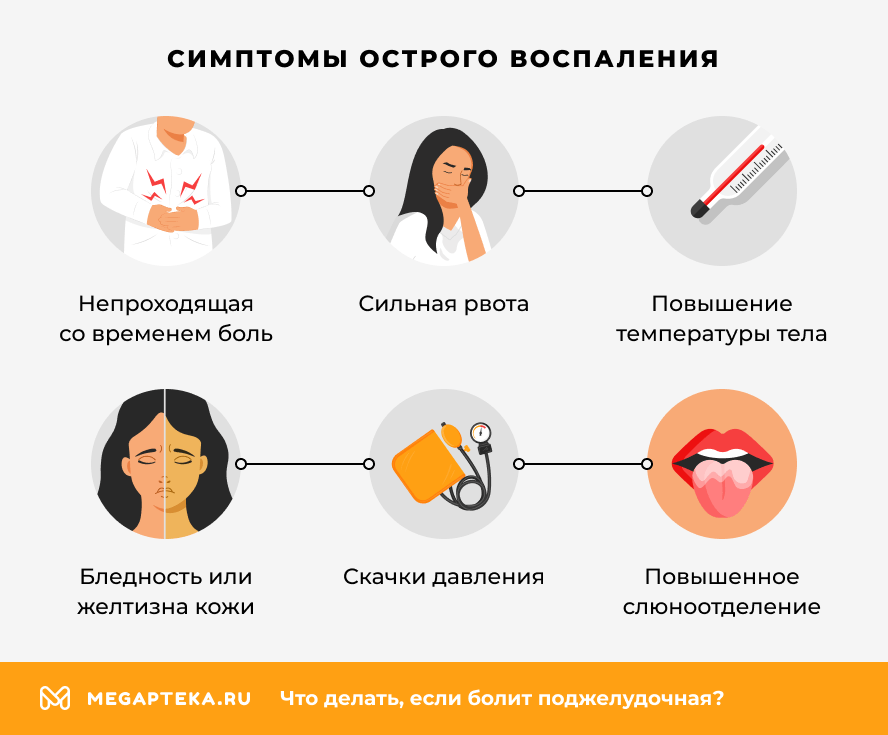
Основные симптомы острого воспаления:
- опоясывающая и непроходящая со временем сильная боль;
- сильная рвота, не приносящая облегчение;
- повышение температуры тела;
- скачки артериального давления;
- бледность или желтизна кожи лица;
- повышенное слюноотделение;
- газообразование, запор.
При хроническом панкреатите локализация и характер боли другие, а в 20% случаев заболевание протекает даже безболезненно. Тем не менее, патологический процесс связан с необратимыми изменениями паренхимы и протоков ПЖ и приводит к стойкому снижению функции органа. Со временем пациенты сталкиваются с секреторной недостаточностью поджелудочной железы, снижением веса и развитием сахарного диабета.
Характерными признаками хронического панкреатита являются:
- боль в подложечной области (области проекции желудка на брюшную стенку) и левом подреберье;
- боль локальная или опоясывающая, отдающая в спину;
- иррадиация (отдача) боли в спину, левую лопатку и поясницу;
- усиление боли после еды;
- возникновение боли от употребления жирной, острой, жареной и тяжелой пищи, алкоголя;
- уменьшение боли в коленно-локтевое положении или сидя с наклоном вперед;
- появление боли и дискомфорта на фоне стрессов.
Кроме боли в животе возникают проявления недостаточности секреции ферментов и нарушения пищеварения. При приступе (обострении) хронического панкреатита бывает:
- тошнота;
- метеоризм;
- жидкий стул;
- стеаторея (выделение чрезмерного количества жиров с калом).
К важным признакам также относится и то, что тепло вызывает боль, а холод — облегчение.
Не имеет значения, какая форма болезни у вас — острая или хроническая. Нужно избирательно относиться к потребляемой пище и придерживаться диеты.
Почему еще может болеть поджелудочная железа
- Кисты поджелудочной железы. Это заполненные жидкостью мешочки, которые могут формироваться в поджелудочной железе. Чаще всего выявляются при обследовании по иным причинам, поскольку обычно протекают бессимптомно. Хотя большие кисты могут давить на окружающие органы, вызывая боль.
- Камни в протоках поджелудочной железы. Эти образования могут блокировать отток секрета и вызывать воспаление, что приводит к болям.
- Заболевания смежных органов. Схожая симптоматика появляется и при других болезнях. Например, близко к «поджелудке» расположены желудок и двенадцатиперстная кишка, поэтому воспалительные процессы в них могут имитировать боль в области железы.
- Рак поджелудочной железы. Хотя эта патология встречается реже, она представляет собой серьезное состояние, требующее немедленного медицинского вмешательства.
Диагностика
Диагностика панкреатита включает в себя сбор анамнеза, а также лабораторные и инструментальные исследования.
Лабораторная диагностика
Ключевым биохимическим маркером острого панкреатита является повышение уровня амилазы и липазы в крови более чем в 3 раза от верхней границы нормы. Липаза считается более специфичным и долго сохраняющимся маркером. В моче определяют активность амилазы (диастазы). Общий анализ крови выявляет признаки воспаления (лейкоцитоз, повышение СОЭ).
Инструментальная диагностика
- УЗИ брюшной полости — это первичный, быстрый и доступный скрининговый метод. Он позволяет оценить размеры железы, контуры, выявить отек, наличие жидкостных скоплений, камней в желчном пузыре и расширение протоков. Однако при выраженном метеоризме визуализация может быть затруднена.
- Компьютерная томография (КТ) с контрастным усилением — «золотой стандарт» для оценки тяжести острого панкреатита и выявления осложнений (некроз, псевдокисты, абсцессы). КТ позволяет точно определить объем пораженной некрозом ткани, что напрямую влияет на тактику лечения.
- Магнитно-резонансная томография (МРТ) и магнитно-резонансная холангиопанкреатография (МРХПГ) — высокоинформативные неинвазивные методы для детальной визуализации паренхимы железы, протоковой системы и выявления причин панкреатита (камни, стриктуры, аномалии развития) без лучевой нагрузки. МРХПГ особенно важна при подозрении на билиарный панкреатит.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — инвазивный метод, сочетающий эндоскопию и рентгенографию. Сегодня ЭРХПГ используется в основном не для диагностики, а как лечебная процедура: для удаления камней из общего желчного протока, установки стентов при стриктурах и снижения давления в протоках.
- Эндосонография (ЭндоУЗИ) — высокоточный метод, при котором ультразвуковой датчик подводится к железе через стенку желудка или двенадцатиперстной кишки. Это позволяет детально рассмотреть мельчайшие изменения в ткани и протоках, незаметные при обычном УЗИ, и провести тонкоигольную биопсию.
По современным рекомендациям диагноз острого панкреатита считается достоверным при наличии как минимум двух из трех критериев:
- типичная клиническая картина (опоясывающая боль);
- повышение амилазы/липазы в 3 и более раз;
- характерные признаки по данным визуализации (КТ, МРТ, УЗИ).

Что делать, если сильно болит поджелудочная железа

Первая помощь при панкреатите
Если боль слабая или умеренная, но постоянная, обратитесь к врачу как можно скорее. Важно не игнорировать дискомфорт, поскольку хронические заболевания поджелудочной железы также требуют внимательного подхода.
Первая помощь при панкреатите
Многих пациентов интересует, как снять приступ панкреатита. Подчеркнем, что единственный способ оказать первую помощь пациенту с острым панкреатитом — вызвать скорую помощь. Нельзя самостоятельно принимать обезболивающие препараты без назначения врача. Это может исказить клиническую картину, затруднить диагностику и привести к прогрессированию заболевания.
Чтобы облегчить болевые ощущения, в домашних условиях можно воспользоваться холодной грелкой, которую прикладывают к верхней части живота в подложечной области. Это делается для того, чтобы снизить активность поджелудочной железы и уменьшить воспаление. Холод помогает сузить кровеносные сосуды, уменьшить отек и снять боль.
Обычно используют грелку или пузырь со льдом, завернутые в ткань, чтобы избежать прямого контакта холода с кожей и предотвратить обморожение. Холод прикладывают на 15–20 минут, затем делают такой же перерыв и снова повторяют процедуру. Обратите внимание, что врачи не советуют злоупотреблять этим способом, так как холод может вызвать спазм сосудов и ухудшение состояния.
Обращаем внимание наших читателей, что при приступе категорически нельзя принимать препараты с пищеварительными ферментами (Панкреатин, Мезим, Креон и др.), так как это может только ухудшить состояние.
Самолечение при остром панкреатите опасно и может привести к серьезным осложнениям, включая летальный исход. Все лечебные мероприятия должны проводиться под контролем врача.
Какой врач лечит поджелудочную железу?
Главный специалист, проводящий диагностику и лечение заболеваний поджелудочной железы, — гастроэнтеролог. Этот врач обладает глубокими знаниями в области желудочно-кишечного тракта и способен выявить такие нарушения, как панкреатит, опухоли, кисты и другие патологии. Однако, возможно, пациенту потребуется консультация и других специалистов:
- терапевт — начальная точка для диагностики, врач проводит первичное обследование и направляет пациента к узкому специалисту;
- эндокринолог — помогает, если проблема связана с гормональной функцией поджелудочной железы, особенно при подозрении на сахарный диабет;
- хирург нужен в случае острых состояний, требующих оперативного вмешательства, например, при остром панкреатите или опухолевых процессах;
- онколог — если обнаружены новообразования в поджелудочной железе.

Лечение острого панкреатита
Пациенту:
- нужно соблюдать режим покоя, который помогает ограничить приток крови к ПЖ и уменьшить силу воспаления;
- запрещается принимать пищу, а голодать рекомендуется в течение 1–3 суток, чтобы выработка пищеварительных ферментов не усугубляла болевый синдром, тошноту и рвоту;
- пить щелочные напитки каждые два часа;
- проводят ежедневный мониторинг в течение первой недели показателей крови, водного баланса, уровня лейкоцитов и ферментов в сыворотке крови.
Что может назначить врач? Для купирования болевого синдрома при остром панкреатите могут применяться:
- спазмолитики — препараты, которые снимают спазм гладкой мускулатуры желудочно-кишечного тракта: Дротаверин, Но-шпа, Дюспаталин, Папаверин, Платифиллин (применяется только в стационаре, имеет много побочных действий).
- наркотические анальгетики — обезболивающие препараты, которые могут назначаться в условиях стационара;
- новокаиновые блокады — метод обезболивания, который может применяться в стационаре.
Обезболивающие средства — лишь часть лечения. При остром панкреатите могут назначаться также препараты для подавления синтеза ферментов, антибактериальные средства (при наличии инфекции), растворы для коррекции водно-электролитного баланса и другие препараты в зависимости от состояния пациента.
При тяжелых формах панкреатита, наличии осложнений (например, панкреонекроза, абсцессов, кист) может потребоваться хирургическая операция.
Лечение хронического панкреатита
В период обострения хронического панкреатита терапия аналогична таковой при остром заболевании. В период ремиссии:
- нужно соблюдать специальную диету;
- принимать ферментные препараты для профилактики секреторной недостаточности;
- полностью отказаться от жирной и жареной пищи;
- блюда готовить на пару, запекать или отваривать;
- пищу принимать в теплом виде, дробно и небольшими порциями 5–6 раз в день;
- исключить из рациона алкоголь, кофе, газировки, крепкие бульоны.
В случае сильных болей врач может назначить обезболивающие и спазмолитические средства. При необходимости применяют антациды и антисекреторные препараты (Н2-блокаторы, ингибиторы протонной помпы). Конкретная схема лечения с перечнем лекарств и доз подбирается индивидуально и определяется стадией хронического панкреатита.
Ферменты для поджелудочной железы
На полках аптеки располагается ряд препаратов, в основе которых лежит панкреатин. Отсюда возникает вопрос: «Какой же из них самый лучший?». На самом деле однозначного ответа нет. При выборе препарата важно учитывать дозировку, лекарственную форму (таблетки, капсулы) и наличие дополнительных ингредиентов.
По информации сервиса «Мегаптека», самыми популярными препаратами панкреатина в марте 2026 года стали:
- Креон капсулы 10 000 ЕД 50 шт. (АО «Верофарм»/Эбботт);
- Фестал таблетки (драже) 40 шт. (Лактоза (Индия) Лимитед/Санофи Индия Лимитед);
- Панкреатин-ЛекТ таблетки 60 шт. (ОАО «Тюменский химико-фармацевтический завод»);
- Мезим Форте таблетки 20 шт. (Berlin-Chemie);
- Панкреатин таблетки блистер 25 ЕД 60 шт. (ПАО Биосинтез).

Антибиотики при панкреатите
Применение антибиотиков при остром панкреатите до сих пор вызывает споры в медицинской среде. Некоторые исследования показывают эффективность раннего применения антибактериальных лекарств на предотвращение инфекционных осложнений у пациентов со стерильным некрозом поджелудочной железы. Однако другие работы это не подтверждают. Антибиотики назначают только при присоединившихся инфекциях или явном подозрении на холецистит, холангит или инфицированный панкреонекроз.
Психосоматика
Диета при панкреатите: что есть можно, а что — нельзя
При остром панкреатите рекомендуется следовать нескольким правилам:
- еда только протертая, кашеобразная;
- питание дробное и частое, одномоментное употребление крупной порции противопоказано;
- исключение продуктов, способствующих брожению и газообразованию;
- исключение копченых, соленых, жирных, жареных и острых блюд в первые две недели.
Диета при обострении заболевания включает:
- овощные супы с вермишелью, манкой, овсянкой;
- постные виды мяса;
- нежирная рыба, заливное из рыбы;
- каши (гречневая (протертая), овсяная, манная, рисовая);
- творожные, крупяные пудинги и запеканки;
- молоко и кисломолочные продукты не более 2% жирности;
- яйца;
- сухой белый хлеб, печенье;
- некрепкий чай, негазированная минералка;
- отвар шиповника, соки пополам с водой.
Для профилактики обострений рекомендовано:
- питание 4–5 раз в день с равномерным распределением жиросодержащих продуктов в рационе;
- отказ от переедания;
- ограничение насыщенных жиров;
- включение в рацион достаточного количества разнообразной растительной клетчатки — зерновых, овощей и спелых некислых фруктов.
Что нельзя есть при нарушении работы поджелудочной железы:
- жирную пищу (свинину, жареные блюда);
- острые специи;
- копчености, консервы и маринады;
- сладкое, включая шоколад, торты и пирожные;
- газированные напитки;
- продукты, вызывающие вздутие живота (бобовые, капуста);
- сырые овощи и фрукты в большом количестве;
- цельное молоко;
- кофе и крепкий чай.
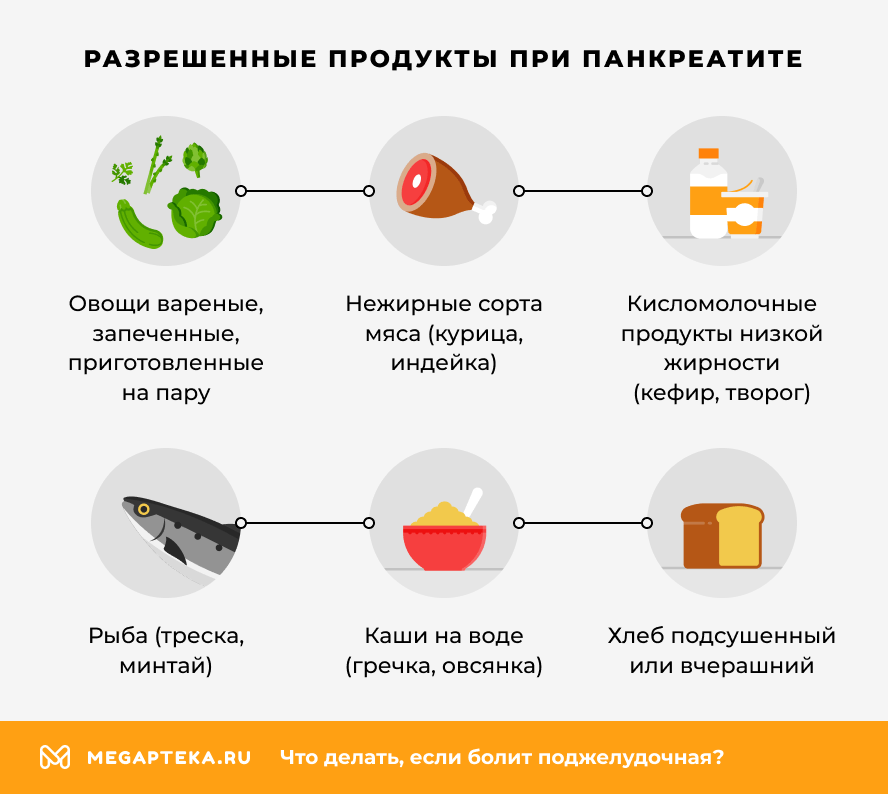
Что можно? Основу рациона должны составлять легкие блюда, богатые белком и клетчаткой:
- нежирные сорта мяса (курица, индейка);
- рыба (треска, минтай);
- кисломолочные продукты низкой жирности (кефир, творог);
- овощи вареные, запеченные, приготовленные на пару;
- каши на воде (гречка, овсянка);
- хлеб подсушенный или вчерашний;
- компоты и морсы без сахара;
- некрепкий чай.
Примерное меню для пациентов с панкреатитом
- Завтрак: молочная каша, или молочный суп с вермишелью, или отварная вермишель, чай с молоком, сухой хлеб.
- Обед: суп-пюре из овощей, разваренный рис или картофельное пюре, вареная рыба или мясо, чай.
- Полдник: запеканка творожная, кисель или желе.
- Ужин: овощной салат с оливковым маслом, вареное мясо или рыба, кисель.
- Перекусы между основными приемами пищи: печеные яблоки, нежирный творог, галеты.
Точные требования к рациону питания следует узнавать у врача.
Профилактика заболеваний поджелудочной железы
- Сбалансированное питание. Следует избегать переедания, в особенности жирной, жареной и острой пищи, которая «перегружает» поджелудочную железу. Важно включать в рацион больше овощей, фруктов, цельнозерновых продуктов и белков.
- Здоровый образ жизни. Курение и злоупотребление алкоголем — главные факторы риска развития панкреатита и рака поджелудочной железы. Отказ от этих привычек существенно снижает вероятность возникновения заболеваний.
- Контроль веса. Ожирение увеличивает риск развития сахарного диабета второго типа, который может привести к повреждению поджелудочной железы. Поддержание здорового веса помогает снизить нагрузку на этот орган.
- Регулярные физические упражнения. Физическая активность способствует улучшению обмена веществ и снижению уровня стресса, что положительно сказывается на работе поджелудочной железы. Рекомендуется заниматься умеренными физическими нагрузками не менее 30 минут в день. Например, прогуливаться на свежем воздухе, ездить на велосипеде или посещать бассейн.
- Управление стрессом. Хронический стресс негативно влияет на работу всех органов, включая поджелудочную железу. Практики медитации, йоги или просто прогулки на свежем воздухе помогут справиться с напряжением и улучшить общее самочувствие.
- Регулярное медицинское обследование. Даже при отсутствии симптомов важно проходить регулярные медицинские осмотры. Это позволяет выявить возможные проблемы на ранних стадиях и принять соответствующие меры.
- Избегание токсичных веществ. Контакт с некоторыми химическими веществами, такими как пестициды и растворители, может повредить поджелудочную железу. По возможности рекомендуется минимизировать воздействие таких факторов.
- Лечение сопутствующих заболеваний. Такие состояния, как желчнокаменная болезнь и инфекции, могут повышать риск развития панкреатита. Своевременное лечение этих нарушений поможет предотвратить осложнения.
Источники

Задайте вопрос эксперту по теме статьи







