

Автор статьи
Асанова Наталья Геннадьевна
Профессия: провизор
Название вуза: Иркутский государственный медицинский университет
Специальность: фармация
Стаж работы: 35 лет
Диплом о фармацевтическом образовании: 587802
Места работы: контрольно-аналитическая лаборатория, фарминспектор аптек и ЛПУ, компания «ПРОТЕК», провизор сервиса Мегаптека
Содержание
С переломами сталкиваются люди всех возрастов. По данным исследования «Глобальное бремя болезней» Всемирной организации здравоохранения (ВОЗ), количество людей в мире, страдающих переломами, составляет 436 миллионов человек. Цифра свидетельствует об актуальности данной проблемы, ее социально-экономической важности и необходимости мер профилактики и адекватного лечения.
Переломы могут происходить в результате травм, падения, насилия, спортивных происшествий и заболеваний, в частности, остеопороза. Самые тяжелые виды переломов, которые нередко приводят к тяжелым осложнениям, вплоть до летального исхода, — это перелом шейки бедра у пожилых, переломы позвоночника и костей черепа.
В этой статье рассказываем, сколько заживает перелом, как срастается, когда можно ходить после перелома ноги, чего нельзя делать при травмах и существует ли связь психосоматики с переломами.
Знаете, где ближайшая аптека с нужным препаратом? Приложение покажет аптеки рядом и их цены.
2,5 млн установок и более 60 тысяч отзывов в App Store и Google Play

Как быстро срастается кость после перелома?
Регенерация костной ткани — процесс сложный и медленный. Скорость срастания (консолидации) костей зависит от нескольких факторов:
- типа травмы (места перелома) — заживление переломов мелких костей, например, пальца происходит быстрее, чем перелом ноги;
- степени тяжести полученной травмы — переломы открытые, оскольчатые или со смещением заживают дольше, чем компрессионные и закрытые переломы, трещины и надломы кости;
- скорости оказания первой помощи — для правильного и более быстрого восстановления это тоже значимый фактор, особенно важно при открытых переломах не допустить инфицирования, воспаления и нагноения раны, которые ухудшают и усложняют процесс регенерации;
- возраста пациента — по сравнению со средними сроками у детей срастание происходит быстрее, а у пожилых, наоборот, медленнее из-за возрастных изменений, нехватки кальция, хронических болезней;
- квалифицированных действий врача-травматолога и назначения адекватного лечения — профессионализм и соблюдение терапевтических протоколов играют ключевую роль для восстановления целостности кости;
- точности выполнения пациентом врачебных рекомендаций во время реабилитационного периода — несоблюдение предписаний затягивает восстановление после перелома;
- состояния здоровья пациента — гиповитаминозы, особенно витаминов С и D, дефицит кальция, нарушения функций паращитовидных желез и надпочечников, хронические и воспалительные заболевания удлиняют сроки восстановления после перелома.
Кроме этого, скорость заживления костей будет дольше при установке импланта в случаях, когда костных осколков слишком много и собрать их не получается. А также, если пациент раньше времени снимает гипсовую повязку. Из-за того, что травмированный участок кости находится под давлением, происходит смещение и, как следствие, слишком долгое срастание костной ткани.
Сроки срастания костей составляют от 14 дней при закрытом переломе руки или ноги в одном месте. Множественные повреждения заживают в течение месяца. Прогноз заживления при открытом переломе превышает два месяца. Приведем средние сроки консолидации некоторых переломов без смещения:
- фаланги пальцев кисти — 2 недели;
- лучевой кости в типичном месте — 3 недели;
- ключицы — 3-4 недели;
- шейки бедра — 6 месяцев;
- бедренной кости в средней трети — 3-4 месяца;
- лодыжки, голеностопа — 1,5-2 месяца.
Как понять, что перелом срастается?
В идеале, заживление перелома призвано полностью вернуть сломанной кости прежнюю прочность, как до перелома. Регенерация костной ткани — сложный биологический процесс, который проходит четыре стадии:
- стадия катаболизма — после травмы поврежденные ткани начинают отмирать, клетки распадаются и возникают гематомы.
- стадия дифференцировки клеток — происходит первичное сращение костей;
- стадия образования костной мозоли — формируется мягкая костная мозоль, состоящая из новообразованной соединительной ткани, капилляров, хряща и мягкой губчатой кости;
- стадия спонгиозации мозоли — под действием остеобластов мягкая костная мозоль преобразуется в твердую, восстанавливается структура кости, а длительность стадии может варьироваться от нескольких месяцев до 3 лет в зависимости от тяжести повреждения.
Если перелом срастается, то у пациента уменьшается отек, воспаление, боль, при нагрузке не возникает неприятных ощущений, увеличивается диапазон движений. Контроль за процессом сращивания осуществляется с помощью регулярных рентгеновских снимков.
Обязательное условие для нормально срастающегося перелома — это протекание всех стадий без осложнений, хорошее кровообращение в зоне перелома, неподвижность отломков и близость их расположения. В том числе, это достигается за счет иммобилизации с наложением гипса или специальных ортезов. Иммобилизация фиксирует кость в правильном положении на период от нескольких недель до месяцев в зависимости от сложности перелома.
После перелома ноги когда можно ходить?
Любой перелом выбивает из привычной жизни, а переломы ноги еще и сильно ограничивают мобильность человека и изолирует его от общества. Поэтому самые частые вопросы, которые пациенты задают врачам: «Когда я смогу ходить?» и «Что делать, чтобы перелом быстрее сросся?». Отвечаем на них по порядку.
После перелома ноги возможность передвигаться, как правило, зависит от типа перелома, локализации и возраста пациента. Решение о времени начала ходьбы принимает врач, наблюдающий за состоянием пациента. В большинстве случаев после иммобилизации в первые недели рекомендуется использование костылей или другого средства передвижения, если пациенту не «лежачий». При хорошем заживлении врач может разрешить частичную нагрузку на поврежденную ногу через 4-6 недель, а через 6-12 недель — уже ходить с опорой или без нее.
Ускорить процессы восстановления костей, заложенные природой, не могут даже самые лучшие врачи. При переломах важно не допустить осложнений и следовать основным правилам, которые следует соблюдать после травмы и операции:
- вправление и надежное закрепление фрагментов костей;
- иммобилизация;
- разгрузка;
- четкое выполнение назначений врача пациентом;
- реабилитация.
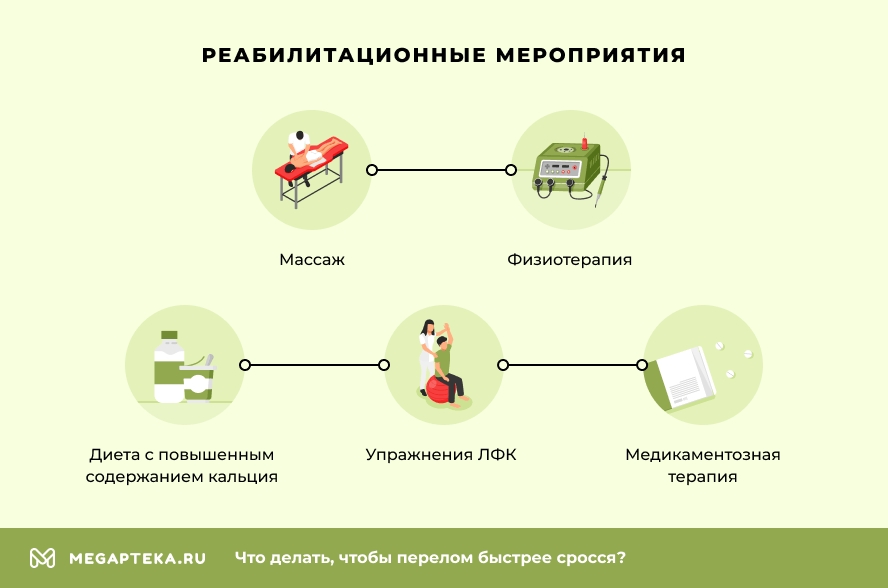
Реабилитация — важная составляющая в лечении переломов, которая улучшает кровоснабжение тканей вокруг перелома, помогает регенерации поврежденных тканей, повышает тонус мышц и возвращает свободу движений. Реабилитационные мероприятия включают:
- диету и специальное питание с повышенным содержанием продуктов, богатых белком, кальцием, кремнием и витаминами D, С и В;
- массаж, который показан сразу после снятия гипса, но движения должны быть легкими, чтобы не перегружать слабые мышцы;
- физиотерапия;
- упражнения ЛФК (лечебной физической культуры);
- медикаментозная терапия: витамины, препараты кальция, гели и мази для восстановления кровообращения, снятия отеков и болевого синдрома; при необходимости назначают антибиотики при переломах, а также позже в восстановительный период — хондропротекторы.
Обращаем внимание наших читателей, что для максимального восстановления реабилитационный комплекс, в том числе и специальные физические упражнения, необходимо проводить как можно раньше. Реабилитацию нужно начинать уже через несколько дней после перелома, даже в лежачем положении. Физические упражнения разделяют на занятия в период иммобилизации и после нее. Иначе мышцы бездействуют и ослабевают, и кости могут срастаться неправильно.
Вам может быть интересна наша статья Лечение компрессионного перелома позвоночника
Что нельзя делать при переломе?
Одним из важных правил при лечении переломов является строгое следование рекомендациям врача. Перечислим также, что нельзя делать при переломах:
- откладывать обращение за медицинской помощью даже при подозрении на перелом;
- допускать нервозность и панику, так как необходимо сохранять спокойствие, чтобы рационально оценить ситуацию и правильно действовать;
- пытаться вправить кости самостоятельно — это усугубит травму и приведет к дополнительным повреждениям и осложнениям;
- перемещать пострадавшего без наложения шины;
- давать пострадавшему воду или еду;
- использовать холодные компрессы, для снятия боли и отека лучше применить лед, завернутый в ткань;
- нагружать поврежденную конечность, ходить и опираться на сломанную руку или ногу;
- принимать лекарства без консультации с врачом;
- принимать алкоголь, сладкие газированные напитки, кофе, шоколад, жирную и соленой пищу во время восстановления после перелома.
Что нельзя делать при переломе позвоночника?
Перелом позвоночника — самый сложный и тяжелый вид перелома, который может угрожать жизни пациента. При таком переломе важно как можно быстрее вызвать скорую помощь и обездвижить, зафиксировать пациента на твердой поверхности. Абсолютно недопустимо:
- пытаться посадить или поставить на ноги пострадавшего;
- изменять положение тела, конечностей, головы;
- поднимать и переносить человека до приезда медицинской помощи;
- давать пострадавшему воду или еду.
Психосоматика переломов
Психосоматика — это область медицины, изучающая влияние психических факторов на физическое здоровье. С точки зрения науки, различным физическим заболеваниям могут соответствовать эмоциональные или психологические состояния.
В психосоматике существует мнение, что травмы могут быть связаны с эмоциональными переживаниями. Например, переломы могут возникать в ситуациях, когда человек испытывает сильный стресс, страх или желание «сбежать» от проблем. Психологи выделяют следующие аспекты:
- эмоциональные нагрузки: переломы происходят в результате сильного стресса или конфликтов в личной жизни, когда человек хочет подсознательно «сломать» что-то в своей жизни.
- отрицательные эмоции: страх, гнев, разочарование или подавленность могут проявляться в виде физических травм; существуют случаи, когда люди, испытывающие эмоциональную боль, получают травмы в момент кризиса.
- символизм переломов: переломы могут символизировать разрыв в каких-либо отношениях или личностные изменения, например, перелом руки может означать необходимость «отстраниться» от ситуации, а перелом ноги — невозможность двигаться вперед.
- подсознательные сигналы: порой травмы могут возникать в момент, когда человеку требуется время на торможение или «остановку» в жизни для переосмысления своего положения или приоритетов.
Диалог с психологом может помочь разобраться в причинах травм и предотвратить их повторение в будущем. Отметим все-таки, что переломы, как правило, имеют физиологические причины, такие как травмы, недостаток минералов (например, кальция), заболевания костей и т.д.
Источники
- Сайт ВОЗ: Заболевания опорно-двигательного аппарата;
- И.В.Михин, М.Б.Доронин. Переломы. Учебное пособие;
- Lyritis George P. Консолидация переломов и препараты для лечения остеопороза // Остеопороз и остеопатии. 2012. №3.
Также вас может заинтересовать
Лечение компрессионного перелома позвоночника
Подробнее рассматриваем признаки и лечение компрессионных переломов

Что нельзя делать после эндопротезирования тазобедренного сустава?
Подробнее рассказываем о реабилитации после эндопротезирования

Что делать при вывихе?
Подробнее рассказываем о симптомах и методах лечения

Выпускающий редактор
Долгих Наталия Вадимовна
Эксперт-провизор




