

Автор статьи
Рипатти Юлия Игоревна
Профессия: провизор
Название вуза: Пермская государственная фармацевтическая академия (ПГФА)
Специальность: фармация
Стаж работы: 4 года
Диплом о фармацевтическом образовании: 105924 3510926 , рег. номер 32018
Места работы: провизор в аптеке, провизор сервиса Мегаптека
Содержание
Нейропатическая боль – болевой синдром, возникающий вследствие повреждения или дисфункции центральной или периферической нервной системы. Звучит сложно, но в действительности с этим симптомом встречается множество людей с самыми разными диагнозами. Что же представляет из себя нейропатический синдром? Разберемся в статье.
Провизор расскажет о нейропатической боли: ознакомит с симптомами и причинами, а также механизмом развития и методами лечения.
Симптомы
Нейропатическая боль – это вид болевых ощущений, возникающих на фоне нарушения структуры или функций одного или нескольких нервов. Пациенты, испытывающие нейропатические боли, описывают ощущения как жгучие, колющие, стреляющие или режущие. Для многих такой болевой синдром сравним с резкими «ударами тока». Боли не разлитые, а затрагивают определенные участки. Например, конечности или поясницу. Помимо непосредственно болевого компонента, возникают специфические нарушения чувствительности, которые весомо усложняют повседневную жизнь:
- парестезия – чувство «онемение», «покалывание» и «ползание мурашек»;
- аллодиния – болезненные реакции на воздействия неболевых триггеров, таких как легкие прикосновения, прохладная вода или касание одежды;
- гипералгезия – чрезмерная чувствительность даже к самым незначительным болевым стимулам;
- дизестезия – искаженное восприятие внешних стимулов (например, холодное воспринимается как горячее), а также аномальное ощущение зуда, жжения и иного сенсорного дискомфорта;
- гипоалгезия или аналгезия – частичная или полная утрата способности воспринимать боль;
- гипоестезия или анестезия – частичная или полная нарушение чувствительности;
- и другие.
Где локализуется нейропатическая боль? Наиболее распространенные места для нейропатических болей: области верхних и нижних конечностей. Например, диабетическая полинейропатия обычно проявляется «в ноге»: начинается от кончиков пальцев и постепенно поднимается вверх. Второе место занимает спина и поясница. Например, остеохондроз поясничного отдела позвоночника может привести к сдавлению нервных корешков и, как следствие, нейропатической боли. Болевые ощущения также могут затронуть области головы и лица, груди и живота, таза.
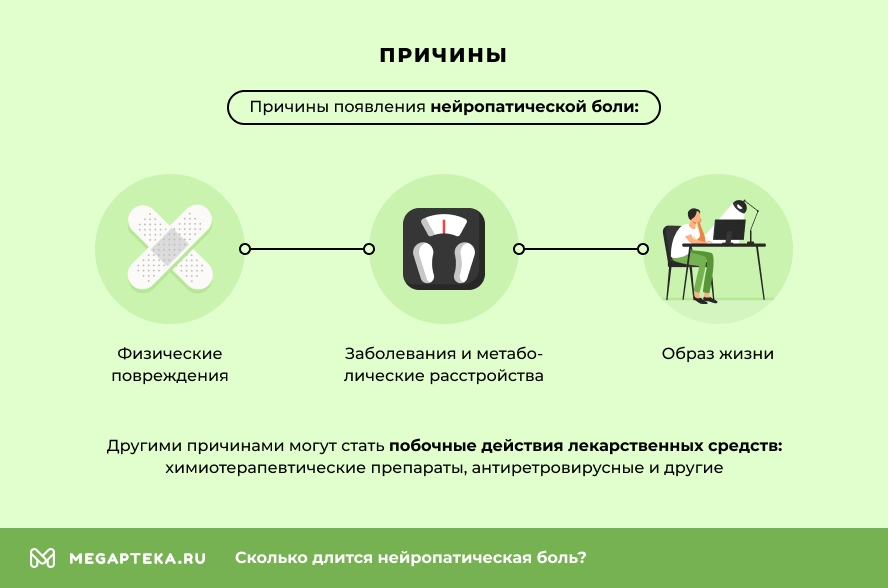
Причины
1. Физические повреждения.
- травмы: автомобильные аварии, падения, переломы;
- операции: при хирургических вмешательствах вероятно повреждение нервов или развитие рубцовой ткани, сдавливающих их;
- ампутация: фантомные боли после ампутации конечностей – классический пример нейропатической боли.
2. Заболевания и метаболические расстройства.
- диабетическая полинейропатия: повышенный уровень глюкозы в крови при диабете повреждает мелкие сосуды, питающие нервы, что приводит к нарушению их функции;
- постинсультная боль: связана с повреждением участков головного мозга, участвующих в восприятии и обработке болевых сигналов;
- постгерпетическая невралгия: реактивация вируса ветряной оспы приводит к опоясывающему лишаю (герпес) и последующей хронической боли;
- остеохондроз: изменения в межпозвонковых дисках, суставах и связках могут привести к сдавлению нервных корешков и нейропатической боли;
- СПИД-ассоциированная невропатия: ВИЧ-инфекция может прямо или косвенно влиять на периферические нервы, вызывая боль;
- рассеянный склероз: иммунная система атакует миелиновую оболочку нервных волокон, что приводит к демиелинизации – разрушению защитного слоя вокруг аксонов (отростков нейронов – нервных клеток);
- злокачественные новообразования: раковые опухоли могут сдавливать или прорастать в нервы, приводя к боли;
- туннельные синдромы: нерв, проходящий через узкий канал, подвергается давлению или раздражению из-за травм, анатомических особенностей и других причин;
- генетические патологии.
3. Образ жизни.
- алкогольная нейропатия: продолжительное и чрезмерное употребление алкоголя приводит к повреждению периферических нервов.
- дефицит витаминов (особенно B12): недостаток может стать причиной повреждения миелиновой оболочки нервов.
4. Другие причины.
- побочные действия лекарственных средств: химиотерапевтические препараты, антиретровирусные и другие.
Механизмы развития простыми словами
Представьте, что нервная система человека – это сложная сеть проводов, соединяющих головной мозг с каждым уголком тела. Например, передача сигналов о прикосновении, температуре, боли и положении тела в пространстве – ответственность соматосенсорной области. Когда все работает нормально, человек легко ощущает, когда дотрагиваетесь до горячего или холодного, а также с закрытыми глазами может определить, где рука или нога.
Если волокна нервной системы повреждены или по какой-то причине нарушают свою деятельность, они могут посылать ложные сигналы, несмотря на отсутствие угрозы или повреждения тканей. Появляется нейропатическая (невропатическая) боль. Вообразите, что провода в доме перегорели, и электричество начинает хаотично искрить и бить током.
Важно отметить, что нейропатическая боль – это не диагноз. Это симптом, который сопровождает различные заболевания и патологические состояния центральной и периферической нервной системы. Особенность такой боли заключается в том, что она не облегчается при помощи «обычных» обезболивающих препаратов, как ноцицептивная боль – «классические» болевые ощущения, возникающие при ушибах, травмах, растяжениях и т.д.
Знаете, где ближайшая аптека с нужным препаратом? Приложение покажет аптеки рядом и их цены.
2,5 млн установок и более 60 тысяч отзывов в App Store и Google Play

Клинические рекомендации
Поскольку проблема нейропатической боли мультидисциплинарная, непосредственно «Клинических рекомендаций», как документа, для нее не разработано. При подозрении на неприятное явление следует обратиться к терапевту. Врач проведет первичный осмотр и направит к узкому специалисту, который и будет подбирать подходящее лечение исходя из ситуации и особенностей организма.
Лечение
Как уже говорилось выше, «классические» обезболивающие и противовоспалительные препараты малоэффективны в лечении нейропатической боли. Терапия требует иного подхода к лечению, начиная с коррекции основного заболевания, которое легло в основу нарушения.
Приведем пример. Если в основе нарушения лежит диабет и развитие диабетической полинейропатии, то введением пациента будет заниматься эндокринолог. Главная цель: нормализовать уровень «сахара» в крови, который и послужит причиной появления осложнения. Возможно, потребуется консультация невролога.
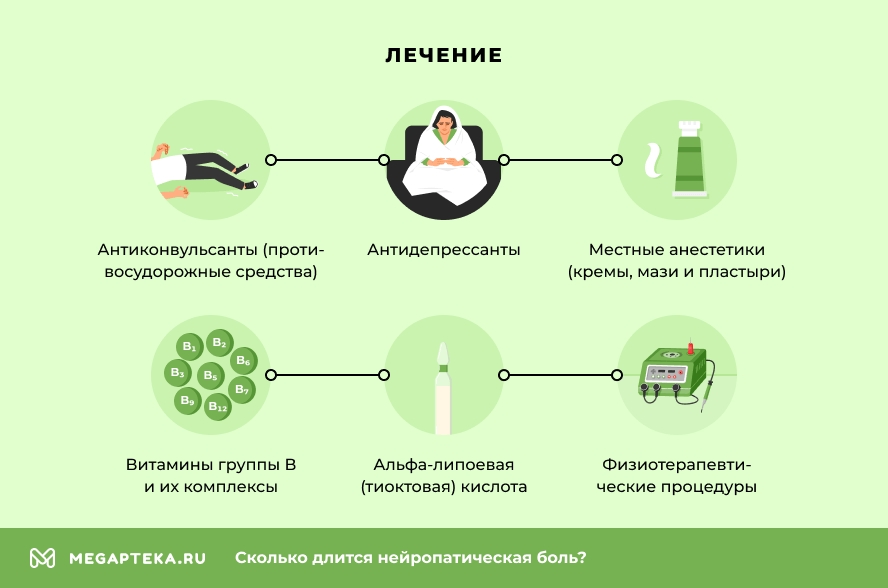
В дополнение к методам лечения базовой патологии пациенту могут назначить препараты для уменьшения симптомов и улучшения качества жизни, а также иные немедикаментозные методы. Если нейропатическая боль наблюдается у взрослых, это могут быть:
- антидепрессанты;
- антиконвульсанты (противосудорожные средства);
- местные анестетики (кремы, мази и пластыри);
- витамины группы В и их комплексы;
- альфа-липоевая (тиоктовая) кислота;
- физиотерапевтические процедуры;
- и прочие.
Для профилактики повторных эпизодов пациентам следует отказаться от употребления спиртных напитков и вредных привычек, пересмотреть образ жизни и регулярно посещать лечащего врача.
Не уверены, какой препарат нужен? В приложении есть удобный поиск и чат с провизором!
2,5 млн установок и более 60 тысяч отзывов в App Store и Google Play

Источники
- Справочник MSD: «Нейропатическая боль»;
- Российское межрегиональное общество по изучению боли (РОИБ): «Невропатическая боль: клинические рекомендации по диагностике и лечению Российского общества по изучению боли».

Выпускающий редактор
Зотина Наталья Игоревна
Эксперт-провизор






